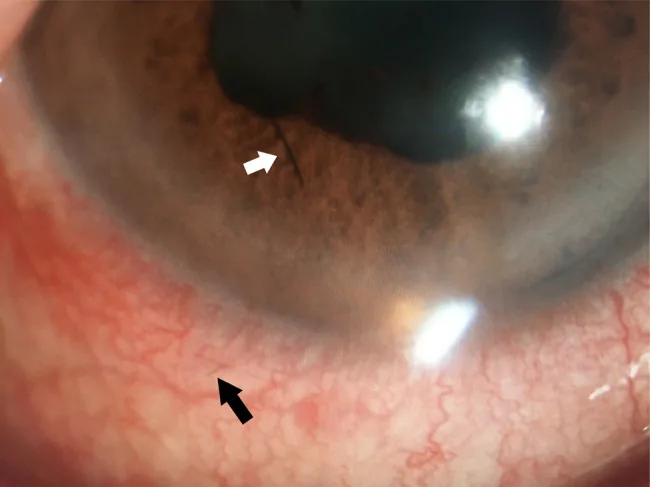
前眼部所見
結膜充血・乳頭反応:急性期(Type I)の主所見。
結膜肉芽腫:刺毛周囲の慢性肉芽腫。Type IIの特徴。
角膜刺毛:細隙灯で直接観察可能。角膜上皮〜実質内に認める。
角膜浸潤・血管新生:遷延例で出現。

毛虫眼炎(ophthalmia nodosa)は、動物や植物由来の毛状体(setae、刺毛)が眼組織に刺入し、肉芽腫性炎症を引き起こす疾患である。「nodosa」はラテン語で「結節性」を意味し、刺毛周囲に形成される肉芽腫結節に由来する。
最も一般的な原因は毛虫(caterpillar)の刺毛である。松行列毛虫(pine processionary caterpillar)やtussock moth(毒蛾)の幼虫が代表的な原因生物として知られる。そのほかタランチュラの防御毛(urticating hairs)、植物棘(サボテンなど)も原因となりうる。
Caderaらは眼への侵入深度と臨床像に基づき、5つの病型(Type I〜V)に分類した。この分類は治療方針の決定に直結するため臨床上きわめて重要である。
| Type | 病変部位 | 臨床像 |
|---|---|---|
| I | 結膜(急性) | 急性結膜炎 |
| II | 結膜(慢性) | 慢性肉芽腫性結膜炎 |
| III | 角膜 | 角膜刺毛・浸潤 |
| IV | 前房・虹彩 | 虹彩炎・前房内刺毛 |
| V | 硝子体・網膜 | 硝子体炎・網膜合併症 |
世界各地で報告があり、毛虫の生息域と一致して季節性を示す。春〜夏の毛虫活動期に発症が集中する。ネパールではSHAPU(seasonal hyperacute panuveitis)として知られる季節性超急性全眼球炎が、蛾の刺毛を原因として流行的に発生する1)。
刺毛は風で飛散するため、毛虫に直接触れなくても眼に到達しうる。松行列毛虫の刺毛は微細で軽量であり、空気中に浮遊して曝露する事例が知られている。毛虫がいる環境では保護眼鏡の着用が望ましい。
病型により症状の程度が異なる。
前眼部所見
結膜充血・乳頭反応:急性期(Type I)の主所見。
結膜肉芽腫:刺毛周囲の慢性肉芽腫。Type IIの特徴。
角膜刺毛:細隙灯で直接観察可能。角膜上皮〜実質内に認める。
角膜浸潤・血管新生:遷延例で出現。
後眼部所見
Tamilarsanら(2022)は、バイク運転中の昆虫衝突で角膜に刺毛が刺入した4例(18〜24歳男性)を報告した。全例でType III〜IVの所見を認め、視力は6/6〜6/60まで多様であった2)。
Zouら(2025)は、tussock mothの繭の刺毛による12歳男児の重症例を報告した。受傷13か月後に硝子体出血と牽引性網膜剥離を発症し、Type Vの最重症例であった5)。
フルフェイスヘルメットのバイザーを閉じた状態で走行するのが最も有効である。ゴーグルや保護眼鏡の装着も推奨される。特に夕方〜夜間は昆虫の活動が活発であり注意が必要である2)。
毛虫・昆虫への曝露歴の確認が最も重要である。職業、屋外活動、季節、ペット(タランチュラ)の有無を問診する。小児では曝露歴が不明瞭なことも多い4)。
診断のゴールドスタンダードは細隙灯顕微鏡による刺毛の直接観察である。深部の刺毛評価にはマルチモーダルイメージングが有用である1)。
| 検査 | 評価対象 | 特徴 |
|---|---|---|
| 細隙灯顕微鏡 | 結膜・角膜・前房 | 刺毛の直接観察 |
| 前眼部光干渉断層計(AS-OCT) | 角膜内刺毛 | 深度評価に有用1) |
| 超音波生体顕微鏡(UBM) | 前房・虹彩内刺毛 | 深部異物の検出 |
Ashkenazyら(2022)は、蛾の刺毛によるType V症例でAS-OCT・B-scan・FA・眼底自発蛍光・SD-OCTを組み合わせたマルチモーダルイメージングを実施し、非侵襲的に刺毛の局在と眼内炎症の範囲を評価できることを示した1)。
治療はCadera分類に基づき決定する。
保存的治療
Type I(急性結膜炎):洗眼による刺毛除去。局所ステロイド点眼・抗菌薬点眼を併用する。
Type II(慢性肉芽腫):肉芽腫内の刺毛を鑷子で除去する。局所ステロイドで消炎を図る。
Type III(角膜刺毛):浅層の刺毛は鑷子で除去する。深層の刺毛は経過観察とし、炎症時にステロイド点眼を使用する2)。
侵襲的治療
Levyら(2023)は、白紋毒蛾(white-marked tussock caterpillar)の刺毛が角膜・結膜に刺入した15歳女児を報告した。手術室で刺毛除去とバンデージコンタクトレンズ装着を行い、2週間で治癒した3)。
Al Somaliら(2021)は、2歳女児の結膜・角膜・前房に毛虫刺毛が認められた症例を報告した。全身麻酔下で前房洗浄を施行したが、4か月後に再発し再手術を要した。中東初の報告例である4)。
刺毛は逆棘構造をもつため、自然に体外へ排出されることはない。体温や周囲組織の収縮により眼内のより深部へ移動する傾向がある。結膜表層の刺毛であっても経時的に角膜や前房へ進行する可能性がある。
微小な刺毛が残存した場合や、刺毛が深部へ移動した場合に再発しうる。Al Somaliらの報告では、初回の前房洗浄から4か月後に再発し再手術が必要であった4)。定期的な経過観察が重要である。
毛虫の刺毛は長さ100〜200μm程度の微小な構造物であり、表面に逆棘(barb)を有する。この逆棘構造により、刺入後は一方向にのみ進行し自然脱落しない。体温による組織の微小な膨張・収縮と、眼瞼運動・眼球運動に伴う機械的力が、刺毛を眼内深部へ徐々に押し進める。
蛾の繭の刺毛も同様の逆棘構造をもち、幼虫の刺毛と同等の眼内炎症を惹起する5)。
眼組織における炎症は3つの機序が複合的に関与する。
刺毛は結膜から角膜へ、角膜から前房へ、前房から虹彩・毛様体を経て硝子体へと段階的に移動しうる。この移動は数週間〜数か月の経過で生じる4)5)。
Zouら(2025)の報告では、tussock mothの繭刺毛が受傷後13か月で硝子体出血と牽引性網膜剥離を引き起こした。初診時にはType IIIであった病変がType Vへ進行した最重症の経過であった5)。
Ashkenazyら(2022)は、Type Vの蛾刺毛症例にAS-OCT・B-scan・FA・眼底自発蛍光・SD-OCTを統合的に用いて評価した。45歳男性で視力20/25を維持し、2週間の高用量プレドニゾロン内服のみで硝子体手術を回避できた1)。マルチモーダルイメージングにより非侵襲的な経過観察が可能となり、手術適応の判断精度向上が期待される。
Zouら(2025)は、繭刺毛による最重症例(硝子体出血+牽引性網膜剥離)に対し、硝子体手術+眼内異物除去+エンドレーザー+C3F8ガスタンポナーデ、その後の水晶体摘出+眼内レンズ挿入+YAGレーザー後嚢切開を段階的に施行した。最終視力は20/20まで回復し、最も重篤な転帰からの完全回復例として報告された5)。
Tamilarsanら(2022)はバイク運転者4例のOphthalmia Nodosaを報告し、高速走行中の昆虫衝突が職業的リスクであることを示した。保護眼鏡・バイザー装着による予防の重要性が強調されている2)。