初期所見
不正乱視:高度な乱視で軸の合計が180度にならない。
ハサミ状反射:レチノスコピーで赤色反射がハサミ状に動く。
角膜菲薄化:特に下方に菲薄化を認め、最大菲薄部と最大急峻部が一致する1)。
Fleischer ring:円錐基部周囲の上皮内鉄沈着。コバルトブルーフィルターで観察しやすい1)。
Vogt striae:角膜実質中〜深層の微細な平行線条。眼球圧迫で消失し、解除で再出現する1)。

円錐角膜(keratoconus)は、最も一般的な角膜拡張性疾患である。角膜の中央部または傍中心部が進行性に菲薄化・急峻化し、高度の不正乱視と視力の質の低下を引き起こす1)。通常10〜20代に発症し、20〜30代にかけて進行する1)。ペルーシド角膜辺縁変性は30〜50代に発症し、球状角膜は生下時から認められ、いずれも鑑別を要する1)。
有病率は地域によって異なり、中東・インド・中国・オーストラリアでは比較的高い。CLEK研究(1209名)では14%に家族歴が認められた1)。近年、診断技術の向上により診断数と有病率が増加している。
円錐角膜は両眼性であることが多いが、しばしば左右差を伴う。軽症側の眼は高度の乱視や軽度の角膜急峻化を示すことがある。一卵性双生児においても不一致例が報告されており、環境因子の重要性が示されている6)。
なお、角膜前面の突出を主体とする通常の円錐角膜に対し、後面円錐角膜(posterior keratoconus)は角膜後面曲率の増大を特徴とする稀な非進行性の角膜拡張症である。主に先天性・片眼性・孤発性で、角膜実質混濁を伴うことがある。通常の円錐角膜とは異なり角膜クロスリンキングは不要であるが、白内障手術時に角膜後面の不規則性により眼内レンズ(IOL)の度数計算の誤差が生じやすく、術後遠視化を防ぐために円錐角膜特異的計算式(Barrett True-K等)の使用が推奨される。
円錐角膜は大部分が両眼性であるが、左右差があることが多い。片眼のみに発症しているように見える場合でも、精密な角膜トポグラフィやトモグラフィで検査すると、もう一方の眼にも軽度の異常が検出されることがある。一卵性双生児でも片方のみに発症する不一致例が報告されており、遺伝的素因に加えて眼こすりなどの環境因子が発症に重要な役割を果たしている。
眼鏡の処方が頻繁に変わり、十分な矯正視力が得られないという訴えが特徴的である1)。進行に伴い、ソフトコンタクトレンズからトーリックレンズ、ハードコンタクトレンズへと移行することが多い。視力障害は多くの場合、晩期所見である1)。急性角膜水腫が生じると重度の視力低下・羞明・疼痛を認める。
初期所見
不正乱視:高度な乱視で軸の合計が180度にならない。
ハサミ状反射:レチノスコピーで赤色反射がハサミ状に動く。
角膜菲薄化:特に下方に菲薄化を認め、最大菲薄部と最大急峻部が一致する1)。
Fleischer ring:円錐基部周囲の上皮内鉄沈着。コバルトブルーフィルターで観察しやすい1)。
Vogt striae:角膜実質中〜深層の微細な平行線条。眼球圧迫で消失し、解除で再出現する1)。
後期所見
Munson sign:下方注視時に下眼瞼が円錐状に突出する非特異的所見1)。
角膜混濁:ボウマン層レベルの尖端部瘢痕、中〜深層実質の瘢痕。
急性角膜水腫:デスメ膜の破綻により房水が実質内に流入し、重度の角膜浮腫を生じる。
角膜神経の顕著化:角膜神経が通常より目立って観察される1)。
円錐角膜の病因は遺伝的要因、生化学的要因、生体力学的要因が複合的に関与する多因子疾患である1)。
遺伝的には、リシルオキシダーゼ(LOX)遺伝子やCAST遺伝子の多型が同定されている1)。常染色体優性・浸透率低下の遺伝形式が最もよく適合するとされる。結合組織疾患(Ehlers-Danlos症候群、骨形成不全症)、Down症候群、Leber先天黒内障、網膜色素変性症などの遺伝性疾患と関連する1)。
眼こすりは最も重要な環境因子であり、遺伝的素因を持つ個人において発症・進行の引き金となる1)6)。一卵性双生児の不一致例では、発症した双子は強い眼こすり習慣があり夜勤で左側を下にして就寝していたのに対し、未発症の双子は軽度の眼こすりのみで仰臥位で就寝していた6)。この症例は環境因子の決定的な影響を示す6)。
アトピー性疾患(花粉症・喘息・湿疹・春季カタル)、閉塞性睡眠時無呼吸症候群、高BMIも関連する1)。
眼こすりは円錐角膜の発症・進行において極めて重要な環境因子と考えられている。ただし、遺伝的素因も関与しており、眼をこすったすべての人が円錐角膜になるわけではない。一卵性双生児の研究では、同じ遺伝子を持ちながら眼こすりの習慣が異なる双子で、眼こすりの強い方のみに円錐角膜が発症した報告がある。円錐角膜と診断された場合は、眼こすりを完全に中止するよう指導されるのが一般的である。
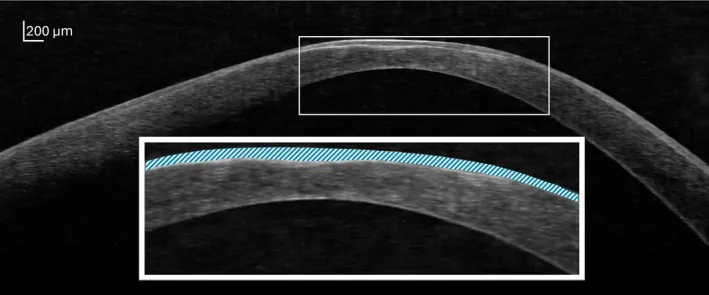
角膜拡張性疾患の診断は、特徴的な病歴と角膜トポグラフィ・トモグラフィの所見に基づく1)。理想的には症状が出現する前の早期診断が望ましいが、簡便な費用対効果の高いスクリーニング法は確立されていない1)。
| 検査法 | 評価項目 |
|---|---|
| 角膜トポグラフィ | 前面曲率、I/S比 |
| 角膜トモグラフィ | 前後面エレベーション、角膜厚 |
| 前眼部OCT | 上皮厚マッピング、角膜厚 |
角膜トポグラフィ・トモグラフィ:前後面の包括的評価が診断に重要である1)。I/S比(下方/上方曲率比)1.2以上、放射状軸のスキュー21度以上が円錐角膜に典型的である1)。後面エレベーションマッピングは比較的高い感度・特異度を有するが、不全型(forme fruste)の検出には限界がある1)。
前眼部OCT:高解像度の角膜断面像を提供する1)。角膜上皮厚マッピングでは、実質菲薄部で上皮が薄く、その周囲に肥厚した上皮のリムを伴うドーナツ型パターンを示す1)。
角膜生体力学評価:角膜ヒステリシスや角膜抵抗因子を測定する1)。角膜トモグラフィと生体力学評価の組み合わせによる包括的なスクリーニングが推奨されている4)。トモグラフィ生体力学指数(TBI)、角膜生体力学指数(CBI)、角膜抵抗因子(CRF)が有望な指標とされている4)。生体力学的変化は形態学的変化に先行するとされ、早期検出への応用が期待される1)。
進行の評価:少なくとも以下の2項目を満たす場合に進行と判定する1)。前面の急峻化、後面の急峻化、角膜厚の減少または周辺から最薄部への角膜厚変化率の増大。
眼圧測定の注意点:Goldmann圧平眼圧計では角膜の菲薄化・生体力学的弱化により眼圧が過小評価される1)。空気眼圧計や動的輪郭眼圧計の使用が推奨される1)。
角膜生体力学評価は、早期および不確定な症例での円錐角膜検出に重要な役割を果たす。偽陰性を回避し診断精度を向上させるため、角膜トモグラフィと生体力学評価を組み合わせた包括的な術前スクリーニングが推奨される。4)
眼鏡およびコンタクトレンズが多くの患者における治療の主軸である1)。軽度では眼鏡やソフトトーリックレンズで対応可能であるが、不正乱視が強くなるとハードコンタクトレンズが必要となる。ハードコンタクトレンズで多くの患者は劇的な視力改善を得られる。
ハードコンタクトレンズの装用が困難な症例では、強膜レンズ・ハイブリッドレンズ・ピギーバック法などの特殊レンズが選択される。ハードコンタクトレンズのフィッティングは通常の眼と比較して困難であるとされている5)。
進行性の円錐角膜に対する角膜クロスリンキングが推奨治療であり、角膜を安定化させ進行リスクを低減する1)。
| 指標 | 角膜クロスリンキング群 | 標準治療群 |
|---|---|---|
| 進行率 | 7% | 43% |
| K2差(18か月) | 49.7 D | 53.4 D |
若年患者60名を対象としたランダム化比較試験では、角膜クロスリンキング群でK2の調整平均差が−3.0 D(p=0.002)と有意に角膜クロスリンキング群が優位であった2)。進行は角膜クロスリンキング群7%に対し標準治療群43%であり、角膜クロスリンキング群で90%低いオッズを示した2)。角膜クロスリンキングは若年患者における第一選択治療として推奨される2)。
角膜クロスリンキングは角膜の安定化に加え、1.0〜2.5 Dの角膜平坦化を誘発し、視力改善をもたらす可能性がある1)。角膜クロスリンキングの導入後、欧州では全層角膜移植の実施件数が有意に減少した1)。
標準的なepi-off法では角膜上皮を除去し、リボフラビン溶液を浸透させた後に紫外線を30分間照射する。加速法や上皮を温存するepi-on法も検討されているが、epi-on法はepi-off法より効果が劣る可能性がある1)。
コンタクトレンズで十分な視力が得られない場合や装用困難な場合に手術を検討する1)。
角膜内手術
角膜移植
円錐角膜患者が白内障を合併した場合、角膜曲率の不安定性と不正乱視が眼内レンズの度数計算と手術操作の双方を困難にする。術前に角膜クロスリンキングや角膜内リングによる角膜の安定化を行い、コンタクトレンズ中止期間(ソフトコンタクトレンズで最低2週間、ハードコンタクトレンズで5週間以上)を設けた上で生体計測の安定を確認する7)。眼内レンズの度数計算では標準式による術後遠視化(hyperopic surprise)が生じやすく、Barrett True-KやKane keratoconus formulaなど円錐角膜特化式の使用と軽度近視目標の設定が推奨される7)。眼内レンズは単焦点球面レンズが標準的選択であり、多焦点眼内レンズは高次収差増大のため推奨されない7)。
手術手技では以下の点に留意する。
重症例で角膜移植も必要な場合は、白内障手術・眼内レンズ挿入・角膜移植を同時に行うトリプルサージェリーも選択肢となる。
標準的なepi-off法では角膜上皮を除去するため、術後数日間は疼痛・異物感・流涙が生じる。疼痛は治療用コンタクトレンズの装用や鎮痛薬で管理される。epi-on法では上皮除去がないため術後の痛みは軽減されるが、効果がやや劣る可能性がある。
円錐角膜の視力矯正にコンタクトレンズは重要な役割を果たす。不正乱視を中和するハードコンタクトレンズが最も一般的に使用され、劇的な視力改善が得られることが多い。ハードコンタクトレンズの装用が困難な場合は、強膜レンズ・ハイブリッドレンズ・ピギーバック法(ソフトレンズの上にハードレンズ)などの特殊レンズも選択できる。
円錐角膜では角膜コラーゲンの分解が菲薄化の基盤となる1)。マトリックスメタロプロテアーゼの増加と組織メタロプロテアーゼ阻害因子の減少が角膜実質の分解に関与する1)。円錐角膜の涙液中にはIL-6・TNF-α・粘膜類天疱瘡-9などの炎症性メディエーターの濃度上昇が認められる1)。これらの炎症性メディエーターは角膜実質細胞のアポトーシスを誘導し、細胞密度の低下をもたらす1)。
円錐角膜は従来「非炎症性」の角膜菲薄化と分類されてきたが、病態の発生と進行に直接的または間接的に関連する炎症性要素が存在する可能性が高い。1)
組織病理学的にはボウマン層の破綻または消失、コラーゲンの無秩序化、瘢痕化、実質の菲薄化が認められる。デスメ膜の皺襞や破綻も生じうる。
角膜生体力学の観点からは、局所的な弾性係数の低下がコラーゲン線維の崩壊・変性と関連している4)。これにより生体力学的破綻サイクルが始まり、ストレスレベルの上昇と再分配により角膜の急峻化と菲薄化が進行する4)。
遺伝的素因に加えて、眼こすりなどの反復的な機械的ストレスが角膜の生体力学的破綻を惹起すると考えられている1)6)。酸化ストレスに対する防御機構の異常も病態に関与する可能性がある。
小児および若年者における早期の角膜クロスリンキングの有効性を示すエビデンスが蓄積されている2)。進行が確認される前の早期介入により、視力と角膜形状の温存が期待される1)。角膜クロスリンキングの長期的安定化効果が持続すれば、コンタクトレンズや角膜移植の必要性を回避できる可能性がある2)。
角膜生体力学評価の進歩により、形態学的変化に先行する「生体力学的段階」での早期検出が可能になりつつある1)4)。角膜トモグラフィと生体力学評価を組み合わせた包括的スクリーニングの確立が今後の課題である4)。
遺伝子検査では75遺伝子の2000以上のバリアントを評価するFDA承認検査が利用可能となっている1)。環境因子と遺伝的リスクスコアを統合した診断アプローチの臨床的有用性は、さらなる検証が必要である1)。
加速プロトコルの最適化やepi-on法の改良も活発に研究されている1)3)。