改善が報告された指標
涙液安定性:TBUTおよびNIBUTの有意な延長が認められている2)。
自覚症状:OSDIスコアの有意な低下が報告されている2)。
マイボーム腺機能:マイバムの質・圧出性の改善が認められている3)。
眼瞼縁所見:浮腫・発赤・血管新生の改善が報告されている3)。
涙液脂質層:脂質層グレードの改善が認められている3)。

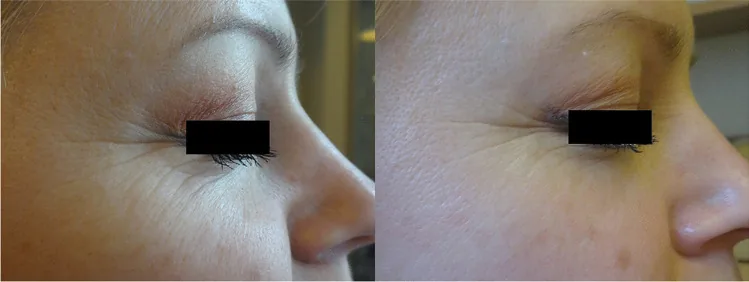
強パルス光(intense pulsed light:IPL)療法は、500〜1200nmの波長範囲の非干渉性・非コリメート性の高エネルギー多色光を照射する治療法である。皮膚科領域では酒さ(rosacea)の毛細血管拡張や色素性病変の治療に長年使用されてきた3)。
酒さとマイボーム腺機能不全の高い合併率が注目され、IPLがマイボーム腺機能不全にも有効である可能性が示唆された1)。2017年以降、マイボーム腺機能不全関連ドライアイに対するIPLの有効性と安全性を評価する臨床試験が増加している2)。米国FDAはIPLのマイボーム腺機能不全治療への使用を承認し、TFOS DEWS IIでも推奨されている1)。
IPLの光は適切なフィルターを用いて不要な波長を除外することで、特定の組織や発色団(chromophore)を選択的に標的とすることができる。フルエンスは3〜40 J/cm²、パルス持続時間は10〜340msの範囲で調整される。パルスは単一、二重、または三重パルスとして照射される。
IPL治療では、不透明なゴーグルで眼球を保護した上で、眼周囲皮膚に超音波用ジェルを塗布する。照射部位は下眼瞼下方の皮膚と両側頬部が標準である2)。
| パラメータ | 調整基準 |
|---|---|
| 波長フィルター | 皮膚タイプに応じて選択 |
| フルエンス | 12〜19 J/cm² |
| パルス数 | 色素沈着の程度で調整 |
フィッツパトリック分類に基づき照射パラメータを調整する。スキンタイプI〜IVが適応である1)。タイプV〜VIは皮膚色素への過剰反応のリスクがあり禁忌である1)。
標準的なプロトコルでは4回の治療を2〜4週間隔で実施する1)。各セッション後にマイボーム腺の機械的圧出(MGX)を行うことが多い1)。
上眼瞼への追加照射を行うと、下眼瞼のみの照射よりもドライアイ症状の改善が大きいとする報告がある2)。
IPL治療は軽い温感やゴムではじかれるような感覚を伴うことがあるが、強い痛みは通常生じない。冷却サファイアの接触面により皮膚を冷却しながら照射する。治療後に軽度の発赤や腫脹が生じることがあるが、13%程度の頻度であり重篤な副作用の報告はない。
IPL治療はマイボーム腺機能不全関連ドライアイの症状と徴候を改善することが複数の臨床試験で示されている2)3)。
改善が報告された指標
涙液安定性:TBUTおよびNIBUTの有意な延長が認められている2)。
自覚症状:OSDIスコアの有意な低下が報告されている2)。
マイボーム腺機能:マイバムの質・圧出性の改善が認められている3)。
眼瞼縁所見:浮腫・発赤・血管新生の改善が報告されている3)。
涙液脂質層:脂質層グレードの改善が認められている3)。
比較試験の結果
vs 温罨法:132名のRCTでIPLが温罨法+眼瞼マッサージより有効であった2)。
IPL+MGX vs MGX単独:45名のRCTで併用群が眼瞼縁所見・LLT・TBUT・NIBUTで優位であった2)。
効果持続期間:1〜6か月の改善が認められるが、9か月後に効果が消失するとの報告もある2)。
マイボーム腺萎縮度:萎縮が軽度な症例でIPLの効果がより大きい2)。
**低レベル光療法(LLLT)**との併用はマイボーム腺機能不全治療において相乗効果を示す2)。Eye-light®装置による併用治療では、460眼において70%の眼でマイボーム腺機能不全グレードの1段階以上の改善が認められた2)。治療前にTBUT 6秒以下であった眼は86.7%であったが、治療後は33.9%に減少した2)。
ラジオ波(RF)+IPL+MGXの3者併用も報告されている1)。31名の前向き試験では、modified MGSが69.3%減少(p<0.0001)、OSDIが60.7%減少(p<0.0001)した1)。RF追加によりIPL+MGX単独と比較してmMGSの改善が有意に大きかった1)。また、粘膜類天疱瘡-9陽性率がベースライン66.1%から治療後32.3%へ低下した1)。
IPL+MGX併用群ではIL-6、IL-6R、IL-1β、IL-13、CCL11/Eotaxinの有意な低下が温罨法+MGX群と比較して認められている2)。涙液中のIL-17αおよびIL-6濃度もIPL治療後に有意に低下した3)。
標準的なプロトコルでは2〜4週間隔で4回の治療セッションを行う。多くの臨床試験で4回の治療後に有意な改善が報告されている。ただし効果は永続的ではなく、9か月後に効果が減弱するとの報告もあるため、維持療法として定期的な追加セッションが必要となる可能性がある。
IPLがマイボーム腺機能不全およびドライアイを改善する正確な機序は完全には解明されていないが、複数のメカニズムが提唱されている2)3)。
選択的光熱融解はIPLの主要な作用機序と考えられている2)。照射光が血管内の酸化ヘモグロビンに吸収され、熱に変換される3)。これにより眼瞼周囲の異常な毛細血管拡張が血栓化・閉塞し、炎症性メディエーターの供給源が除去される3)。
マイバムの加温と液化もIPLの重要な効果である3)。マイボーム腺機能不全では導管が角化した細胞成分と粘稠なマイバムで閉塞している。IPLの温熱効果によりマイバムが液化し、圧出と排出が容易になる3)。
IPLの作用機序として、異常血管の血栓形成、マイボーム腺の加温、線維芽細胞の活性化、細菌負荷の減少、抗炎症剤の調節、活性酸素種レベルの変化が提唱されている。2)
その他のメカニズムとしては以下が示唆されている。Demodex(ニキビダニ)の殺菌による二次的炎症の抑制がある3)。線維芽細胞の活性化とコラーゲン合成の促進による真皮結合組織の改善も報告されている。TNF-αの下方制御を通じた炎症性サイトカインと粘膜類天疱瘡産生の間接的抑制が示唆されている。角膜および眼表面に対する神経栄養効果も報告されており、IPLのわずか2時間後に症状が改善したとする報告はこの神経学的効果を示唆する。
IPLは複数の機序でドライアイを改善する。主要な作用は眼瞼周囲の異常な毛細血管拡張を光熱融解により破壊し、マイボーム腺への炎症性メディエーターの供給を遮断することである。加えて、マイバムの加温・液化、Demodexの殺菌、炎症性サイトカイン(IL-6、IL-17α等)の低下、線維芽細胞の活性化によるコラーゲン合成促進なども関与する。これらの複合効果によりマイボーム腺機能不全が改善し、涙液層の脂質層が安定化する。
IPL治療の応用範囲は拡大している。屈折矯正手術周術期の予防的IPLに関する臨床試験では、IPL群がOSDI・NIBUT・TMH・マイボグラフィーにおいてsham群より有意に良好な結果を示した2)。ただし6か月後にはOSDIの差は縮小した2)。
Sjögren症候群のドライアイに対するIPL+LLLT併用の有効性も報告されている2)。緑内障点眼薬使用患者のマイボーム腺機能不全に対するIPL治療の有用性を示す研究もある2)。
RF+IPL+MGXの3者併用は新たな治療戦略として期待されている1)。RF追加によりマイバムの質の改善が増大し、粘膜類天疱瘡-9陽性率の低下も示された1)。ただし、RFの独立した寄与を明確にするためのランダム化比較試験が今後必要である1)。
ほとんどの研究でIPLはマイボーム腺機能不全関連ドライアイの症状と徴候を改善しているが、有効性の程度と持続期間は併用治療や治療回数によって大きく異なる。独立した大規模ランダム化比較試験が依然として必要である。2)
最適な治療レジメンの確立、効果の持続期間、最も恩恵を受ける患者群の特定が今後の課題である2)。異なるIPL装置間のアルゴリズムや光特性の違いが治療成績に与える影響についても、さらなる検討が求められる2)。