単純性角膜上皮びらん
原因:機械的外傷が大部分
経過:通常は数日以内に治癒
特徴:一過性の上皮欠損で再発しない

角膜上皮欠損とは、角膜上皮の全層が欠損した状態である。一般的に「角膜びらん」と同義に用いられる。角膜上皮は約 5〜7 層の重層扁平上皮からなる。約 7 日間で全層が入れ替わる。1 日あたり約 1 層が表層から脱落し、基底細胞の分裂と輪部幹細胞の供給により恒常性が保たれている。
Thoft らはこの恒常性を X + Y = Z の式で表現した1)。X は角膜基底細胞の分裂増殖、Y は輪部幹細胞の遊走・供給、Z は角膜表層細胞の脱落を意味する。X + Y < Z の状態が持続すると上皮欠損が生じる1)。
角膜上皮欠損は臨床的に以下の 3 型に分類される。
単純性角膜上皮びらん
原因:機械的外傷が大部分
経過:通常は数日以内に治癒
特徴:一過性の上皮欠損で再発しない
再発性角膜上皮びらん
原因:基底膜への接着不良
経過:治癒後に繰り返し再発する
特徴:起床時に突然の眼痛で発症
遷延性角膜上皮欠損(PED)
原因:角膜知覚低下・幹細胞障害など
経過:2 週間以上上皮化が得られない
特徴:欠損辺縁に周堤(rolled-up edge)を形成
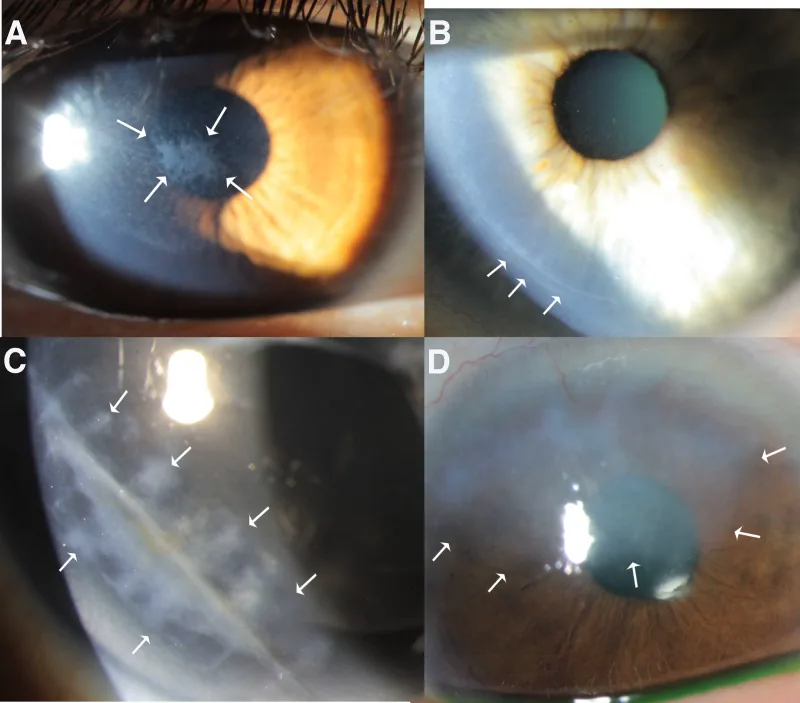
共通する症状は眼痛・異物感・流涙・羞明・霧視である。ただし病型によって特徴が異なる。
フルオレセイン染色で上皮欠損部が鮮明に染色される。細隙灯顕微鏡のコバルトブルーフィルターを用いて欠損の範囲・形状・深さを評価する。
通常の角膜びらん(単純性)は一度治癒すれば再発しません。一方、再発性角膜上皮びらんは治癒後に数週間〜数年経ってから同じ場所に再びびらんを生じます。起床時に突然の眼痛で発症するのが典型的で、基底膜への上皮接着が不良であることが原因です。外傷の既往がはっきりしないこともあり、角膜ヘルペスと誤診されやすい疾患です。
角膜上皮欠損の原因は多岐にわたる。
| 分類 | 代表的な原因 |
|---|---|
| 外傷 | 機械的外傷・UV 角膜炎・化学外傷 |
| 眼表面疾患 | ドライアイ・輪部幹細胞疲弊症 |
| 神経障害 | 神経麻痺性角膜症・糖尿病角膜症 |
| 薬剤性 | 防腐剤毒性・5-FU・EGFR 阻害薬 |
| 構造異常 | 眼瞼内反・閉瞼不全(兎眼) |
最も頻度の高い原因である。紙の端・爪・指などによる角膜擦過が多い。再発性びらんの多くは外傷がきっかけで発症するが、受傷時の記憶がないこともある。
全身麻酔中は約 60% の患者で閉瞼が不完全となり、角膜が乾燥・外傷に曝される2)。露出性角膜症は 1,000 件の全身麻酔あたり 0.9〜3.3 件の頻度で発生する2)。まつ毛エクステンションを装着している患者では、眼瞼保護材による完全閉瞼が妨げられ、リスクがさらに高まる2)。
Cope ら(2024)は、まつ毛エクステンションに伴う眼瞼炎とドライアイを基盤とした患者が帝王切開時の全身麻酔中に角膜擦過を発症した症例を報告した2)。眼瞼保護材では完全閉瞼が得られず、術後に下方角膜に 0.5 cm × 0.5 cm の上皮欠損が確認された。
5-FU などの細胞障害性抗がん薬点眼は角膜基底細胞の分裂を抑制し、角膜びらんの原因となる1)。休薬期間(chemo holiday)を設けないと再発性の角膜びらんを生じうる1)。
Tanaka ら(2024)は、結膜乳頭腫に対する 1% 5-FU 点眼を休薬なしで継続した結果、再発性の角膜上皮びらんを生じた症例を報告した1)。びらんは点眼中止後に治癒し、再開時に再発した。
EGFR 阻害薬(パニツムマブなど)は角膜上皮の創傷治癒を遅延させる4)。涙液中の EGF は EGFR を介した角膜上皮恒常性維持に中心的役割を果たしており、EGFR 阻害薬はこの経路を遮断して上皮の治癒不全・菲薄化をもたらす4)。
点眼薬の防腐剤(特にベンザルコニウム塩化物)による慢性的な上皮障害も重要である。薬剤毒性角膜上皮症では結膜上皮障害より角膜上皮障害が優位に出現する。重症化すると 点状表層角膜症 が角膜全体に及び、ハリケーン角膜上皮症や上皮クラックラインへと進行する。さらに遷延性上皮欠損を生じることもある。長期間の防腐剤負荷は輪部機能低下や偽眼類天疱瘡を引き起こすことがある。
角膜知覚の低下により保護反射が失われ、上皮障害が進行しやすい。帯状疱疹ウイルス(VZV)の再活性化による三叉神経障害が代表的な原因である。
Gorgani ら(2021)は、三叉神経の VZV 再活性化により神経栄養性角膜潰瘍と虹彩毛様体炎を呈した後に Ramsay-Hunt 症候群(顔面神経麻痺)を発症した症例を報告した3)。VZV の三叉神経節から膝神経節への波及が示唆され、顔面神経麻痺の合併は神経栄養性角膜症をさらに悪化させうる。
糖尿病による角膜神経障害も同様の機序で上皮欠損の基盤となる。
眼瞼内反では睫毛が角膜に接触し、持続的な機械的刺激が上皮欠損を引き起こす。
Redd ら(2022)は、先天性眼瞼内反により遷延性上皮欠損を呈した新生児の症例を報告した5)。抗菌薬治療にもかかわらず上皮欠損は改善せず、ボツリヌス毒素による内反矯正後 1 週間で上皮化が得られた。原因となる構造異常の是正が上皮治癒に不可欠であることを示す症例である。
輪部幹細胞疲弊症は化学外傷・Stevens-Johnson 症候群・眼類天疱瘡などで生じ、上皮再生能の枯渇により遷延性上皮欠損をきたす。角膜ジストロフィ(特に map-dot-fingerprint dystrophy)は再発性びらんの基盤となる。
はい、コンタクトレンズは角膜上皮欠損のリスク因子です。レンズの装着・脱着時の機械的外傷、酸素透過性不良による低酸素状態、レンズ汚染による毒性などが上皮障害の原因となりえます。特にソフトコンタクトレンズの長時間装用は角膜知覚を低下させ、障害への気づきが遅れることがあります。適切な装用時間と衛生管理が重要です。
最も重要な検査である。角膜上皮欠損部は緑色に鮮明に染色される。細隙灯顕微鏡のコバルトブルーフィルターを用いて欠損の範囲・形状・深さを評価する。点状表層角膜症(点状表層角膜症)との鑑別や、びらん周囲の上皮接着不良の有無も確認する。
正常な角膜上皮はバリア機能を有しフルオレセインを透過しない。上皮バリア機能の障害ではレイトステイニング(バスクリン角膜症)がみられることがある。
神経麻痺性角膜症の診断に不可欠である。Cochet-Bonnet 角膜知覚計を用いて定量的に評価する。角膜知覚低下を認めた場合は三叉神経障害の原因検索が必要となる。
遷延性上皮欠損の基盤としてドライアイが存在することが多い。BUT(涙液層破壊時間)や Schirmer 試験で涙液分泌機能を評価する。涙液分泌がきわめて低下している場合は涙点プラグ挿入を検討する。
感染性角膜潰瘍との鑑別が重要である。実質浸潤や前房蓄膿を伴う場合は角膜潰瘍として対応する。
片眼性・再発性の角膜上皮病変では角膜ヘルペス(樹枝状潰瘍)を必ず鑑別に入れる。再発性角膜上皮びらんは角膜ヘルペスと誤診されやすい。
治療の基本は原因除去と上皮再生の促進である。病型により治療戦略が異なる。
軽症(小さなびらん)では人工涙液と経過観察のみで治癒する。中等度以上では感染予防と上皮保護を目的に以下の処方を行う。
| 薬剤 | 用法 |
|---|---|
| クラビット点眼液 1.5% | 1 日 3 回 |
| ヒアレイン点眼液 0.1% | 1 日 5〜6 回 |
| タリビッド眼軟膏 0.3% | 就寝前 |
疼痛が強い場合はロキソニン内服を追加する。治療用ソフトコンタクトレンズ(BCL)の装着や眼帯で症状を緩和できる。
急性期は単純性びらんと同様に治療する。重要なのは上皮びらんが修復された時点から再発予防を開始することである。段階的に以下の治療を行う。
(1) 就寝前の眼軟膏と起床時の人工涙液
就寝前にタリビッド眼軟膏を点入し、起床時にはソフトサンティアを点眼する。点眼瓶を枕元に置いて起床直後に点眼するよう指導する。びらん発作が消失してから最低 3 か月、できれば半年間は継続する。
(2) 治療用ソフトコンタクトレンズの装用
連続装用が重要で、1 週間を目安にレンズを交換する。使い捨てコンタクトレンズを用いてもよい。
(3) 外科的治療法
保存的治療が奏効しない場合に検討する。施行直後には痛みや炎症反応が生じるため、十分な説明が必要である。
基盤にある病態(ドライアイ・神経麻痺・閉瞼不全など)の治療が最も重要である。原因となる構造異常の是正なしに上皮治癒は得られない場合がある5)。
保存的治療
ヒアルロン酸点眼:上皮保護・創傷治癒促進
自己血清点眼:成長因子・ビタミン A を含有
治療用 SCL:上皮の機械的保護
強制閉瞼・瞼板縫合:角膜被覆の確保
外科的治療
羊膜移植:抗炎症・創傷治癒促進作用
輪部移植:輪部幹細胞疲弊症に対して
培養上皮シート移植:再生医療の応用
結膜被覆術:難治性の潰瘍・穿孔例
神経麻痺性角膜症による 遷延性上皮欠損では、上皮保護に加えて積極的に創傷治癒を促す治療が必要である。タリビッド眼軟膏(0.3%)による上皮保護を基本とし、ヒアレイン点眼液(0.1%)やムコスタ点眼液 UD(2%)を併用する。薬物療法に反応しない場合は羊膜移植や瞼板縫合を行う。
単純性の小さな角膜びらんは通常 1〜3 日で治癒します。大きな上皮欠損でも、基盤に異常がなければ 1 週間以内に上皮化が得られることが多いです。しかし、角膜知覚低下・ドライアイ・輪部幹細胞障害などの基盤がある場合は数週間〜数か月以上遷延することがあります。2 週間以上上皮化が得られない場合は遷延性上皮欠損として精査が必要です。
角膜上皮欠損の修復は以下の 3 段階で進行する。
第 1 段階(伸展・移動相):上皮欠損が生じると、欠損部表層にフィブロネクチンが出現する。このフィブロネクチン上を欠損部周囲の上皮細胞が伸展・移動していく。
第 2 段階(増殖相):欠損部が被覆されると、上皮基底細胞の分裂増殖が開始される。増殖した細胞が徐々に欠損部に供給され、上皮は厚さを回復する。
第 3 段階(分化相):細胞分化の時期を経て再生上皮は正常化する。
角膜上皮の幹細胞は輪部に存在する。全角膜上皮が欠損しても輪部上皮が健在であれば、輪部上皮が欠損部を修復する。輪部は結膜上皮の角膜への侵入を防ぐバリアとしても機能する。
角膜上皮と輪部上皮が完全に欠損した場合は結膜上皮が角膜を被覆する。Bowman 膜が障害されていなければ結膜上皮の角膜上皮化が起こりうる。Bowman 膜の障害や血管侵入を伴うと結膜上皮の phenotype を保持したまま角膜上に存在することになり、眼表面再建術が必要となる。
角膜上皮の恒常性は基底細胞分裂(X)と輪部幹細胞遊走(Y)の合計が表層脱落(Z)と均衡することで保たれる1)。
5-FU などの細胞障害性抗がん薬は基底細胞分裂(X)を抑制する。休薬なしに投与を続けると X + Y < Z の不均衡が持続し、角膜びらんを生じる1)。休薬期間を設けることで正常細胞の回復が可能となる1)。
EGFR 阻害薬は異なる機序で上皮障害を引き起こす。涙液中の EGF は EGFR を介した角膜上皮恒常性維持に中心的役割を果たしている。EGFR 阻害薬はこの経路を遮断し、上皮の治癒不全・菲薄化をもたらす4)。
再発性びらんの本態は角膜上皮基底細胞と基底膜の接着不良である。正常では上皮基底細胞はヘミデスモソームと係留線維(アンカリングフィブリル)を介して基底膜・Bowman 膜に強固に接着している。外傷や角膜ジストロフィにより接着機構が破綻すると、上皮が容易に剥離し再発する。
組換えヒト神経成長因子(NGF)点眼液である。神経栄養性角膜疾患に対して有効性が示されている。20 µg/mL を 1 日 6 回・8 週間点眼するプロトコルで、プラセボと比較して高い角膜治癒率が報告された。
糖尿病角膜症に対する新規治療として注目されている。角膜上皮細胞の増殖・遊走を促進する作用が報告されており、臨床応用に向けた研究が進められている。
サブスタンス P と IGF-1 の併用療法、フィブロネクチン点眼、サイモシン β4 なども選択的な症例で効果が報告されているが、いずれも研究段階にある。
培養角膜上皮シート移植は輪部幹細胞疲弊症に対する再生医療アプローチとして実用化が進んでいる。自家口腔粘膜上皮からの培養シートも臨床応用されている。
- Tanaka H, Tabuchi H. Recurrent Corneal Erosion Induced by 1% 5-Fluorouracil Solution. Cureus. 2024;16(11):e73238.
- Cope E, Radnor J, Beasley E. Perioperative Exposure Keratopathy and Corneal Abrasion in an Individual With Eyelash Extensions. Cureus. 2024;16(10):e72061.
- Gorgani FM, Beyer TL. Neurotrophic corneal ulcer and iridocyclitis directly preceding Ramsay-Hunt Syndrome. Am J Ophthalmol Case Rep. 2021;24:101220.
- Dietze J, Mauger T. Combined Rothia dentocariosa and Streptococcus viridans Corneal Ulcer in an Immunocompromised Patient. Case Rep Ophthalmol Med. 2021;2021:9014667.
- Redd TK, Kersten RC, Ashraf D, Hennein L, Seitzman GD. Neonatal corneal ulcer secondary to congenital entropion. Am J Ophthalmol Case Rep. 2022;25:101371.