加齢・機械説
結膜の加齢性変化に眼球運動・瞬目・Bell 現象といった機械的影響が加わることで結膜マトリックスの変性が進行する。

結膜弛緩症は球結膜の弛緩により強膜との癒着が弱まった状態であり、眼瞼縁と眼球の間に余剰結膜が挟まることで診断される。中高年に好発し、加齢に伴い頻度が増加する。70 歳以上では程度の差はあるもののほぼ全例に存在する。日本のドライアイ患者における有病率は 54% と報告されている2)。通常は両眼性であり、下方耳側結膜に好発する。
結膜弛緩症と類似の所見として眼瞼平行結膜皺襞(LIPCOF)がある。LIPCOF は規則的で平行な襞であるのに対し、結膜弛緩症はより広範囲で不規則な襞を呈し、管理法も異なるため鑑別が重要である1)。
結膜弛緩症は無症状であれば治療の必要はありません。しかし異物感・流涙・乾燥感などの症状がある場合には点眼治療を行い、改善しなければ手術を検討します。結膜弛緩症はドライアイと似た症状を呈するため、見逃されていることも少なくありません。不定愁訴がある中高年の方では結膜弛緩の有無を確認することが重要です。
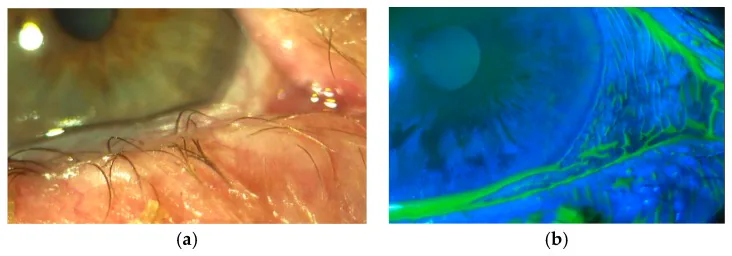
結膜弛緩症自体は無症状のことも多い。症状がある場合は以下の 3 つに大別される。
| 機序 | 主な症状 |
|---|---|
| 涙液層の不安定化 | 乾燥感・霧視 |
| 摩擦の亢進 | 異物感・充血 |
| 涙液流の遮断 | 間欠性流涙 |
弛緩結膜が下方の涙液メニスカスを占拠すると、その上に異所性のメニスカスが形成され、隣接する涙液層の安定性が低下する。また瞬目時に角膜や眼瞼縁に接触して摩擦が亢進する。鼻側に弛緩結膜がある場合は涙点への涙液の流れが抑制され、間欠性の流涙をきたしうる。
通常のドライアイでは一日の後半に症状が悪化するのに対し、結膜弛緩症では起床時に眼不快感が強い点が特徴である。下方視で症状が増悪し、読書時に霧視・灼熱感・乾燥感が増える。
合併症として特発性結膜下出血がある。摩擦亢進のメカニズムにより生じる。
鼻側に結膜弛緩症を有する患者ではドライアイ症状がより強く、Schirmer 試験値の低下やマイボーム腺脱落の増加が報告されている2)。
細隙灯顕微鏡検査で下眼瞼縁を越える余剰結膜を認める。程度はさまざまで、5 時・7 時方向にのみ認めるものから、6 時方向にひだ状に波打つ高度のものまである。
フルオレセイン染色では弛緩結膜上の異所性涙液メニスカスが明瞭に観察される。弛緩結膜に隣接する部位では涙液層が菲薄化し上皮障害を起こしやすい。
結膜弛緩症の中等度〜重度例ではドライアイ症状が有意に増加し、涙液層破壊時間(TBUT)も有意に低下する1)。
結膜弛緩症の病因は完全には解明されていない。発症機序には主に 2 つの仮説がある。
加齢・機械説
結膜の加齢性変化に眼球運動・瞬目・Bell 現象といった機械的影響が加わることで結膜マトリックスの変性が進行する。
炎症説
結膜下線維芽細胞のマトリックスメタロプロテアーゼ(MMP)産生亢進が結膜マトリックスの分解を促進する。
臨床的には結膜弛緩症が必ずしも炎症を伴うわけではなく、むしろ弛緩結膜の機械的作用が二次的に非特異的炎症を引き起こす場合が多い。
結膜弛緩症のリスク因子として加齢・女性・コンタクトレンズ(CL)装用・ドライアイ・遠視・瞼裂斑・紫外線暴露・眼瞼疾患が報告されている2)。CL 装用者では非装用者に比べ 結膜弛緩症の頻度・重症度が有意に高く、特にハードコンタクトレンズ(RGP)装用者で顕著である1)。結膜弛緩症はマイボーム腺機能不全(MGD)やマイボーム腺脱落とも密接に関連しており、脂質層の欠乏が潤滑低下を介して摩擦亢進と結膜組織の牽引を生じるとの仮説がある2)。
細隙灯顕微鏡で診断がつく。初期には弛緩結膜が間欠的にしか出現しないことがあり、強制瞬目試験(強く瞬目させて余剰結膜を顕在化させる)が有用である。
フルオレセイン染色を行えば結膜弛緩症の診断は容易になる。染色後に下方メニスカスを占拠する弛緩結膜の状態を観察し、強い瞬目により弛緩結膜の動きと角膜への接触の有無を確認する。鼻側では半月ひだによる涙液メニスカスの途絶との鑑別が必要である。
前眼部光干渉断層計(AS-OCT)は涙液メニスカスの形態評価に有用である。
円蓋部挙上を伴う結膜弛緩症(円蓋部挙上型)と伴わない単純型を区別する。上方視させて円蓋部の挙上の有無と深さを観察し、CPF(capsulopalpebral fascia)弛緩の合併を評価する。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| ドライアイ | 夕方に悪化、BUT 低下 |
| LIPCOF | 規則的・平行な襞 |
| マイボーム腺機能不全 | 眼瞼縁所見・圧出 |
LIPCOF は CCH に類似するが規則的で平行な襞であり断面積も小さく、管理法が異なるため鑑別が重要である1)。流涙症状を呈する場合は手術前に導涙系の通過障害がないことを涙道洗浄にて確認する。
結膜弛緩症とドライアイは症状が重なることが多く、しばしば合併します。ドライアイは涙液の質・量の異常が主因で、通常は一日の後半に症状が悪化します。一方、結膜弛緩症は余剰結膜が涙液メニスカスを物理的に阻害するため、起床時に症状が強い傾向があります。フルオレセイン染色で弛緩結膜の有無を確認することが鑑別に有用です。
結膜弛緩症の症状は涙液層の不安定化や摩擦亢進による炎症で増強しうるため、まず点眼治療を 1 か月程度行い効果を評価する。
人工涙液
適応:乾燥感・異物感
処方例:防腐剤無添加人工涙液 1 日 7 回
粘膜上皮修復
レバミピド:1 日 4 回。異物感に特に効果的
ジクアホソルナトリウム:1 日 6 回。涙液分泌低下例に
抗炎症
フルオロメトロン 0.1%:1 日 2 回。低力価ステロイドとして併用
人工涙液製剤として isotonic glycerol と 0.015% ヒアルロン酸ナトリウム含有点眼液を 3 か月使用した研究では、結膜弛緩症グレードが 3 から 2 以下へ有意に改善し、OSDI スコア・TBUT・角膜染色も改善した1)。一方、0.5% ケトロラク+ 0.15% ヒアルロン酸ナトリウムの併用では OSDI スコアは改善したが 結膜弛緩症グレード自体には有意な変化が認められなかった1)。
点眼治療で改善しない慢性症状(特に異物感・間欠性流涙・再発性特発性結膜下出血)がある場合に手術を考慮する。
焼灼法 — 軽度例では弛緩結膜を焼灼して収縮させるだけでも症状が軽減する。焼灼後の結膜余剰消失率は 80.6% と報告されている1)。
縫合法 — 円蓋部近くで結膜を強膜に縫着する方法。将来緑内障手術の可能性がある症例では切除法は適切でないため、縫合法を考慮する。
3 ブロック切除法(涙液メニスカス再建術) — 結膜と強膜の癒着を最も強力に促す方法であり、あらゆる結膜弛緩症のバリエーションに対応しうる。手順は以下のとおりである。
高周波電気手術(HFR-ES) — 4.0 MHz ラジオ波システムを用いた新しい治療法であり、余剰結膜を組織炭化なく縮小できる。複数の研究で 90〜100% の完全解消が報告され、術後合併症(結膜下出血・軽度充血)も従来法より少ない1)。
結膜弛緩症を管理する選択肢として焼灼・切除・強膜固定・結膜結紮・レーザー結膜形成術・ラジオ波電気手術・プラズマベース結膜形成術が報告されている2)。
術後 2 週で抜糸する。それまでの間は感染予防と消炎をしっかり行う。創離開防止のため眠前の眼帯装用を 1 週間行い、洗眼は 3 日後から許可する。合併症として続発性リンパ管拡張症(注射針穿刺で対応)および縫合糸に対する肉芽腫をまれに認める。
3 ブロック切除法で適切に涙液メニスカスが再建されれば再発は少ないとされています。一方、縫合法のみでは弛緩結膜下のリンパ管拡張が残存するため、再発や球結膜の完全な平坦化が得られないことがあります。術式の選択は症例ごとの弛緩の程度や合併症に応じて判断されます。
病理組織学的には結膜上皮下のマトリックスを構成する膠原線維や弾性線維が疎となり、弾性線維に断裂像がみられる。これらの所見から結膜マトリックスの変性が発症に関与すると考えられる。
重度例から採取した検体では、炎症の証拠を伴わない結膜下微小毛細血管拡張が一部に認められ、断裂した弾性線維と疎なコラーゲン線維の集合が多くの検体に認められた。下眼瞼と結膜の間の機械的な力が徐々にリンパ流を阻害し、リンパ管拡張と臨床的な結膜弛緩が生じるとの機序が提唱されている。弛緩結膜の下には組織学的にリンパ管拡張を伴っている場合が多い。
正常結膜線維芽細胞と比較して、結膜弛緩症線維芽細胞では 粘膜類天疱瘡-1 および 粘膜類天疱瘡-3 の mRNA が過剰発現している。TNF-α および IL-1β がこれらの 粘膜類天疱瘡 発現を増加させることが示されており、涙液中の IL-6・IL-8 も上昇している。粘膜類天疱瘡 とその阻害因子(TIMP)のバランスの崩壊が結膜の弛緩と余剰の顕在化につながると考えられている。
結膜弛緩症は円蓋部から涙液メニスカスへの涙液の流れを妨げ、円蓋部の涙液貯留槽を枯渇させる。有症状患者では無症状患者に比べ涙液メニスカスの回復速度が有意に遅い。変性した Tenon 嚢の除去と円蓋部再建により回復速度が改善したとの報告がある。
さらに涙液クリアランスの低下は慢性炎症や点眼薬の長期滞留を引き起こしうる。
結膜弛緩症はマイボーム腺機能不全やマイボーム腺脱落と密接に関連している。脂質層の欠乏による潤滑低下が摩擦亢進と結膜組織の牽引を生じるとの仮説と、結膜弛緩症が瞬目の完全性に影響してマイボーム腺脱落を二次的に引き起こすとの仮説がある2)。
高周波電気手術(HFR-ES)は従来の焼灼法や切除法と比べ、組織炭化を伴わずに余剰結膜を縮小でき、術後合併症が少ないことから注目されている1)。プラズマベース結膜形成術やアルゴンレーザー光凝固術など新たな低侵襲治療も報告されている2)。
LIPCOF と 結膜弛緩症の基礎的な生物学的メカニズムについてはなお不明な点が多く、標準化された評価法を用いた大規模多施設研究が求められている1)。