自己免疫・炎症性
眼瘢痕性類天疱瘡(OCP):最も一般的な進行性瘢痕性結膜炎の原因
スティーブンス・ジョンソン症候群/中毒性表皮壊死症:薬剤反応に続発する急性粘膜皮膚障害
移植片対宿主病(GVHD):造血幹細胞移植後に発症する慢性眼表面疾患4)
その他:扁平苔癬、線状IgA水疱性皮膚症、サルコイドーシス3)

瘢痕性結膜炎(cicatricial conjunctivitis)は、結膜に瘢痕形成がみられる慢性結膜炎の総称である。結膜の慢性炎症が線維芽細胞を刺激し、細胞外マトリックスの形成を促進して結膜の線維化と眼表面の変容をもたらす。
瘢痕形成の原因は多岐にわたる。急性期に偽膜形成を経て慢性期に瘢痕化に至る感染性結膜炎(トラコーマ、流行性角結膜炎など)、スティーブンス・ジョンソン症候群(SJS)や眼類天疱瘡などの非感染性結膜炎、化学外傷や薬剤毒性による外的要因がある。
活動性で進行性の瘢痕性結膜炎の最も一般的な原因は眼瘢痕性類天疱瘡(ocular cicatricial pemphigoid:OCP)である。OCPは粘膜類天疱瘡(mucous membrane pemphigoid:MMP)のスペクトラムに含まれる自己免疫疾患であり、1万〜5万人に1人の割合で発症する5)。高齢女性に好発し、男女比は約1:2である5)。英国の監視調査では瘢痕性結膜炎の年間罹患率は100万人あたり約1.3人と報告されている。
自己免疫・炎症性
眼瘢痕性類天疱瘡(OCP):最も一般的な進行性瘢痕性結膜炎の原因
スティーブンス・ジョンソン症候群/中毒性表皮壊死症:薬剤反応に続発する急性粘膜皮膚障害
移植片対宿主病(GVHD):造血幹細胞移植後に発症する慢性眼表面疾患4)
その他:扁平苔癬、線状IgA水疱性皮膚症、サルコイドーシス3)
外因性・その他
薬剤誘発性:抗緑内障薬の長期使用による偽眼類天疱瘡が代表的7)
感染性:トラコーマ、アデノウイルス角結膜炎、ジフテリア菌結膜炎
外傷性:化学外傷(アルカリ・酸)、熱傷、放射線損傷
悪性腫瘍:脂腺癌、扁平上皮癌、MALTリンパ腫
粘膜類天疱瘡(MMP)は口腔・眼・鼻咽頭・喉頭・食道・外陰部など広範な粘膜に水疱・びらんを生じる自己免疫疾患の総称である。眼科ではこのうち眼病変を有するものを眼瘢痕性類天疱瘡(OCP)と呼ぶ。OCPは眼粘膜のみが標的となることもあるが、約50%の症例で口腔・皮膚など眼外病変を伴う2)。
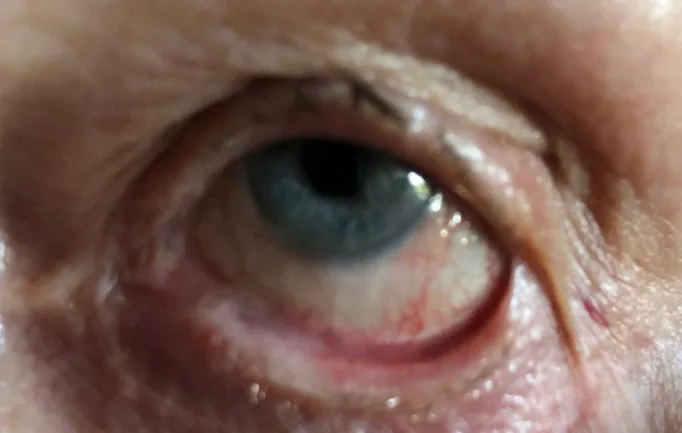
慢性の結膜充血、乾燥感、異物感、灼熱感、流涙が主訴となる。これらの症状は通常のドライアイ治療に抵抗性を示す1)。進行例では瞼球癒着による眼球運動障害や開瞼不全、睫毛乱生による角膜刺激症状、視力低下が加わる。
OCPは潜行性であり、長期間無症状のこともある。視力低下をきっかけに初めて発見される例も報告されている2)。
瘢痕性結膜炎の進行度はFoster分類(修正Tauber-Foster分類)で評価される2)。
| 病期 | 臨床所見 |
|---|---|
| I期 | 皮下線維化を伴う慢性結膜炎 |
| II期 | 下穹窿部短縮(A〜D:25%刻み) |
| III期 | 瞼球癒着(A〜D:25%刻み) |
| IV期 | 眼表面の角化・眼瞼癒着・重度乾燥 |
軽症では瞼結膜に線状・斑状の白色腱様組織がみられる。重症では広範な瘢痕形成と瘢痕収縮により、瞼球癒着、Vogtの角膜輪部柵(POV)の消失、角膜内結膜侵入、ドライアイ、睫毛乱生、眼瞼内反が生じる。
結膜生検で確認された瘢痕性結膜炎では、間質線維化、杯細胞消失、扁平上皮化生が組織学的に認められる1)。
瘢痕性結膜炎の原因は大きく以下に分類される。
自己免疫性:OCPでは結膜基底膜のインテグリンやラミニンに対する自己抗体が形成され、II型アレルギー反応(自己免疫性II型過敏症)により慢性炎症が惹起される5)。スティーブンス・ジョンソン症候群/中毒性表皮壊死症は薬剤(スルホンアミド系、抗てんかん薬など)への反応として発症する。GVHDは造血幹細胞移植後の合併症であり、慢性期に眼表面の線維化が進行しうる4)。サルコイドーシスが瘢痕性結膜炎の原因となる稀な症例も報告されている3)。
薬剤誘発性:抗緑内障薬(ピロカルピン、チモロール、ラタノプロストなど)の長期使用が代表的である7)。防腐剤(塩化ベンザルコニウム)を含む点眼薬の長期頻回使用も原因となる。線維化は下穹窿部と内眼角部に集中する傾向がある7)。
感染性:発展途上国ではトラコーマが瘢痕性結膜炎の主要原因である。先進国ではアデノウイルス角結膜炎の重症例が瘢痕化を生じうる。
外傷性:アルカリや酸による化学外傷、熱傷、手術損傷が含まれる。
詳細な問診が不可欠である。眼外傷、眼感染症、過去および現在の使用薬剤の履歴を聴取する。全身性炎症性疾患や自己免疫疾患について全身のレビューを行い、粘膜・皮膚・関節の身体診察を実施する。
OCPでは口腔粘膜病変(剥離性歯肉炎、水疱性病変)、食道病変(嚥下困難)、喉頭・気管病変(嗄声、呼吸困難)の有無を評価する2)。喉頭狭窄は生命を脅かしうる合併症である。
確定診断には結膜生検が不可欠である。下方球結膜から検体を採取し、ホルマリン固定による組織病理学的検査とミシェル液による直接免疫蛍光法(DIF)を施行する5)。
OCPでは結膜上皮基底膜帯にIgG、IgA、IgM、補体C3の線状沈着が認められる5)。ただし偽陰性が少なくない。DIF陰性でもOCPを除外できないため、臨床的に疑わしい場合は再生検を考慮する4)。
サルコイドーシスでは非乾酪性類上皮肉芽腫とLanghans型巨細胞が認められ、OCPとの鑑別に有用である3)。
基礎疾患の検索として以下を施行する。ESR、CBC、CMP、ANA、SS-A/SS-B(シェーグレン症候群)、ANCA(多発血管炎性肉芽腫症)、ACE・リゾチーム(サルコイドーシス)。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| 眼瘢痕性類天疱瘡 | DIF陽性。両眼性・進行性 |
| 薬剤誘発性 | 点眼薬長期使用歴。中止で改善7) |
| サルコイドーシス | 非乾酪性肉芽腫。DIF陰性3) |
DIF検査の偽陰性は珍しくない。疾患の静止期、基底膜の完全消失(終末期)、検体採取部位の不適切さ、免疫反応の局所的ばらつきなどが原因となる。臨床的にOCPが疑われる場合は再生検を行うべきであり、複数回の生検で感度が向上することが報告されている4)。また左右眼で結果が異なる場合もある5)。
治療は原疾患に応じて個別化される。目標は進行性瘢痕化の停止、角膜・眼瞼合併症の予防と矯正、症状の緩和である。
OCPは全身性疾患であり、全身免疫抑制療法が治療の主軸となる。リウマチ科との連携が強く推奨される2)。
全身療法
軽度〜中等度炎症:ダプソン(ジアミノジフェニルスルホン)が第一選択。G6PD欠損症の除外が必要5)
中等度・無効例:ミコフェノール酸モフェチル、アザチオプリン、メトトレキサートへのステップアップ2)
重度炎症:シクロホスファミドと短期プレドニゾロンの併用5)
難治例:リツキシマブ、免疫グロブリン静注療法(IVIG)2)
局所・外科的治療
対症療法:低濃度ステロイド点眼、抗菌薬点眼、防腐剤無添加人工涙液、睫毛抜去
緑内障合併例:防腐剤フリーの点眼薬を選択。手術(XENゲルステントなど)も選択肢となる6)
瞼球癒着:癒着解除+口腔粘膜移植または羊膜移植による再建2)
終末期:角膜プロテーゼ(Boston KPro type 2、OOKP)
外科的治療は炎症が十分にコントロールされた後に施行する。炎症制御が不十分な状態での手術は急速な悪化を招く2)。
原因薬剤の中止が第一であり最重要である7)。ステロイド点眼で眼表面炎症を制御する。緑内障の眼圧管理には経口アセタゾラミドまたは防腐剤フリーの点眼薬への変更、必要に応じて手術を検討する7)。
急性期では原因薬剤の即時中止と支持療法が基本となる。眼表面のケアとして防腐剤フリーの潤滑剤、局所抗菌薬、局所ステロイド、羊膜移植が施行される。慢性期では睫毛乱生・眼瞼内反・角膜パンヌスなどの後遺症に対する管理を継続する。
原因薬剤の中止が最も重要である。上皮毒性を有する薬剤(特に防腐剤を含む抗緑内障薬)の長期使用が原因であり、疑わしい薬剤をすべて中止することで炎症は速やかに改善する7)。薬剤中止後もステロイド点眼で炎症を制御し、緑内障の眼圧管理は経口薬や防腐剤フリー点眼薬に切り替える。
瘢痕性結膜炎の病態は原因疾患によって異なるが、共通する最終経路として結膜の慢性炎症→線維化がある。慢性炎症によりマクロファージや単球が結膜に浸潤し、成長因子を放出して線維芽細胞を刺激する。線維芽細胞は細胞外マトリックスを産生し、結膜の線維化が進行する。
OCPの病態:結膜上皮基底膜のヘミデスモソーム-上皮膜複合体に含まれるインテグリンやラミニンに対する自己抗体が形成される5)。これにより補体系が活性化され、炎症細胞が動員されて慢性炎症と線維化が惹起される。急性期では好酸球・好中球が炎症を媒介し、慢性期ではリンパ球が優位となる5)。
角膜上皮幹細胞の疲弊:POVには角膜上皮幹細胞が存在する。瘢痕性結膜炎の進行によりPOVが消失すると角膜上皮幹細胞が疲弊し、結膜組織の角膜内侵入、角膜混濁、血管侵入が生じる。さらに進行すると角膜表面が皮膚のように角化する。
oGVHDとOCPの合併:造血幹細胞移植後のGVHDでは通常軽度の結膜線維化がみられるが、重度かつ進行性の瘢痕性変化(瞼球癒着形成)を呈する場合はOCPの合併を考慮する必要がある4)。oGVHDとOCPは臨床的に類似するが治療戦略が異なるため、生検による鑑別が重要である4)。
角膜輪部のVogtの柵(POV)に存在する角膜上皮幹細胞が慢性炎症と瘢痕化により消失した状態を指す。幹細胞が疲弊すると正常な角膜上皮の再生が不可能となり、結膜上皮が角膜表面に侵入する(結膜化)。結果として角膜混濁・血管侵入・角化が生じ、高度の視力障害に至る。この状態は眼類天疱瘡、スティーブンス・ジョンソン症候群、化学外傷後に共通してみられる。
OCPの緑内障合併例に対し、XENゲルステントによる低侵襲緑内障手術(MIGS)の成功例が報告されている6)。眼表面の炎症コントロール後にab interno法で挿入し、術後1年で点眼薬なしでの眼圧管理と炎症鎮静を達成した6)。重度の眼表面疾患を有する患者でも適切な術前管理のもとで手術が可能であることを示す症例である。
培養粘膜上皮シート移植は遷延性上皮欠損や瞼球癒着の進行防止に有用な新しいアプローチである。リツキシマブやJAK阻害薬などの生物学的製剤はOCPの難治例に対する治療選択肢として注目されている。