小児
乳児:インフルエンザ菌が最多。先天性鼻涙管閉塞による涙囊炎からの続発では連鎖球菌やCNSが検出される。
幼児〜学童:肺炎球菌が代表的。冬季に多く、上気道炎に伴い両眼性に発症する。小規模な流行を起こすこともある。
小児全体:インフルエンザ菌が29〜42%、肺炎球菌が13〜30%を占める1)。

細菌性結膜炎は、細菌感染による結膜の炎症性疾患である。結膜は眼瞼裏面(眼瞼結膜)から円蓋部を経て眼球上(球結膜)に至り、角膜縁で角膜と合流する粘膜組織である。
本疾患は眼科領域で最も頻繁に遭遇する感染症の一つである。米国では急性感染性結膜炎がプライマリケア受診の約1%を占め、年間約400万例の発症が推定されている1)。発症する年齢幅は広いが、比較的小児と高齢者に多い。
ほとんどの症例は急性・自限性であり、重篤な合併症を起こすことは少ない。しかし有病率が高いため、学校や職場の欠席による社会的影響は大きい。直接的・間接的な医療費は米国だけで年間5億ドルを超えると推計されている1)。
臨床的には、急性型(一般的な細菌性)、超急性型(主に淋菌性)、慢性型(主にクラミジア性)に分類される。本記事では主に急性細菌性結膜炎を中心に解説する。
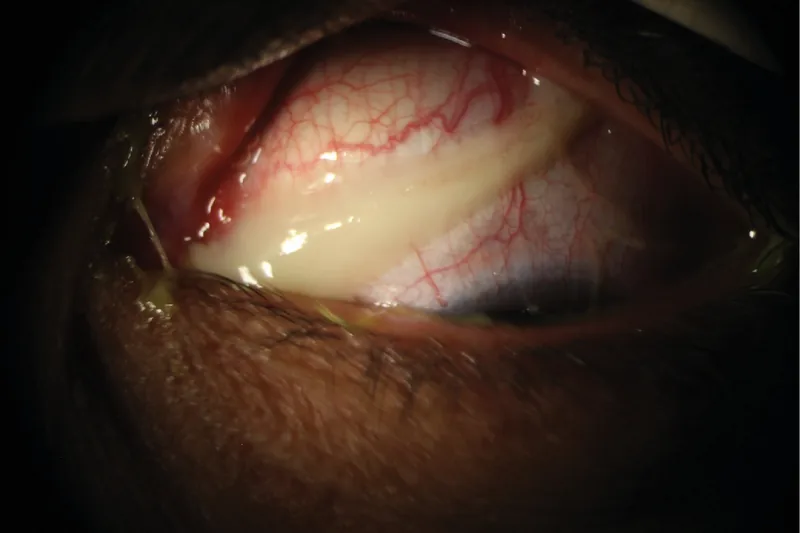
超急性型(淋菌性結膜炎)は、潜伏期半日〜3日で発症する。白黄色・クリーム状の多量の膿性眼脂が特徴であり「膿漏眼」とも呼ばれる。発症早期に角膜潰瘍を形成し、角膜穿孔に至る場合がある。
細菌性結膜炎は接触感染により伝播する。手から眼への接触や、タオル・枕の共有が感染経路となる。こまめな手洗いと私物の共有回避が感染拡大防止に重要である。
細菌性結膜炎は発症する年齢層によって原因菌の傾向が異なる。
小児
乳児:インフルエンザ菌が最多。先天性鼻涙管閉塞による涙囊炎からの続発では連鎖球菌やCNSが検出される。
幼児〜学童:肺炎球菌が代表的。冬季に多く、上気道炎に伴い両眼性に発症する。小規模な流行を起こすこともある。
小児全体:インフルエンザ菌が29〜42%、肺炎球菌が13〜30%を占める1)。
成人
黄色ブドウ球菌:成人の結膜炎の代表的起炎菌である。急性〜亜急性のカタル性結膜炎を呈する。
眼瞼結膜炎型:しばしば眼瞼縁の炎症を伴い、慢性眼瞼結膜炎の形で認められる。角膜下方1/3に表層角膜炎を伴うこともある。
高齢者
ブドウ球菌属:最も多い。眼瞼縁炎を合併しやすい。
肺炎球菌・インフルエンザ菌:急性カタル性結膜炎として発症する。
コリネバクテリウム属:近年、難治性の慢性結膜炎の原因として問題となっている。
新生児においては、淋菌やクラミジアの予防措置が普及した近年、大腸菌(Escherichia coli)による新生児結膜炎の報告が増加している4)。大腸菌による新生児結膜炎は生後3日以内に発症し、膿性眼脂と眼瞼浮腫を呈する4)。
近年、メチシリン耐性黄色ブドウ球菌(MRSA)、ペニシリン耐性肺炎球菌(PRSP)、薬剤耐性インフルエンザ菌(BLNAR)などの耐性菌が増加傾向にある。淋菌でもフルオロキノロン耐性が進行している。耐性菌が関与すると結膜炎が難治化することがある。
結膜の常在菌叢と免疫能が年齢によって異なるためである。小児はインフルエンザ菌の莢膜抗原に対する抗体産生能が低く、本菌の感染を起こしやすい。高齢者では眼表面の防御機構が低下し、ブドウ球菌属による感染が増加する。
大部分の症例は臨床所見に基づいて診断可能であり、検査を必須としない。球結膜充血、粘液膿性眼脂、瞼結膜の乳頭反応を認め、顕著な濾胞形成や耳前リンパ節腫脹を伴わなければ、細菌性結膜炎を疑う。
細菌性結膜炎とウイルス性結膜炎の鑑別は臨床上重要である。
| 所見 | 細菌性 | ウイルス性 |
|---|---|---|
| 眼脂 | 粘液膿性 | 漿液性(水様) |
| 結膜反応 | 乳頭反応 | 濾胞反応 |
| 耳前リンパ節 | 腫脹なし | 腫脹あり |
感染性角膜炎診療ガイドライン(第3版)では、細菌性角膜炎の診断において塗抹検鏡と培養検査の併用が強く推奨されている6)。培養検査の陽性率は37.6〜74.3%、塗抹検鏡の陽性率は58.1〜73.7%と報告されている6)。検査前に抗菌薬が投与されていない症例では培養陽性率は77.3%であるが、投与後は37.8%に低下するため、可能な限り抗菌薬投与前に検体を採取することが望ましい6)。
細菌性結膜炎の治療は抗菌薬の局所投与が基本である。初期治療はエンピリックセラピー(経験的治療)として行い、塗抹検査や培養結果に基づき適切な薬剤に変更する。
約60%の症例は自然治癒するが、抗菌薬の投与により罹患期間を短縮できる。抗菌薬投与群は無治療群と比較して治癒までの日数が約1.9日短縮される(3.8日vs 5.7日)2)。人工涙液(カルボキシメチルセルロースナトリウム)単独でも局所の病原体量を減少させ、治癒を促進する効果が報告されている2)。
| 対象 | 薬剤 | 用法 |
|---|---|---|
| 新生児 | ベストロン0.5% | 1日4回点眼 |
| 乳幼児 | オゼックス0.3% | 1日3回点眼 |
| 成人・高齢者 | クラビット1.5% | 1日3回点眼 |
フルオロキノロン系抗菌薬のうち、トスフロキサシン(オゼックス、トスフロ)は小児に適応症を得ている。成人ではブドウ球菌属を念頭に、フルオロキノロン系またはセフェム系を選択する。
グラム陽性球菌
ブドウ球菌・連鎖球菌・肺炎球菌:β-ラクタム系(ベストロン)が第一選択。フルオロキノロン系も有効である。
PRSP:アミノグリコシド系に抵抗性を示すことがある。セフェム系(ベストロン)または第四世代フルオロキノロン系(ガチフロ、ベガモックス)を選択する。
アミノグリコシド系:連鎖球菌・肺炎球菌には無効である。
グラム陰性菌
インフルエンザ菌:ペニシリン系・セフェム系が第一選択である。フルオロキノロン系でもよい。近年βラクタム系に対する耐性菌(BLNAR)が出現している。
淋菌:フルオロキノロン耐性が進行しており、セフェム系が第一選択である。多剤耐性淋菌ではセフトリアキソン(ロセフィン)の点滴静注を併用する。
約60%の急性細菌性結膜炎は自然に治癒する。ただし抗菌薬の投与により罹患期間が約2日短縮され、微生物の排除も促進されるため2)、受診時には処方するのが一般的である。コンタクトレンズ使用者では重症化の可能性があり、積極的な治療を勧める。
細菌性結膜炎は、手から眼への接触、隣接する鼻腔・副鼻腔粘膜の常在菌の定着を介して発症する。
結膜は正常でもブドウ球菌やコリネバクテリウムなどの常在菌が存在する。黄色ブドウ球菌は健常結膜囊からも5〜10%の頻度で分離される。涙液による洗浄作用、結膜上皮の防御機能、涙液中のリゾチーム・IgAなどの免疫因子が感染を防御している。これらの防御機構が破綻すると感染が成立する。
細菌性結膜炎では好中球優位の炎症反応が生じる。眼脂塗抹標本で好中球浸潤が優位であることが、リンパ球浸潤優位のウイルス性結膜炎との鑑別点となる。好中球に貪食された細菌を観察することで、起炎菌の推定が可能となる。
Howard & de St. Mauriceは、PCV13(13価肺炎球菌結合型ワクチン)の導入により、PCV13血清型による結膜炎が93%減少し、全体の結膜炎症例も3分の1以上減少したとする研究を紹介している1)。注目すべきことに、非莢膜型インフルエンザ菌(NTHi)による結膜炎の発生率もPCV13導入後に有意に低下した1)。この結果は、肺炎球菌とインフルエンザ菌の間に呼吸器における複雑な細菌間相互作用が存在する可能性を示唆している。
Liu & Kuoは、小児の急性感染性結膜炎に対するモキシフロキサシン、人工涙液(カルボキシメチルセルロースナトリウム)、無治療の3群を比較したランダム化比較試験を解説している2)。モキシフロキサシン群は無治療群と比較して治癒までの日数が1.9日短縮された(3.8日vs 5.7日)。また、人工涙液(プラセボ)群も無治療群と比較して有意に治癒期間を短縮した2)。メタアナリシスでは抗菌薬が3〜6日目の症状を軽減することが確認された(オッズ比0.59)2)。
Commiskeyらは、98歳女性における両側性の慢性難治性結膜炎の症例を報告した3)。加齢による眼窩組織の萎縮と眼瞼挙筋腱膜の裂開により上円蓋部が拡大し、感染巣が形成される。黄色ブドウ球菌が最多の起炎菌であり、円蓋部の洗浄、局所・全身の抗菌薬、ポビドンヨード洗浄が治療の柱となる3)。高齢者の難治性慢性結膜炎ではGFSを鑑別に挙げる必要がある。
Saadeh-Jacksonらは、大腸菌による新生児結膜炎の症例を報告し、淋菌・クラミジア予防措置の普及に伴い、大腸菌が新興の病原体として注目されると論じている4)。臨床的特徴として生後3日以内の発症、正常体温、膿性眼脂、眼瞼浮腫が挙げられた4)。培養結果に基づくレボフロキサシン点眼が有効であった。
肺炎球菌結合型ワクチン(PCV13)の普及により、ワクチン血清型による結膜炎が93%減少したとの報告がある1)。ただし細菌性結膜炎全体を直接予防するワクチンは存在しない。日常的な手洗い・衛生管理が最も重要な予防策である。