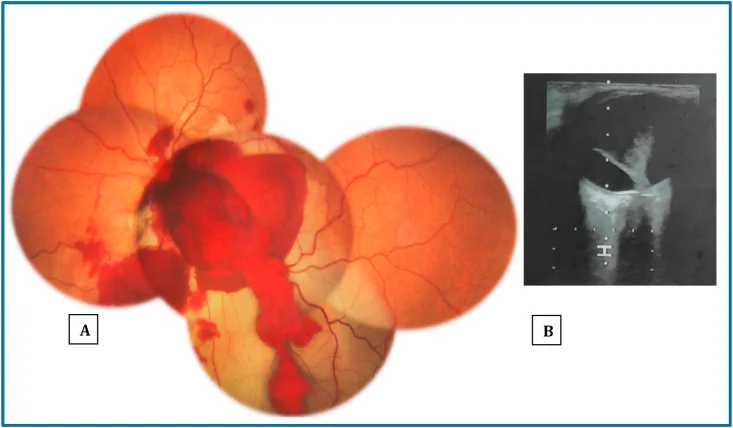
部分離断
視力:一定の視機能が残存しうる。
OCT所見:視神経乳頭の深い空洞を認める。RNFL菲薄化(耳側46μm、上耳側91μm、上鼻側60μmの報告あり)1)。
経過:グリア増殖が離断空洞を被覆する経過をたどる。1か月以降にグリア増殖が顕著化する1)。

視神経乳頭離断(optic nerve head avulsion; ONA)は、外傷により視神経が篩状板(lamina cribrosa)のレベルで眼球から分離する病態である。視神経硬膜鞘や隣接強膜の破裂は伴わない1)。optic nerve evulsionとoptic nerve avulsionは同じ病態を指すが、語源的に区別される。
視神経乳頭離断は外傷性視神経症(traumatic optic neuropathy; TON)の一型であり、前方型外傷性視神経症に分類される1)。外傷性視神経症全体は頭部外傷の0.5〜5%に発生し5)、視神経乳頭離断はその中でもまれな病態である2)。部分離断から完全離断までの範囲があり、視機能への影響は壊滅的になりうる1)。
離断の好発部位は視神経乳頭(最多)、眼窩尖部、視交叉の3箇所である1)。原因は交通事故が最多で、スポーツ外傷・転倒・喧嘩なども原因となる。Buchwald et al.のメタ解析では小さな鈍的物体や指が49%の原因を占めた1)。
視神経乳頭離断は外傷性視神経症の一型であり、篩状板レベルでの物理的な分離を指す。外傷性視神経症は挫傷から完全断裂まで幅広いスペクトラムを含む概念であり、視神経乳頭離断は最も重篤な型の一つに位置づけられる1)。
医師が確認する主な所見を以下に示す。
部分離断
視力:一定の視機能が残存しうる。
OCT所見:視神経乳頭の深い空洞を認める。RNFL菲薄化(耳側46μm、上耳側91μm、上鼻側60μmの報告あり)1)。
経過:グリア増殖が離断空洞を被覆する経過をたどる。1か月以降にグリア増殖が顕著化する1)。
完全離断
視力:光覚消失(NLP)となる。
眼底:視神経が硬膜鞘内に後退し、深い空洞を形成する。
予後:視機能の回復はほぼ期待できない。構造的損傷は不可逆的である4)。
OCT所見の経時変化として、受傷2週後よりGCC厚が菲薄化し正常域を下回り、30〜50日前後で安定化する。蛍光眼底造影では静脈分枝閉塞と微小血管リモデリングを示す場合がある1)。
Bモード超音波検査が有用である。離断部位に対応する低エコー領域として検出できる1)。CT・MRIも補助的に使用される。詳細は「診断と検査方法」の項を参照。
各画像検査の特性を以下に示す。
| 検査 | 主な用途 | 注意点 |
|---|---|---|
| CT(薄切) | 骨折・乳頭離断の検出 | 0.75〜1mm薄切が必須 |
| MRI(STIR/DWI) | 視神経の腫脹・断裂検出 | 金属異物がある場合は禁忌 |
| Bモード超音波 | 硝子体出血例での診断 | 非侵襲的・迅速に施行可能 |
視神経乳頭離断に対する有効な治療法は確立されていない。早期に診断を行い、不要な治療を行わないようにすることが重要である。高用量静注ステロイドの有用性は示されておらず、むしろ害のリスクがある1)。
視神経乳頭離断以外の型を含む外傷性視神経症全般の治療として以下が検討される。
Fukumasa et al.(2024)は、10歳男児の視神経管骨折による外傷性視神経症に対し、受傷6時間後に視神経管開放術を施行し術後プレドニゾロン25 mg/kg/日を投与した。術前hand motionの視力が12日後に20/30まで改善し、9か月後も維持された5)。小児の外傷性視神経症では約80%で視力改善が報告される。
Tachibana et al.(2024)は、70歳男性の外傷性視神経症に対しメチルプレドニゾロン1 g/日パルス後に内視鏡的視神経管減圧術を施行した。VAは0.2から0.8へ改善した(6か月後)7)。
黄斑下出血合併時:SF6ガス+rtPA 25μg/0.1mL硝子体内注射によるpneumatic displacementが有効な場合がある。伏臥位3日間の保持により出血の黄斑下移動に成功した報告がある1)。
視神経乳頭離断自体には確立された有効な治療法がない。ただし、視神経管骨折を伴う外傷性視神経症では視神経管開放術が視力改善に寄与しうる5)。完全離断など不可逆的な構造的損傷がある場合は手術適応がない4)。
視神経乳頭離断の主要な発症機序は間接的損傷と直接的損傷に分類される。
LSCI(Laser Speckle Contrast Imaging)は外傷性視神経症における視神経乳頭血流を非侵襲的に定量評価する技術である。
Jallow et al.(2025)は、15歳男性の直接型後方外傷性視神経症において、LSCIでPeak BFVi(血流速度指数)が健眼20.5 a.u.に対し患眼13.4 a.u.(3週後)と低下していることを検出した9)。6か月後も健眼15.1 a.u.対患眼13.7 a.u.の差が持続した。急性期外傷の評価への応用可能性が注目される。
拡散テンソルイメージング(DTI)は視神経の微細構造変化を定量化し、予後予測に有用な可能性がある4)。
GoldmannでのImageJマクロによる定量化手法であり、等感度線の面積変化を経時的に追跡できる7)。外傷性視神経症の視野変化の評価に応用されている。
エリスロポエチン、BDNF(脳由来神経栄養因子)、幹細胞療法などの実験的アプローチが将来の視神経修復に期待されている4)。
LSCIはレーザースペックルコントラストイメージングの略称で、非侵襲的に網膜・視神経乳頭血流を定量評価する技術である。外傷性視神経症患眼で健眼に比べた血流低下を検出できることが示されており9)、急性期外傷の客観的評価指標としての応用が研究されている。
Bayram-Suverza M, Rosano-Barragán M, Ramírez-Estudillo JA. Long-term follow-up of a patient with partial optic nerve avulsion associated with submacular hemorrhage who underwent pneumatic displacement. Am J Ophthalmol Case Rep. 2024;35:102083.
Omari A, Carniciu AL, Desai M, et al. Globe dislocation and optic nerve avulsion following all-terrain vehicle accidents. Am J Ophthalmol Case Rep. 2022;27:101621.
Tenewitz JE, Chen EJ, Cartwright MJ. A rare presentation of direct traumatic optic neuropathy in a patient poked in the eye by an antenna. Cureus. 2021;13(9):e18244.
Naik SN, Nayak DV. Unravelling the unseen: a case series exploring the enigmas of traumatic optic neuropathy. Cureus. 2024;16(12):e75546.
Fukumasa H, Yamaga Y, Miyaoka R, et al. Successful combination therapy of optic canal decompression and steroid administration for traumatic optic neuropathy in a 10-year-old boy. Cureus. 2024;16(9):e70124.
Okui T, Sakamoto T, Morikura I, et al. Feasibility of navigation-assisted endoscopic transnasal optic nerve decompression for the treatment of traumatic optic neuropathy in patients with midfacial fractures. J Korean Assoc Oral Maxillofac Surg. 2024;50:273-284.
Tachibana M, Kanno J, Hashimoto M, et al. Quantification of Goldmann visual fields during resolution of traumatic optic neuropathy. Case Rep Ophthalmol Med. 2024;2024:5560696.
Mehta A, Rathod R, Ahuja C, et al. Hemorrhage in Onodi cell leading to traumatic optic neuropathy. Craniomaxillofac Trauma Reconstr. 2021;14(1):70-73.
Jallow MA, Gholap RS, Asanad S, et al. Laser speckle contrast imaging detects relative blood flow reduction in traumatic optic neuropathy. Am J Ophthalmol Case Rep. 2025;38:102326.