巨大裂孔網膜剥離(GRT)は90度以上の全層網膜裂孔 を伴う裂孔原性網膜剥離 で、全裂孔原性網膜剥離の約1.5%を占める。1)
60〜80%は特発性で、外傷・遺伝性結合組織疾患(Stickler症候群・Marfan症候群)が重要な背景疾患である。
網膜 フラップが反転するため、増殖硝子体網膜症 (PVR)が急速かつ頻繁に生じる。標準治療は硝子体手術 (PPV )とパーフルオロカーボン液体(PFCL)による網膜の展開・安定化であり、術後解剖学的復位率は80〜90%に達する。1)
対側眼のRD発症率は30〜35%に達し、予防的レーザー・冷凍凝固 によりRDリスクを最大86%低減できる。3)
小児GRTは成人と異なり外傷性の割合が高く、後部硝子体剥離 を欠くため硝子体 分離が困難である。
巨大裂孔網膜剥離(Giant Retinal Tear; GRT)は、90度(3時計時間)以上にわたる全層の網膜裂孔を伴う裂孔原性網膜剥離(RRD)である。裂孔は通常、鋸状縁 後方の硝子体基底部後縁に生じる。裂孔範囲が2象限(180度)を超えると、後方の網膜フラップが視神経乳頭 や黄斑部 上に反転・折畳みされやすくなる。
GRTは裂孔原性網膜剥離全体の約1.5%を占め1) 、男性が72%と男性優位の疾患である。1) 関連疾患として、Marfan症候群やStickler症候群が知られており1) 、格子状変性 のある強度近視 眼にも好発する。
病因別では、60〜80%が特発性、外傷性が16.1%を占める。4) 両側性は最大20%に生じ、対側眼でのRD発症率は30〜35%に上る。3)
赤道部型
最も一般的なGRT型 :裂孔が赤道部に位置する。
後方フラップ可動性 :中等度。展開は比較的容易。
赤道部後方進展型
フラップ反転が起こりやすい :裂孔縁が後極方向へ進展する。
折畳みリスク :黄斑・視神経乳頭上への反転が生じやすい。
毛様体扁平部型
最も稀な型 :裂孔が毛様体 扁平部近傍に位置する。
前方アプローチ :手術手技が特殊になる場合がある。
Q GRTとGRD(巨大網膜離断)の違いは何か?
A GRT(Giant Retinal Tear)は硝子体基底部後縁に生じる全層網膜裂孔であり、硝子体の牽引が原因となる。一方、GRD(Giant Retinal Dialysis、巨大網膜離断)は鋸状縁そのもので網膜が離断した病態であり、外傷性が多く、裂孔縁後方に硝子体が付着している点が異なる。治療アプローチも一部異なるため区別が重要である。
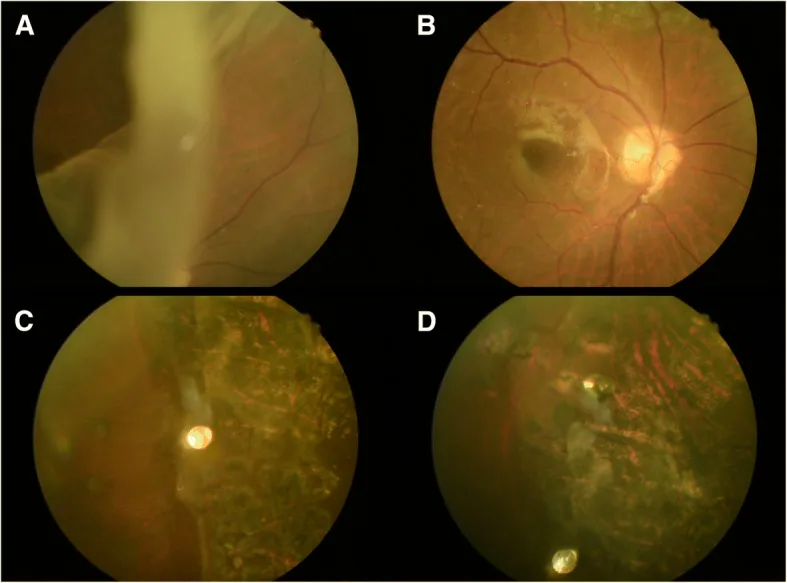
Giant Retinal Tears image Yo-Chen Chang; Li-Yi Chiu; Tzu-En Kao; Wen-Hsin Cheng; Ting-An Chen; Wen-Chuan Wu. Management of Giant Retinal Tear with microincision vitrectomy and metallic retinal tacks fixation-a case report. BMC Ophthalmol. 2018 Oct 22; 18:272. Figure 1. PMCID: PMC6198422. License: CC BY.
a. Fundus examination revealed a 120 degree giant tear with large inverted flap of the 53-year-old man’s right eye. b, c and d. No recurrent retinal detachment was noted during follow up period and the retina was well fixated by retinal tacks and laser scar
GRTは急速な経過をたどることが多い。
急速な視力 低下 :黄斑剥離を伴う例では手動弁(CF )〜光覚弁(LP)に至ることがある。飛蚊症 光視症 視野欠損 前駆症状を欠くことが多い :急激な発症のため受診が遅れやすい。
Tobacco dusting(Shafer徴候) :全例で認められる。前部硝子体に色素粒子が散布した所見で、網膜裂孔の強力な証拠となる。後方フラップの反転 :大裂孔では後方の網膜フラップが視神経乳頭や黄斑上に折れ曲がり、RPE (網膜色素上皮)が露出する。PVR(増殖硝子体網膜症)の急速な進行 :RPE細胞が硝子体腔に放出されるため、他の裂孔原性網膜剥離に比べてPVRが早期に発生しやすい。小児GRTの特徴 :後部硝子体剥離(後部硝子体剥離)を欠き、硝子体ゲルが粘稠で成人と異なる所見を呈する。2) 虐待関連GRT :4週齢の新生児で、2つのGRT(1〜5時・7〜11時)が確認された症例が報告されている。4)
GRTの発症には硝子体の動的牽引と素因となる網膜・硝子体の脆弱性が関与する。
PVR(増殖硝子体網膜症) :術後の最も重要なリスク要因であり、0.8〜31.57%の頻度で生じる。1) 裂孔範囲150度超 :GRT範囲が150度を超えることは予後不良因子である。1) 高度近視 :格子状変性を合併しやすく、硝子体基底部後縁が脆弱になる。若年者(35歳以下) :手術失敗リスクが高い。1) 男性 :女性に比べ約1.3倍のリスクがあり、72%が男性。1) Stickler症候群 :コラーゲン合成異常を伴う遺伝性疾患で、両側GRT・RRDの生涯リスクが高い。3) 外傷(鈍的外傷) :blunt traumaによる剪断力が硝子体基底部後縁を引き裂く。4) 小児虐待 :4週齢での多発GRT症例が報告されている。4)
Stickler症候群・Marfan症候群などの結合組織疾患と診断されている方は、定期的な眼科受診を受けてください。
片眼にGRTが発生した場合、対側眼にも予防的レーザー・冷凍凝固を検討してください。
急激な視力低下・大量の飛蚊症・光視症が出現した場合は速やかに眼科を受診してください。
Q 片眼にGRTが起きた場合、もう片方の眼もなりやすいか?
A 対側眼でのRD発症率は30〜35%に上る。3) しかし、予防的レーザーや冷凍凝固を行うことでRDリスクを最大86%低減できることがメタ解析で示されている。3) Stickler症候群では特に360度予防レーザーが推奨される。詳細は「最新の研究と今後の展望」の項 を参照。
GRTの診断は眼底検査 を中心に行い、補助検査を組み合わせる。
細隙灯顕微鏡・倒像鏡眼底検査 :Tobacco dusting(Shafer徴候)の確認と裂孔・網膜剥離 の範囲把握。Bモード超音波検査 :二重線状エコーサイン(折れ曲がった網膜が二重に映る)がGRTに特徴的。混濁した硝子体で眼底透見不良の場合に有用。鑑別診断(GRTとGRDの区別) :GRTは硝子体牽引による後部裂孔、GRDは外傷性の鋸状縁離断であり、アプローチが異なる。対側眼の眼底検査 :格子状変性・周辺裂孔・素因の確認のために必須。小児・乳幼児例 :外傷歴・身体虐待の可能性を積極的に確認する。4)
Q 小児のGRTは成人と何が違うか?
A 小児は成人に比べて外傷性GRTの割合が高く(最大32%)、後部硝子体剥離(後部硝子体剥離)を欠くため硝子体と網膜の分離が困難である。2) 粘稠な硝子体ゲルが存在し、硝子体切除の術中操作が成人より複雑になる。乳幼児例では虐待を含む外力による受傷を念頭に置く必要がある。4)
経毛様体扁平部硝子体手術がGRTに対する第一選択治療である。1) 36研究中34研究で硝子体手術が選択されており1) 、現在はMIVS(微小切開硝子体手術;23G〜27G)が標準的な術式として普及している。1)
術中における要点は以下の通りである。
パーフルオロカーボン液体(PFCL)の導入 :反転した網膜フラップを後方から押さえ、展開・安定化させるための重液。GRT手術の基盤となるステップである。眼内光凝固 :網膜裂孔縁に8〜10列の光凝固を施行し、裂孔周囲の網膜を封鎖する。PFCL-タンポナーデ置換 :PFCLをシリコーンオイル またはガスタンポナーデ に置換して手術を完了する(PFCL-オイル直接置換テクニックも用いられる)。水晶体 切除の適応
シリコーンオイル
最頻使用タンポナーデ :22研究で選択。持続的な網膜支持効果。1)
リスク :白内障 ・続発緑内障 の発生に注意。後日の抜去手術が必要。
ガスタンポナーデ
適応 :SF6(初回)、C3F8(再手術)が用いられる。1)
注意点 :術後の厳密な顔位保持が必要。新生児例では15% C3F8が使用された報告がある。4)
PFCL
術中使用 :反転した網膜の展開・安定化に使用。術後は置換が必要。
PFCL-オイル直接置換 :安定性を維持しながらPFCLをシリコーンオイルに直接置換するテクニック。
以下に主要な治療成績の目安を示す(751眼のデータを統合した系統的レビューに基づく)。1)
項目 数値 SSAS率(初回手術成功) 65.51〜100% FA S率(最終解剖復位)最大100% 視力改善 29/36研究で確認
術後に生じうる主な合併症の頻度を以下に示す。1)
合併症 頻度 白内障 3.9〜28.3% IOP 上昇0.01〜51.2% PVR 0.8〜31.57%
術後増殖硝子体網膜症の77%は術後1カ月以内に発生することが示されており1) 、早期の経過観察が特に重要である。
PVR(増殖硝子体網膜症)はGRTの最も重大な術後合併症であり、再剥離の主因となる。術後1カ月以内の発生が最も多い。1)
シリコーンオイルタンポナーデでは白内障・緑内障 の発生に注意し、適切なタイミングでの抜去を計画する。
小児例では後部硝子体剥離を欠き硝子体の処理が困難であるため、経験豊富な術者が対応することが望ましい。2)
術後の顔位保持(ガスタンポナーデ使用時)を徹底する必要がある。
Q GRTの術後に再剥離はどのくらいの頻度で起きるか?
A 増殖硝子体網膜症を原因とする再剥離は最大45%に生じるとの報告がある。術後増殖硝子体網膜症の77%は術後1カ月以内に発生する。1) 初回手術の解剖学的成功率(SSAS)は大半の研究で80〜90%であるが、増殖硝子体網膜症が最大の失敗因子であるため、術後1カ月間の厳重な経過観察が不可欠である。
GRTの発症には、硝子体基底部(White Without Pressure; WWOP領域)での動的硝子体牽引が中心的役割を果たす。
後部硝子体剥離(PVD)の停止 :後部硝子体剥離が進行する際、硝子体基底部後縁(WWOP後縁)で剥離が止まり、局所的な牽引力が集中する。硝子体基底部後縁での裂孔形成 :局所牽引が網膜の全層を貫通し、90度以上の広範な裂孔が形成される。RPE細胞の放出 :裂孔によりRPEが硝子体腔に露出し、細胞が遊離する。これが増殖硝子体網膜症の発端となる。増殖硝子体網膜症の進行 :遊離したRPE細胞・グリア細胞が増殖・収縮し、網膜表面に増殖膜 を形成する。これが再剥離の主因となる。外傷性GRTの機序 :鈍的外傷(blunt trauma)による急激な眼球変形が剪断力を生じ、硝子体基底部後縁で網膜を引き裂く。4)
Sherief STら(2022)は、4週齢の新生児に生じた多発性GRT(1〜5時・7〜11時の2カ所)の症例を報告した。外傷(虐待)による急激な機械的剪断力が乳幼児の薄い網膜に広範な裂孔を生じさせたと推察されている。4)
片眼GRT患者の対側眼における予防的レーザー・冷凍凝固の有効性が、系統的レビューとメタ解析で初めて定量化された。
Vasilakopoulou MPら(2025)は、対側眼に予防的治療を施行することでRD発症リスクが86%低下する(OR 0.14; 95% CI 0.05–0.40)ことを示した。3) レーザー単独ではOR 0.12、レーザー+冷凍凝固の組み合わせではOR 0.17であり、2つのモダリティ間の効果の差は統計的に有意ではなかった(p=0.57)。
Stickler症候群を有する患者では、360度予防レーザーが特に推奨されると報告されている。3) ただし、このメタ解析ではRCT(ランダム化比較試験)が存在せず、観察研究のみに基づいた結果であることが重要な限界とされている。3)
Quiroz-Reyesら(2024)は751眼を対象とした36研究のスコーピングレビューを実施し、硝子体手術の術式使用率89%、SSAS 91.2%、FAS 96.7%というデータを報告した。1) ILM (内境界膜)peelingによる術後網膜前膜 (ERM )の減少の可能性も示唆されたが、RCTの欠如が最大の限界であると指摘されている。1)
小児GRTに対する外科的アプローチの報告も増加しており、後部硝子体剥離を欠く小児眼への硝子体手術の工夫が議論されている。2) 今後、前向き多施設研究やRCTによるエビデンスの構築が求められている。
Quiroz-Reyes MA, Babar ZU, Hussain R, et al. Management, risk factors and treatment outcomes of rhegmatogenous retinal detachment associated with giant retinal tears: scoping review. Int J Retina Vitreous. 2024;10:35.
Bhende PS, Kashyap H, Nadig RR. Surgical management of a case of giant retinal tear with closed funnel retinal detachment in a pediatric patient. Indian J Ophthalmol. 2024. doi:10.4103/IJO.IJO_1598_23.
Vasilakopoulou MP, Androudi S, Tsinopoulos I, et al. Prophylactic Laser and Cryotherapy in the Fellow Eye of Patients With Giant Retinal Tears: A Systematic Review and Meta-Analysis. Cureus. 2025;17(12):e99849.
Sherief ST, Dhoot AS, Schwartz S, et al. Multiple giant retinal tears due to inflicted injury in a neonate. Am J Ophthalmol Case Rep. 2022;26:101453.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください