カラー眼底写真は色情報と形態を二次元的に記録し、客観的・経時的な評価を可能にする。
通常の眼底カメラ は30〜50度の画角で撮影し、超広角機器では約130〜135度まで可視化できる。
判読には視神経乳頭 ・血管系・出血・黄斑 の4領域を系統的に観察することが基本である。
出血は層別により形態と色調が異なり、網膜 血管との位置関係が深さの鑑別に直結する。
OCT では得られない色情報から、病変の構成要素(出血・脂質・壊死・メラニン)を類推できる。糖尿病網膜症 ・網膜静脈閉塞症 ・網膜動脈閉塞症 の重症度・病変記録に有用な検査である。1) 2) 3) カラー眼底写真は、眼底検査 で観察される所見と同様の高解像度画像を提供する。加工なしに眼底の自然な色を再現し、特定の病変を強調するための各種撮影モードやフィルターを備えた装置も存在する。
出血(赤色)・硬性白斑(黄白色)などの色情報と、黄斑円孔 ・視神経乳頭陥凹 ・血管異常などの形態的変化を二次元的に記録することで、客観的・経時的な評価が可能となる。
OCTは後極部病変の形態的詳細を得られるが、色情報は得られない。カラー眼底写真では色情報から病変の構成要素を類推できる点が固有の強みである。
眼底には血液ヘモグロビンの赤色、RPE と脈絡膜 メラニン色素による茶色、黄斑色素(キサントフィル)の黄色、硬性白斑の黄白色、綿花様白斑 ・壊死網膜の白色などが存在する。
カラー眼底写真が特に有用な疾患は以下の通りである。
糖尿病網膜症(DR) :重症度・乳頭新生血管 /NVE(視神経乳頭/網膜新生血管)の有無・治療効果の記録に有用。広角撮影はDRの全体像把握に特に有効1) 網膜静脈閉塞症(RVO) :網膜所見の重症度・NVE・網膜内出血の範囲の記録に有用2) 網膜動脈閉塞症(RAO ) :網膜所見の重症度・血管径・網膜内塞栓・新生血管の有無の記録に有用3)
Q 眼底写真とOCTの違いは何か?
A 眼底写真は色情報と形態変化を二次元的に記録し、出血・白斑・血管異常・色素変化を視覚的に把握できる。OCTは断層像で形態の詳細を得られるが色情報は得られない。両者は相補的に用いる検査である。
眼底写真の左右判別には視神経乳頭と黄斑の位置関係を用いる。視神経は常に鼻側、黄斑は常に耳側に位置する。画像の右半分に視神経が見えれば右眼、左半分に見えれば左眼である。
異常部位の特定には4象限分類を用いる。
基本方向 :上方・下方・鼻側・耳側複合方向 :上耳側・上鼻側・下耳側・下鼻側
視神経乳頭(乳頭)は鼻側に位置し、黄橙色〜ピンク色で境界は鮮明である。耳側で境界が特に明瞭で、鼻側はやや不明瞭である。
乳頭の構成
強膜 輪
神経網膜リム :陥凹の縁と乳頭の縁の間の組織。主に神経線維とグリア細胞からなり、通常ピンク色。
視神経乳頭陥凹 :中央の淡色・水平楕円形のくぼみ。正常C/D比は0.5未満。
ISNTルール
定義 :神経網膜リムの厚さの正常分布を示す記憶法。
順序 :下方(Inferior)>上方(Superior)>鼻側(Nasal)>耳側(Temporal)の順で厚い。
意義 :このパターンからの逸脱は緑内障 性変化を示唆する。
網膜中心動脈・静脈は視神経乳頭から現れ、上耳側・下耳側・上鼻側・下鼻側の4分枝に分かれる。人口の約1/3では毛様体 網膜動脈が存在し、黄斑周囲に血液を供給する。
動脈は静脈より細く、色が明るい
乳頭径の1倍を超えると細動脈・細静脈と呼ばれる
黄斑 :乳頭から耳側かつ下方に乳頭径の約2倍離れた位置。直径約5.5mm。RPE細胞が背高く色素密度が高いため周囲より暗く見える中心窩
画像の明るさが一様で、コントラストが良く、眼底構造が鮮明に映出されていることが正常判定の必要条件である。
主なアーチファクトは以下の通りである。
周辺に光が入る :光軸のずれ、カメラの前後ずれ、睫毛による光路妨害が原因画像の斑点 :対物レンズ・機器内ミラー・レンズの汚れによる白い斑点黒い中心スポット :強度近視 眼の撮影時に現れやすい
Q 左右の眼はどうやって見分けるか?
A 画像内で視神経乳頭が右半分にあれば右眼、左半分にあれば左眼である。視神経は常に鼻側、黄斑は常に耳側に位置するという解剖学的原則に基づく。
乳頭蒼白 :血管消失に伴う虚血、または線維化・脱髄・グリオーシスを示唆。前部虚血性視神経症(AION)、視神経萎縮 、視神経低形成 が主な原因乳頭充血 :乳頭浮腫 ・炎症から発生。頭蓋内圧亢進による乳頭浮腫(papilledema)は「視神経乳頭浮腫」と区別する色素沈着 :視神経乳頭メラノサイトーマ (中心から外れた黒色病変)、脈絡膜メラノーマ の浸潤
乳頭浮腫 :境界不鮮明化と充血が特徴。Frisenスケールによる重症度判定が広く用いられる偽乳頭浮腫 :神経線維層腫脹を伴わずに乳頭が隆起して見える状態。真の乳頭浮腫との鑑別が重要乳頭周囲萎縮(PPA) :αゾーン(不規則な色素沈着・脱色素)とβゾーン(強膜・大きな脈絡膜血管の透見)の2ゾーンが存在。強度近視・緑内障の両者で見られる非特異的所見近視 性クレセント乳頭ノッチング :RNFL の局所欠損に伴う乳頭輪郭の局所陥凹。緑内障性変化に関連有髄神経線維 :白灰色で縁が羽毛状のパッチ状病変。下の血管を覆い隠す乳頭ピット 乳頭ドルーゼン :石灰化した黄白色の円形沈着物。乳頭はlumpy-bumpy状に隆起
動静脈交叉現象(AV nicking) :硬化動脈による隣接静脈の圧迫・局所狭小化。慢性高血圧が最多原因微小血管瘤(microaneurysm) :小さな赤い点状病変。糖尿病網膜症でよく見られる血管内プラーク :分岐点のコレステロール(Hollenhorst plaque)・タルク・カルシウム沈着血管の不連続性 :腫瘤への血管侵入、または非灌流(BRAOや海綿状血管腫)による
硬性白斑 :鮮やかな黄色・境界鮮明。慢性的血管漏出による脂質沈着軟性白斑(綿花様白斑) :黄白〜灰白色・境界不明瞭。RNFLの梗塞によって生じる黄斑星状斑 :黄斑部の放射状硬性白斑。高血圧網膜症 ・視神経網膜炎 に特徴的輪状白斑 :血管瘤周囲への環状脂質沈着。網膜細動脈瘤を示唆
出血は網膜の層によって形態・色調・血管との位置関係が異なる。詳細は「色情報に基づく病変解釈の原理」の項 を参照。
網膜前出血
硝子体出血
硝子体 下出血
内境界膜 (ILM)下出血
網膜内・網膜下出血
火炎状出血 :RNFL出血。神経線維に沿った細長い形・境界不明瞭。表層血管を覆わない。
点状・斑状出血 :深部毛細血管層からの出血。暗赤色・境界明瞭。
Roth斑 :中心が白色〜蒼白な円形〜火炎状出血。血小板・フィブリン栓による。
Drance出血 :乳頭に向かって細くなる線状出血。緑内障性乳頭変化に関連。
網膜下出血 :深紅色・不定形・境界不明瞭。上を走行する網膜血管は透見可能。
RPE下出血 :暗赤色・境界明瞭・限定的。
結晶性網膜症 シスチン症 ・タモキシフェン網膜症などが原因黄斑上膜 (ERM )
Q 眼底写真で出血の深さをどう判断するか?
A 網膜血管との位置関係が鍵となる。出血が血管を覆っていれば網膜前(硝子体・ILM下)、血管と血管の間にあれば網膜内、出血の上を血管が走行していれば網膜下の出血である。出血の形態(火炎状・点状・舟形)も深さの鑑別に役立つ。
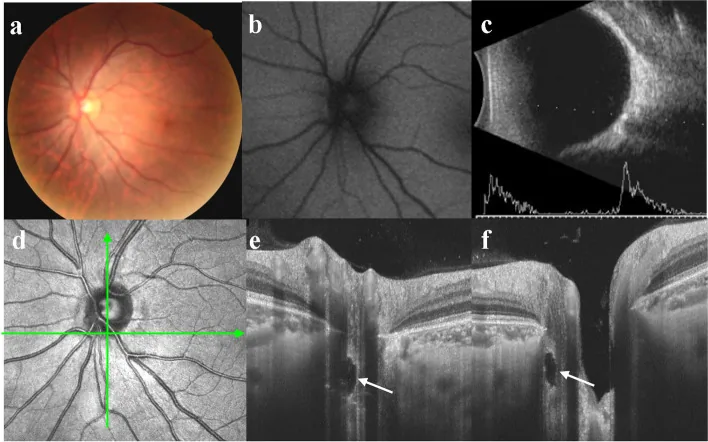
Color Fundus Photography Interpretation image Xiaohong Guo; Yingjie Wu; Yuhong Wu; Hui Liu; Shuai Ming; Hongpei Cui; Ke Fan; Shuyin Li; Bo Lei. Detection of superficial and buried optic disc drusen with swept-source optical coherence tomography. BMC Ophthalmol. 2022 May 13; 22:219. Figure 3. PMCID: PMC9107153. License: CC BY.
Multimodal imaging of a typical buried
ODD a There was no noticeable pseudoedema in the optic disc. b No autofluorescence was detected. c B-scan ultrasonography showed strong echo spots with acoustic shadowing. d Horizontal scan line corresponded to e, vertical scan line corresponded to f. e/f An ODD was located near the rim of the optic disc (white arrow), and there was no highly reflective mass around the optic papilla
各撮影機器・モードの特性を正しく理解することが、適切な判読の前提となる。
撮影法の特性比較を以下に示す。
撮影法 光源 画角 散瞳 従来の眼底カメラ 白色光フラッシュ 約60度 要 超広角眼底カメラ レーザー(赤・緑・青) 約130〜135度 不要 手持ち型眼底カメラ — 25〜40度 不要
従来の眼底カメラ :白色光フラッシュで約60度の画像を撮影。画像形式はTIFF(非圧縮)またはJPEG(圧縮)を選択可能超広角眼底カメラ(Optos等) :レーザー光源を用いた走査型。赤・緑(・青)波長の各光源が瞳孔 中心を通るように高速で動き、得られた点情報を疑似カラーで画像化する。約130〜135度の広角画像を無散瞳・短時間で撮影可能。DR全体像の把握に特に有効1) 手持ち型眼底カメラ(OPTOMED M5、iExaminer等) :画角25〜40度・無散瞳。出先での後極部撮影に向く
レッドフリー(無赤色光)撮影 :緑色と青色成分を抽出した白黒写真。出血・毛細血管瘤 ・RNFLDの描出に優れる。広角カラー眼底写真では明度が強いためRNFLDが観察できない場合に有用波長別層選択的撮影 :青色光→表層(RNFL)、緑色光→血管病変、赤色光→深層〜脈絡膜の評価に向く蛍光眼底造影 (FA)フルオレセイン ナトリウム静注後に撮影。主に網膜異常(血管壁異常・新生血管・RPE異常)の検出に優れる。過蛍光(漏出・透見蛍光・組織染・色素貯留)と低蛍光(遮断・充填遅延)で病変を評価するインドシアニングリーン造影(ICG) :主に脈絡膜病変の検出に優れる
Q レッドフリー撮影とは何か?
A 緑色と青色の成分のみを抽出して白黒変換した眼底写真である。血液(赤色)が除かれることで、出血・微小血管瘤・網膜神経線維層欠損(RNFLD)のコントラストが向上する。電子カルテのファイリングシステム上でボタン一つで変換できる場合もある。
眼底のカラー情報は、血液・メラニン・脂質・壊死組織といった病変の構成要素を類推する上で不可欠である。
赤色を呈する所見は出血 ・血管異常 ・偽赤色病変 に大別される。
出血の層別判定 (血管との位置関係で判定)
血管との関係 診断 出血が血管を覆う 硝子体出血・網膜前出血 刷毛で掃いたような出血(血管間) 網膜表層出血 斑状出血(血管間) 網膜内出血 出血の上を血管が走行 網膜下出血
血管異常
異常既存血管 :網膜主幹静脈の怒張・蛇行(網膜中心静脈閉塞症)、網膜毛細血管瘤・IRMA(糖尿病網膜症)、毛細血管拡張(Coats病)、視神経乳頭血管拡張による発赤(視神経乳頭炎)新生血管 :網膜新生血管(DR・網膜静脈閉塞症)、脈絡膜新生血管 (加齢黄斑変性 ・新生血管黄斑症)
偽赤色病変
網膜裂孔 :周囲の白濁した網膜に囲まれ、裂孔部が赤色様に見える黄斑円孔:円孔部でRPEと脈絡膜の色調がより鮮明に見える
偽黄斑円孔:白色様の網膜前膜に囲まれ黄斑円孔様に見える
先天性メラニン色素沈着 :先天性網膜色素上皮過形成、脈絡膜母斑後天性メラニン色素沈着 :RPE・脈絡膜変性萎縮部でのメラニン色素遺残、陳旧性RPE剥離、脈絡膜悪性黒色腫RPE剥離 :円形・楕円形隆起や視神経乳頭からの放射状地割れ模様
RPEの変性萎縮、RPE裂孔、網脈絡膜萎縮
病変の層別分類が診断に有用である。
硝子体中 :Weissリング、閃輝性硝子体融解、雪玉状混濁(サルコイドーシス )、陳旧性硝子体出血乳頭 :乳頭ドルーゼン(先天性)、前部虚血性視神経症・視神経萎縮(後天性)網膜表面 :網膜前膜、綿花様白斑(DR・高血圧網膜症・膠原病)網膜内 :白点状網膜炎・Stargardt病・Best病(先天性)、硬性白斑・網膜動脈閉塞症の虚血壊死網膜・壊死性網膜炎の壊死網膜・白鞘化血管(後天性)、網膜芽細胞腫 ・結節性硬化症(腫瘍性)網膜下 :硬性・軟性ドルーゼン(加齢性)、フィブリン塊(ポリープ状脈絡膜血管症 )、サルコイド結節・眼底白点症候群(炎症性)、陳旧性網膜下出血(加齢黄斑変性)、脈絡膜骨腫 ・転移性脈絡膜腫瘍(腫瘍性)
従来の眼底カメラ(白色光・約60度)に加え、レーザーを光源とした走査型超広角眼底撮影機器が普及してきている。約130〜135度の広角画像を無散瞳・短時間で撮影できる。
DR・網膜静脈閉塞症・網膜剥離 など周辺部病変が重要な疾患において、全体像の把握が飛躍的に向上した。代表的な機器としてOptos シリーズが広く普及している。またRetCam は小児眼底撮影(未熟児網膜症 の評価など)に用いられる。
American Academy of Ophthalmology のDR診療指針(2024)では、広角撮影はDRの全体的な病変量(DR burden)の把握に特に有用であると記載されている1) 。
走査型レーザー検眼鏡(SLO)を用いたマルチカラー撮影では、波長ごとに異なる層の情報を取得できる。青色光は表層(RNFL)、緑色光は血管病変、赤色光は深層〜脈絡膜をそれぞれ反映する。
眼底所見を他の医療者と共有する際、カラーコードによる眼底チャートへの記録が用いられる。
主なカラーコードは以下の通りである(国際的なルールがある)。
赤色 :復位網膜・網膜動脈・網膜前/内/下出血青色 :剥離網膜・網膜静脈・網膜皺襞緑色 :硝子体出血など中間透光体の混濁黒色 :網膜色素沈着・脈絡膜色素沈着黄色 :硬性白斑・黄斑浮腫 ・活動性網脈絡膜炎紫色 :平面的新生血管、橙色 :隆起した新生血管
American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology. Retinal Vein Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
American Academy of Ophthalmology. Retinal and Ophthalmic Artery Occlusions Preferred Practice Pattern. Ophthalmology. 2024.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください