経過観察
適応:無症状または安定した病変。脈絡膜新生血管の合併なし。
方針:定期的な眼底検査・OCT・視力測定による経過観察を継続する。
注意点:視力変化・変視症・霧視の出現時はすみやかに受診が必要。新たな脈絡膜新生血管発生の早期検出が重要。

脈絡膜骨腫(choroidal osteoma)は、脈絡膜に成熟骨組織が形成される良性の骨性分離腫(osseous choristoma)である。脈絡膜実質が成熟骨に置換されることを特徴とする。
1975年のVerhoeff学会で初めて報告された。26歳女性の傍中心暗点を呈した症例で、左眼視神経乳頭鼻側に黄白色の網膜下腫瘍が認められた。10〜30歳代の若年女性の後極部眼底に好発する。片眼性が多く、約20%は両眼性である。
稀な腫瘍であり、三次医療機関での26年間の報告例が61例にとどまる。約60%の眼で有意な視力低下をきたしうる。1) 眼科医の最大90%が初診で見逃すとも報告されている。1)
眼底所見の特徴は、後極部に位置する境界明瞭な地図状・黄白色〜橙色の扁平な病変である。経過とともに色素沈着・RPE萎縮・脱灰が生じ、眼底所見は変化する。病変は徐々に拡大するが、いずれ停止する。
悪性化は報告されておらず、本質的に良性の腫瘍である。ただし、続発する脈絡膜新生血管が視力を著しく低下させる可能性がある。詳細は「標準的な治療法」の項を参照。
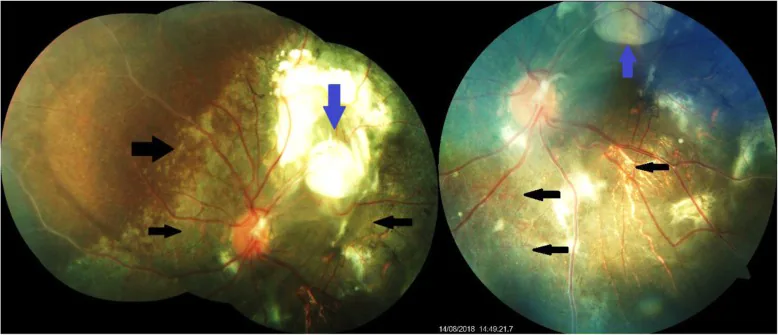
腫瘍の部位・大きさ・合併症の有無によって症状は異なる。
眼底後極部、とくに視神経乳頭周囲に以下の所見が認められる。
脈絡膜骨腫の病因は不明である。脈絡膜内における異所性骨形成がなぜ起こるかについて、複数の仮説が提唱されているが、確定的な要因は明らかでない。
提唱されている関与因子を以下に示す。
遺伝的要因の関与は示唆されているが、確定的な遺伝パターンは特定されていない。家族歴がある報告はあるものの、遺伝性疾患とは確立されていない。
診断は主に臨床的に行われる。1) マルチモーダルな画像評価の組み合わせが確定診断に重要である。1)
超音波はとくに有用な検査である。1)
脈絡膜内に高反射線が観察される。1) 視細胞萎縮・脈絡膜圧迫・網膜下液の評価にも有用である。脈絡膜新生血管合併の検出にはOCTアンギオグラフィー(OCTA)が有用である。
腫瘍に一致して骨と同等の高吸収域が描出される。確定診断につながる最も特異的な検査であり、他の脈絡膜腫瘤との鑑別に有用である。
T1・T2強調画像ともに低信号を示す。骨組織の特性を反映した所見である。
鑑別が必要な主な疾患を以下に示す。
| 疾患 | 色調 | 形態的特徴 |
|---|---|---|
| 悪性黒色腫 | 黒〜灰〜褐色 | 丈が高い隆起 |
| 脈絡膜血管腫 | 橙赤色 | 紡錘形 |
| 転移性腫瘍 | 黄白色 | 板状・扁平 |
その他、強膜脈絡膜石灰化・無色素性メラノーマとの鑑別も必要となる。超音波のBモードによる音響陰影とCTによる骨濃度確認が鑑別に決定的な意義を持つ。1)
Machadoら(2024)は典型的でない2症例を報告し、1例は加齢黄斑変性と誤診されており、もう1例は脈絡膜血管腫と誤診されていたと記述している。1) いずれも超音波検査およびOCTにより脈絡膜骨腫と診断された。
臨床所見に超音波検査とOCTを組み合わせることで診断可能なことが多い。CTは骨と同等の高吸収域を示すことで確定診断に有用だが、全例に必須というわけではない。診断が困難な症例や他の脈絡膜腫瘍との鑑別が必要な場合に特に役立つ。
根本的な治療法は存在しない。病変の状態と合併症の有無によって方針が決まる。
経過観察
適応:無症状または安定した病変。脈絡膜新生血管の合併なし。
方針:定期的な眼底検査・OCT・視力測定による経過観察を継続する。
注意点:視力変化・変視症・霧視の出現時はすみやかに受診が必要。新たな脈絡膜新生血管発生の早期検出が重要。
脈絡膜新生血管合併時の治療
脈絡膜新生血管合併時の第一選択として検討される。ベバシズマブ(アバスチン)やラニビズマブが用いられる。1) 脈絡膜新生血管に伴う網膜下液や出血の消退を目的とする。いずれも脈絡膜骨腫に対しては保険適用外の治療である。
TAP study に準拠したプロトコールが参考にされる。スポットサイズ6,000μmを基本とし、腫瘍が大きい場合は複数回照射が行われる。PDTは周囲網膜へのダメージを最小限にしながら病変部への治療が可能であり、腫瘍自体の退縮効果も期待される。わが国では脈絡膜骨腫への適応は保険外治療となる。
脈絡膜新生血管に対する補助的治療として使用される。中心窩外の脈絡膜新生血管に対して検討されることがある。
腫瘍上に胞状網膜剥離が生じた場合は、硝子体手術による網膜下液吸引と術中レーザー光凝固が行われることがある。
無症状で安定した病変であれば経過観察が基本方針となる。しかし、脈絡膜新生血管が発生した場合は視力低下が急速に進む可能性があるため、速やかな治療介入が必要となる。定期的な眼科受診を継続し、新たな症状の出現に注意することが重要である。
脈絡膜骨腫は先天性の骨性分離腫として分類される。脈絡膜実質が成熟骨に置換される組織学的変化を特徴とする。
組織学的には成熟した骨組織が認められる。骨髄腔は疎な結合組織と拡張した薄壁血管で充填されている。骨髄血管はブルッフ膜下の毛細血管網・変性RPEと連通する構造をとる。
腫瘍は乳頭傍・乳頭周囲に好発し、黄斑まで進展しうる。病変は徐々に周辺方向へ拡大するが、いずれ停止する傾向がある。
視力障害は主に以下の機序で生じる。
脱灰(decalcification)は自然経過でも生じるが、レーザー光凝固やPDT後にも起こる。脱灰は腫瘍の薄層化・萎縮した黄灰色領域として眼底に観察される。脱灰が進んだ境界では腫瘍の拡大が停止する傾向があり、腫瘍の瘢痕安定化と関連する可能性がある。
長期観察研究から、以下の予後データが蓄積されている。
| 転帰指標 | 10年時点の頻度 |
|---|---|
| 視力20/200以下 | 56〜58% |
| 腫瘍増大 | 41〜51% |
| 脈絡膜新生血管発生 | 31〜47% |
| 脱灰 | 46% |
腫瘍の平均増大速度は年間約0.37mmと報告されている。長期視力不良は網膜下液・RPE変化・脈絡膜新生血管からの網膜下出血と関連する。脱灰の進行も視力不良の予測因子である。
中心窩外の石灰化骨腫に対して、PDTにより腫瘍辺縁を脱灰させることで腫瘍の拡大を予防する戦略が提案されている。脱灰が進んだ領域では腫瘍増大が見られないという観察に基づく。ただし、この治療戦略の有効性を証明するための前向き研究はまだ限られている。
Machadoら(2024)による非典型例の2症例報告では、脈絡膜骨腫が加齢黄斑変性および脈絡膜血管腫と誤診されていた。1) 1例は後極部の不規則な病変が加齢黄斑変性として治療されており、もう1例は橙赤色の眼底所見から血管腫と誤診されていた。超音波のBモードによる音響陰影とOCTによる脈絡膜内高反射線の確認が診断精度向上のカギである。
眼科医の最大90%が初診で見逃すという報告1) を踏まえ、若年女性の後極部病変では本疾患を鑑別に挙げることの重要性が再認識されている。マルチモーダル画像評価の普及が診断精度向上に貢献すると期待される。