双眼倒像検眼鏡検査(BIO)は、広視野かつ立体的な眼底観察を可能にする眼科の基本検査法である。
倍率は2〜5倍と直像鏡より低いが、視野は格段に広く周辺部網膜 まで観察できる。
強膜 圧迫子を併用することで、鋸状縁 まで動的に観察できる。集光レンズ(+14D〜+30D)の度数により倍率と視野の広さが変化する。
散瞳 が必要であり、検査後数時間はまぶしさ と視力 のぼやけが続く。眼底チャートの作成は、特に網膜剥離 手術において病態共有と手術成績向上に直結する重要な臨床技能である。
1945年にSchepensが開発して以来、網膜疾患診療の根幹をなす検査として広く普及している。
検眼鏡検査(ophthalmoscopy)は眼底を観察する日常的な検査法であり、直像検眼鏡と倒像検眼鏡に大別される。
直像検眼鏡は約15倍の倍率で正立正像を呈する。一方、倒像検眼鏡は2〜5倍の低倍率で倒立逆像を呈するが、視野が広く周辺部網膜の観察に優れる。
双眼倒像検眼鏡検査(binocular indirect ophthalmoscopy; BIO)は、光軸と左右視軸の3点を瞳孔 へ投影することで眼底の三次元的(立体的)観察を実現する。単眼倒像鏡と異なり両眼で観察するため、立体視 が可能である。
BIOの主な特長を以下に示す。
広視野の眼底観察 :後極部から周辺部まで連続的に観察できる立体視 :丈の低い網膜剥離の境界や黄斑部浮腫 の評価に有用強膜圧迫の併用 :片手が空くため強膜圧迫子との組み合わせが容易。鋸状縁・毛様体 扁平部・毛様体ひだ部まで到達できる動的観察 :強膜を陥凹させながら周辺部網膜を動的に評価できる
眼底疾患全般の観察に有用であり、特に網膜剥離の立体的評価、黄斑部浮腫、網膜新生血管 の評価で力を発揮する。
Q この検査は痛みがあるか?
A 検査自体に痛みはない。散瞳薬点眼時にわずかな刺激感を感じることがある。強膜圧迫を行う場合は眼球周囲に軽い圧迫感を伴うが、強い痛みではない。
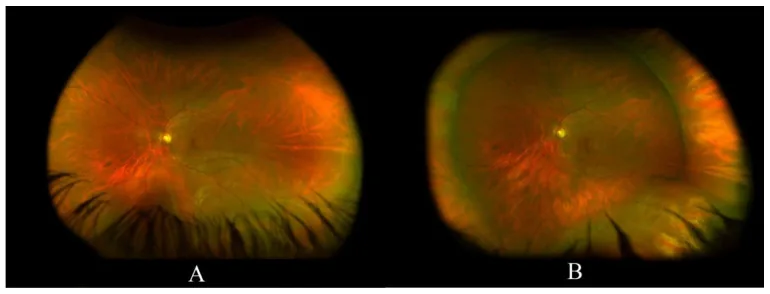
Binocular Indirect Ophthalmoscopy image Matteo Fallico; Pietro Alosi; Michele Reibaldi; Antonio Longo; Vincenza Bonfiglio; Teresio Avitabile. Scleral Buckling: A Review of Clinical Aspects and Current Concepts. J Clin Med. 2022 Jan 9; 11(2):314 Figure 1. PMCID: PMC8778378. License: CC BY.
(A) a left eye inferior rhegmatogenous retinal detachment in a young phakic patient, the macula looks attached; (B) a fully reattached retina following scleral buckling with a 360 encircling band with an inferotemporal buckle.
BIOはヘッドバンド、ミラー付き双眼鏡レンズ、光源の3要素で構成される。
光源 :検者の両目の間、鼻根部のすぐ上に位置するミラー(プリズム構造) :光源からの光軸を屈曲させ、眼底からの反射光を左右に分割して検者の両眼に像を届けるヘッドバンド固定 :光源を頭部に固定することで片手がフリーとなる。これにより強膜圧迫子の同時使用が可能になる
倒像検眼鏡の光学原理は以下の通りである。光源からの光を瞳孔に入れ、眼底反射光を凸レンズ(集光レンズ)で眼前方に結像させる。この結像を検者が双眼で観察する。
倍率は「眼球の屈折 力 ÷ 集光レンズの屈折力」で計算される。たとえば+20Dレンズ使用時は60÷20=3倍となる。度数が高いほど倍率は低下し、視野は拡大する。
一般的に使用される集光レンズの範囲は+14D〜+30Dである。
低度数レンズ
+14D〜+18D :高倍率・狭視野。後極部の詳細観察に適する。
標準レンズ
+20D :倍率3倍。成人BIOで最も広く使用される標準的なレンズ。
高度数レンズ
+25D〜+30D :低倍率・広視野。小児・未熟児・小瞳孔症例での使用に適する。
集光レンズの位置は観察品質に直接影響する。近すぎると周辺部網膜への照明が届かず、遠すぎると周辺部からの反射光が検者に届かない。患者の目から約5cmが目安の保持距離である。
光軸と左右視軸の3点すべてを瞳孔へ入れることで立体視が成立する。視線間隔を狭くすると瞳孔内への挿入が容易になり、広げると立体視が増強する。丈の低い網膜剥離の境界や黄斑部浮腫を評価する際には、立体視をやや増強した設定が有用である。
目的に応じて以下のフィルターを使い分ける。
白色光
フィルターなし :自然な色合いで眼底全体像を把握する際に使用。
イエロー
イエローフィルター :光強度を低減する。羞明を訴える患者に使用。
レッドフリー
レッドフリーフィルター :血管・出血・神経線維層欠損の観察向上に有用。
ブルー
ブルーフィルター :内境界膜 ・網膜前層の病変の観察、フルオレセイン 血管鏡検査に使用。
眼底周辺部まで観察するには十分な散瞳が必要である。BIOの明るい光は瞳孔を収縮させる傾向があるため、極大散瞳が重要となる。
使用する散瞳薬は以下の通りである。
副交感神経遮断薬 :トロピカミド0.5%(ミドリンM®など)交感神経作動薬 :フェニレフリン2.5%または10%(ネオシネジン®など)
両薬を組み合わせることで散瞳効果が増強される。散瞳後の効果持続時間は数時間であり、その間はまぶしさと近見視力のぼやけを生じる。
散瞳後は数時間、まぶしさと視力のぼやけが続く。
散瞳中の自動車・バイクの運転は危険であり、控えるよう事前に説明する。
閉塞隅角緑内障 の疑いがある患者では、散瞳により急性緑内障 発作が誘発される可能性があるため、事前に隅角 評価を行う。 標準的な手順を以下に示す。
散瞳が十分であることを確認する
患者を仰臥位にし、検者が頭の周りを自由に動けるスペースを確保する
目的に応じた集光レンズを選択する
BIOデバイスをヘッドバンドで頭部にしっかり固定する
瞳孔間距離とビームの高さを調整する
スポットサイズと照明強度を設定する(低照明から開始)
必要なフィルターを適用する
レンズを患者の目から約5cm離して保持する
患者は真上を見るよう指示し、検者は横に立ち身を乗り出して観察する
患者に視線方向を変えてもらいながら周辺部網膜を360度検査する
必要に応じて強膜圧迫を行う
黄斑 は最後に検査する
仰臥位での実施が推奨される理由は以下の通りである。
眼底チャートへのスケッチが取りやすい
全周の周辺部を均等に観察できる
強膜圧迫が容易かつ安全に行える
座位では耳側・鼻側で立体視が困難となり、圧迫検査の範囲も限定される
眼球前部の湾曲が最周辺部の観察を妨げる。強膜圧迫(scleral depression)は強膜を外側から陥凹させて周辺部網膜を観察視野内に引き込む手技である。
器具 :スケペンス、オコナー、ショケット両頭、ジョセフバーグ・ベッサー、フリンなど各種圧迫子が用いられる。
操作部位別の当て方 :
上方・下方・耳側 :眼瞼皮膚上から圧迫子を当て、穏やかでしっかりとした圧力を加える鼻側 :結膜 上から操作する
強膜圧迫が特に推奨される状況 :
光視症 ・飛蚊症 の症状がある患者網膜裂孔 ・網膜剥離のリスクがある患者格子状変性 辺縁の裂孔を検索する場合偽裂孔の鑑別(white with pressure; WWP では圧迫時の色調変化で正常と判明することがある)
Q 散瞳は必ず必要か?
A 眼底周辺部まで十分に観察するには散瞳が必要である。散瞳後は数時間まぶしさと近見のぼやけが続くため、検査当日は自動車の運転を控えるよう案内する。緊急時や前置レンズを用いた細隙灯検査との組み合わせなど、目的によっては無散瞳で行う場合もある。
Q 強膜圧迫はどのような場合に行うか?
A 光視症・飛蚊症がある場合、または網膜裂孔・剥離のリスクがある患者に特に推奨される。最周辺部(鋸状縁付近)の評価には圧迫が必須であり、格子状変性辺縁の裂孔が圧迫によって初めて明らかになる場合がある。
利点 :
広い視野で眼底周辺部まで一覧できる
小瞳孔や中間透光体混濁(白内障 ・硝子体出血 など)がある場合でも比較的良好な観察が可能
乳幼児・小児の眼底検査 に適している
立体視により網膜隆起の高さや硝子体 牽引を評価できる
強膜圧迫子との同時使用により鋸状縁まで観察できる
欠点 :
倍率が2〜5倍と低く、微細病変の詳細観察には不向き
倒立逆像であるためオリエンテーション(上下左右の把握)に習熟が必要
デバイスの装着・調整が単眼倒像鏡に比べ煩雑
単眼倒像鏡と双眼倒像鏡の主な相違点を示す。
項目 単眼倒像鏡 双眼倒像鏡 操作性 簡便 煩雑 立体視 不可 可能 強膜圧迫 不向き 適している
直像鏡と倒像鏡の主な相違点を示す。
項目 直像鏡 倒像鏡 倍率 約15倍 2〜5倍 視野 狭い(8〜10°) 広い 周辺部観察 困難 容易
BIOと細隙灯顕微鏡検査(スリットランプ検査)はそれぞれ異なる役割を担い、相補的に用いられる。
BIOの役割 :眼底全体を俯瞰的に把握し、病変の位置関係・拡がり・立体的形状を評価する。強膜圧迫で周辺部まで動的に観察する細隙灯+前置レンズの役割 :硝子体と網膜の癒着状態を含む詳細な観察に優れる。Goldmann三面鏡、スーパーフィールドレンズ、ボルクレンズなどと組み合わせて使用する
実際の臨床では、BIOによる眼底チャート記載を先行させ、続いて細隙灯+Goldmann三面鏡などで網膜硝子体の精査を行う流れが標準的である。
BIOを用いた眼底スケッチ(眼底チャート記載)は重要な臨床技能である。
眼底チャートは網膜剥離を中心とした眼底疾患の管理に不可欠であり、「スケッチを省略した網膜剥離手術は海図を持たずに航海に出るに等しく無謀」とされる。強膜バックリング 手術ではスケッチの質が手術成績・術者のスキルアップ・チームの病態共有に直結する。
チャート用紙 :SchepensやTolentinoが考案した網膜剥離チャートが広く用いられる。通常3つの同心円(赤道部・鋸状縁・毛様体突起後縁)が印刷されている。
カラーコード(AAO 推奨) :8色を使い分けて網膜所見を記録する。
黒 :裂孔・断裂・透過性所見赤 :出血・血管所見青 :剥離部・液体黄 :黄斑部所見緑 :格子状変性茶・橙・紫 :その他の変性・色素変化など
Q 双眼倒像鏡と細隙灯検査はどのように使い分けるか?
A 双眼倒像鏡は広視野・立体的観察に優れ、眼底全体の位置情報を把握するのに適している。細隙灯+前置レンズは硝子体と網膜の癒着など詳細観察に優れる。両者は補完関係にあり、倒像鏡でチャートを作成したうえで細隙灯精査を行うのが標準的な流れである。
眼底観察の歴史は19世紀にさかのぼる。
1846年 :William Cumming博士が光学原理を記述し、眼底観察の概念を提唱1851年 :Hermann von Helmholtzが最初の直像検眼鏡を設計。眼底観察の実用化を実現1852年 :Christian Georg Theodor Rueteが凹面集光鏡を導入し、倒像検眼鏡検査を確立1945年 :Charles Louis Schepens博士が双眼倒像鏡を開発。網膜剥離診療に革命をもたらし、現代眼底検査の基盤を構築現代 :バッテリー内蔵のワイヤレスタイプが普及し、操作性が大きく向上
Schepensは双眼倒像鏡の開発にとどまらず、眼底チャートの普及や網膜剥離手術の体系化にも多大な貢献をした。「網膜剥離の父」とも呼ばれる。
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください