AS単独
乳頭周囲放射状線条:視神経乳頭から放射状に伸びる線状変化。オレンジ〜褐色。
梨子地眼底:顆粒状色素沈着と黄白色斑点。PXEに特徴的。
乳頭周囲萎縮:脈絡網膜萎縮が乳頭周囲に形成される。
症状:通常無症状。視力は正常に保たれる。

網膜色素線条(Angioid Streaks; AS)は、Bruch膜の石灰化・脆弱化による亀裂が眼底に線状変化として観察される疾患である。Bruch膜は脈絡毛細血管とRPE(網膜色素上皮)の間に位置し、エラスチンとコラーゲンに富む構造体である。この膜が石灰化によって脆弱化し、断裂することで特徴的な線条が形成される1)。
1889年にDoyneが初めて報告し、1892年にKnappが「angioid streaks」と命名した。1896年にDeschweinitzが記載を加え、Darrierが弾性線維変性との関連を示した1)。疫学的には発症率は160万人に1人とされる。女性に多く(女性:男性=2:1)、平均発症年齢は13歳であるが、臨床所見が顕在化するのは20〜30代である1)。
関連する全身疾患の覚え方としてPEPSIが知られる。
PXEは最も頻度の高い関連疾患である。PXE患者における網膜色素線条の発症率は、臨床診断で59%、皮膚生検を用いた診断では87%、診断後20年では100%に達する1)。PXEに網膜色素線条が合併した病態はGrönblad-Strandberg症候群と呼ばれる。PXEはABCC6遺伝子の変異により発症し、眼・皮膚・心血管系の3臓器に病変を来す全身疾患である。皮膚病変が最初に出現することが多い1)。なお近年、エーラース・ダンロス症候群との関連は再評価されており、実際の合併率は1%未満と考えられている。日本では2015年から指定難病に認定され、医療費助成の対象となっている。
PXE(弾性線維性仮性黄色腫)が最も多く、次いでPaget病・鎌状赤血球症・特発性が続く。覚え方として「PEPSI」(PXE、Ehlers-Danlos、Paget、Sickle cell、Idiopathic)が用いられる。PXE患者では皮膚生検で87%に網膜色素線条が認められる1)。
網膜色素線条は通常無症状であり、偶然発見されることも多い。中心窩から離れた位置の病変では視力は正常に保たれる1)。脈絡膜新生血管が合併すると以下の症状が出現する。
網膜色素線条単独では通常視力低下は起こらない。中心窩から離れた病変では視力は正常に保たれる1)。視力障害は主に脈絡膜新生血管合併時に生じる。脈絡膜新生血管合併の有無については、定期的な眼科受診で評価を受けることが重要である。
細隙灯顕微鏡および眼底検査で以下の所見が認められる。
色素線条は視神経乳頭周囲から放射状に伸びる不規則な線状変化であり、色調はオレンジ・赤・灰色・褐色と多様である。形態は火炎状やヒトデ型をとることがある。通常両眼性である1)。
**梨子地眼底(peau d’orange)**はPXEに特徴的な所見で、粗糙な顆粒状色素沈着と周辺部の黄白色斑点が混在する眼底像を呈する1)。
その他、乳頭周囲脈絡網膜萎縮や視神経乳頭ドルーゼンの合併が多い。
AS単独
乳頭周囲放射状線条:視神経乳頭から放射状に伸びる線状変化。オレンジ〜褐色。
梨子地眼底:顆粒状色素沈着と黄白色斑点。PXEに特徴的。
乳頭周囲萎縮:脈絡網膜萎縮が乳頭周囲に形成される。
症状:通常無症状。視力は正常に保たれる。
脈絡膜新生血管合併
灰白色隆起病変:RPE上に新生血管が形成される(type 2 脈絡膜新生血管)。
網膜下出血:脈絡膜新生血管破綻により黄斑部に出血が生じる。
症状:変視症・中心暗点・急激な視力低下が出現する。
経過:自然予後は非常に不良。短期間で黄斑に進展する。
症例報告として、Manduraら(2021)が報告した27歳女性PXE患者では、両眼視力20/20・眼圧正常・脈絡膜新生血管および網膜下出血なしという所見が確認されており、PXE患者においても脈絡膜新生血管を伴わない経過が存在することが示されている1)。
網膜色素線条の基盤病態はBruch膜の石灰化と脆弱化であり、最大の関連疾患はPXEである。PXEはABCC6遺伝子の変異を原因とする常染色体遺伝疾患で、3つの遺伝型が知られている1)。
PXEの各遺伝型の臨床像を以下に示す。
| 遺伝型 | 臨床像 |
|---|---|
| AD type 1 | 屈曲部皮疹・狭心症・高血圧・重篤な脈絡網膜炎 |
| AD type 2 | 斑状皮疹・軽度網膜変性 |
| AR型 | 最も一般的な遺伝型 |
PXEの診断基準は以下の3項目の充足により確診される1)。
ABCC6遺伝子のp.R1268Q変異は網膜色素線条の早期発症と関連することが報告されている1)。Paget病(骨Paget病)や鎌状赤血球症も関連全身疾患として重要である。また、鈍的外傷がBruch膜断裂を促進し、脈絡膜新生血管発症のリスクを高める。
外傷によるBruch膜断裂を予防することが最も重要である。スポーツ時は硬質アイプロテクターを装着し、眼部への直接衝撃を避ける。強膜圧迫は控え、定期的な眼科受診で脈絡膜新生血管の早期発見に努めることが推奨される1)。
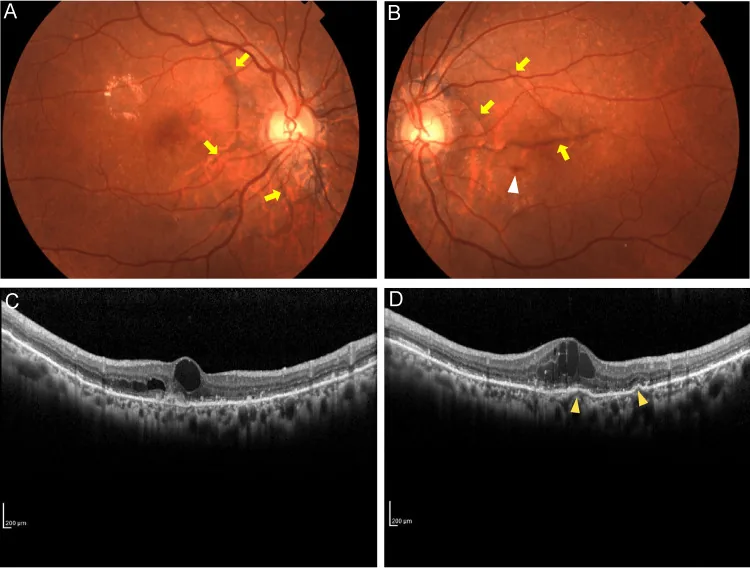
診断は主に眼底検査による臨床診断であり、視神経乳頭周囲から放射状に伸びる特徴的な線条の確認が基本となる。
各種画像検査の主な所見を以下に示す。
| 検査 | 主な所見 |
|---|---|
| FA(蛍光眼底造影) | classic型脈絡膜新生血管所見。AS自体は低蛍光 |
| 眼底自発蛍光(眼底自発蛍光) | ASを鮮明に描出可能 |
| OCT | RPE上の高反射塊。脈絡膜新生血管検出に有用 |
以下の疾患との鑑別が重要である。
原因疾患の精査のため以下を行う。
網膜色素線条単独(脈絡膜新生血管非合併)には特定の治療は不要であり、定期的な経過観察が基本となる1)。患者への外傷回避カウンセリングを行う1)。
脈絡膜新生血管形成時は抗VEGF硝子体内注射が第一選択である。
過去に用いられた治療法(レーザー光凝固・光線力学療法(PDT)・ステロイド、新生血管抜去術)は効果が限定的で再発が多いとされ、現在では第一選択ではない。脈絡膜新生血管の自然予後は非常に不良であり、治療しない場合、短期間で黄斑部へ進展する。
抗VEGF硝子体内注射により視力安定化が期待される1)。一方、治療しない場合の自然予後は非常に不良であり、短期間で黄斑部への進展と視力障害が生じる。再発することも多く、定期的な経過観察と必要に応じた追加投与が重要である。
Bruch膜はエラスチンとコラーゲンを豊富に含む5層構造であり、脈絡毛細血管とRPEの間に位置して代謝産物や栄養素の輸送を担う1)。PXEではABCC6遺伝子変異により抗石灰化因子が欠乏し、全身の弾性組織にカルシウムが沈着する。この機序によってBruch膜も石灰化・脆弱化し、断裂に至る。血管破綻が生じると最終的に視力低下を来す1)。
網膜色素線条の病態は段階的に進行する。
初期
Bruch膜肥厚:石灰化が始まり膜が厚くなる。
色素顆粒減少:RPEの色素顆粒が減少する。
症状:この段階では無症状。
進行期
色素剥離:RPEが部分的に剥離する。
色素斑形成:乳頭周囲から放射状の線条として眼底に出現する。
症状:線条のみでは通常無症状。
末期
脈絡膜新生血管発生:断裂部からtype 2 脈絡膜新生血管が侵入する(RPE上)。
網膜下出血:脈絡膜新生血管破綻により出血が生じる。
円板状瘢痕:最終的に黄斑部に瘢痕が形成される。視力の著しい低下を来す。
病理学的には、Bruch膜の広範な石灰化と肥厚が認められる。断裂部ではRPEが菲薄化し、線維血管組織が侵入して網膜下出血・脈絡膜新生血管・円板状瘢痕を形成する。脈絡膜新生血管はtype 2(RPE上)として形成され、RPEの断裂部から新生血管が侵入する機序をとる1)。PXE患者では胎児側胎盤の石灰化も認められることがある。