好発・疫学
好発年齢・性別:平均30.6歳、女性62.3%、片眼性が大半
両眼罹患:9.8%と少ない
再発率:3%と稀

急性網膜色素上皮炎(Acute Retinal Pigment Epitheliitis; ARPE)は、1972年にAlex E. KrillとAugust F. Deutmanにより初報告された稀な特発性・自己限定性の網膜炎症性疾患である1)2)4)。発案者の名を取って「クリル病(Krill disease)」とも呼ばれる。白点症候群の一つに分類される。
健康な若年成人に好発し、平均年齢は30.6±10.7歳(範囲16〜55歳)、女性優位(62.3%)の疾患である2)。主に片眼性で発症し、両眼罹患は9.8%にとどまる。再発は稀(3%)である2)。
ウイルス感染との関連が25.9%の症例で報告されている2)。感冒様症状が先行する場合がある。薬剤との関連として、D2ドパミン受容体アゴニスト(ブロモクリプチン、カベルゴリン)やビスフォスフォネート静注後の発症が報告されている1)。またCOVID-19ワクチン・インフルエンザワクチン接種後の発症例も報告されている4)。
ARPEが独立疾患か、MEWDS・pachychoroid・AMN等の他疾患の一型かという疾患概念については現在も議論が続いている1)。
極めてまれな疾患である。文献レビューでも29論文61例にとどまり、正確な発生率は不明である。希少な症例が報告される度に疾患概念の見直しが行われている。
発症は急性で、以下の症状を呈する。
好発・疫学
好発年齢・性別:平均30.6歳、女性62.3%、片眼性が大半
両眼罹患:9.8%と少ない
再発率:3%と稀
主な自覚症状
霧視・変視症:急性の発症が特徴
中心暗点:黄斑病変に対応
色覚異常:青→緑、黄→ベージュ、赤→灰色
視力予後
初診時視力:≈20/40(矯正視力)
最終視力:≈20/20
完全回復率:約89%が2ヶ月以内に20/20
前眼部異常や眼内炎症所見は認められない4)。眼底所見では、黄斑部に黄白色の低色素性ハローに囲まれた微細な色素斑点を認める2)4)。病変の中央に黒い芯、周囲に灰白色のハローが特徴的な外観を呈する。
初診時視力は約20/40であり、多くの症例で最終視力は約20/20まで回復する2)。電気生理学的検査では黄斑機能障害を反映してpERGのP50波振幅低下、mfERGの反応密度低下が認められる1)。
約89%で2ヶ月以内に20/20に回復する。ただしOCT上のEZ(楕円体帯)破壊が12ヶ月以上持続する例や、ONL(外核層)に達した広範病変では不完全回復の報告もある(OCT所見参照)。
ARPEの原因は不明であり、特発性とされる症例が大半を占める2)。現在知られているリスク要因は以下の通りである。
ウイルス感染(最多) 25.9%の症例でウイルス感染との関連が報告されている2)。発症前に感冒様症状が先行することがある。
ワクチン接種後 COVID-19ワクチン2回目接種から31日後の発症が報告されている。当該症例では接種後2日間の微熱(37.3〜37.5℃)と関節痛を伴い、インフルエンザワクチンも5日前に接種していた4)。Bolletta et al.はCOVID-19ワクチン後の眼炎症として28〜30日後の発症例を報告している4)。
薬剤性 D2ドパミン受容体アゴニスト(ブロモクリプチン、カベルゴリン)による高プロラクチン血症治療中の発症が報告されている1)。ビスフォスフォネート静注後の発症例も存在する1)。
COVID-19ワクチンやインフルエンザワクチン接種後の発症が報告されている4)。ワクチン接種後に誘発された免疫反応がトリガーとなる可能性があるが、因果関係はまだ確立されていない。
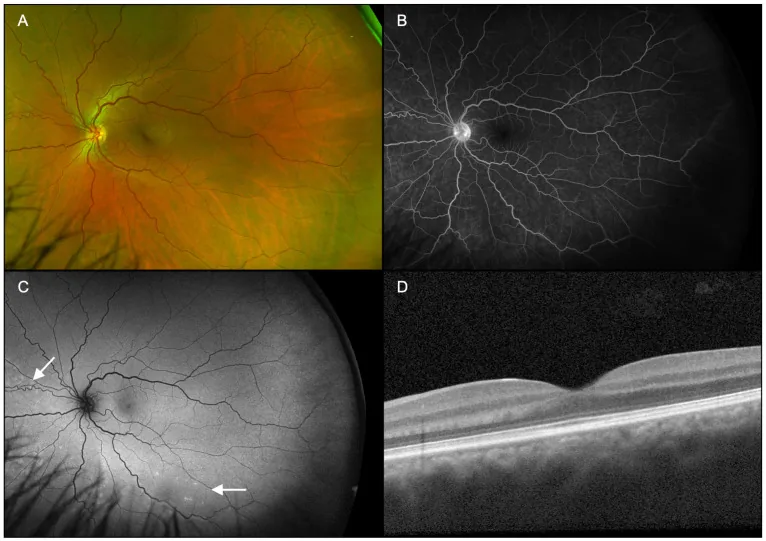
ARPEの診断は多角的な画像検査を組み合わせて行う。以下に各検査の特徴的所見を示す。
OCT(光干渉断層計)は最も重要な診断・経過観察ツールである。
各網膜層の罹患頻度と治癒期間を以下に示す。
| 罹患層 | 頻度 | 治癒期間 |
|---|---|---|
| IZ(内節/外節接合部) | 100% | 9.1±8.3週 |
| EZ(楕円体帯) | 95.6% | 7.2±5.2週 |
| ELM(外境界膜) | 35.6% | 5.1±4.8週 |
主な所見は以下の通りである。
各検査モダリティの特徴的所見を以下に示す。
| 検査 | 特徴的所見 | 陽性率 |
|---|---|---|
| FA | 透過性高蛍光・漏出なし | 83.6% |
| ICGA | コケード状高蛍光ハロー | 84.6% |
| 眼底自発蛍光 | 病変部に軽度過蛍光 | 40% |
以下の疾患との鑑別が重要である3)4)。
ARPEは自己限定性疾患であり、6〜12週での自然軽快が見込まれる。基本的に積極的な加療は不要である2)。
経過観察が基本 多くの報告で治療なしに視力が自然回復している。Kilic(2021)の症例では、治療なしで1ヶ月後に視力20/20に回復した1)。Sasajimaら(2022)のワクチン後ARPE症例でも、治療なしで5週後に視力1.5(20/13相当)に回復した4)。
ステロイドは有効性未確立 経口ステロイドを投与し6ヶ月で回復した症例の報告もあるが3)、ステロイド投与群が未治療群より視力回復が遅いという報告もある。治療開始の判断と経過観察が基本方針となる。
基本的に治療不要で6〜12週で自然軽快する。ステロイド投与が回復を早めるエビデンスはなく、むしろ回復を遅延させる可能性の報告もある。定期的なOCTによる経過観察が推奨される。
ARPEの病態は完全には解明されていないが、いくつかの仮説が提唱されている。
MerTK欠損仮説
POSファゴサイトーシス障害:MerTK欠損→POS蓄積→外層高反射→視細胞変性
3段階の障害:認識・結合(αvβ5+MFG-E8)、取り込み(MerTK活性化)、リソソーム消化
関連疾患:MerTK変異はヒトで網膜色素変性症を引き起こす
脈絡膜虚血仮説
OCTA所見:脈絡毛細管板にflow voidを確認
APMPPEとの類似:一次的脈絡膜虚血→二次的視細胞・HFL障害の機序
ASHH出現:ヘンレ線維層高反射が脈絡膜虚血との関連示唆
概日リズム障害仮説
ドパミン系の乱れ:D2受容体アゴニストによるARPE発症が示唆
POSシェディング異常:網膜概日時計がPOS disc sheddingを制御
D2受容体刺激:錐体-杆体間ギャップ結合阻害→視細胞光感受性低下
RPEによる視細胞外節(POS)のファゴサイトーシスは3段階で進行する2)。
急性一過性のMerTK欠損がARPEの病態中心と推定されている2)。MerTK変異はヒトで網膜色素変性症を引き起こすことが知られており、ARPEとの疾患連続性が示唆される。
OCTA上の脈絡毛細管板flow voidは、APMPPEと類似した機序を示唆する3)。一次的脈絡膜虚血が二次的に視細胞・ヘンレ線維層(HFL)を障害するという機序が提唱されており、ARPEの主病変が「色素上皮炎」よりも外網膜層にあることをOCT所見は示している。
疾患名は「色素上皮炎」だが、OCT所見ではIZ(内節/外節接合部)・EZ(楕円体帯)など外網膜層が主座である。IZは100%、EZは95.6%で罹患するのに対し、RPE/Bruch膜の異常は8.9%にとどまる2)。RPE変化は二次的なものである可能性が高い。
ARPEが独立した疾患実体か否かについては現在も議論が継続している。「diagnostic myth(診断上の幻想)」として独立疾患性を否定する立場と、「not a diagnostic myth」として独立疾患性を支持する立場が対立している1)3)。MEWDS・AMN・APMPPEとの関連性、pachychoroid spectrumへの包含可能性などが検討されている。
Senら(2025)はARPEの推定症例においてASHH(Angular Sign of Henle Fiber Layer Hyperreflectivity:ヘンレ線維層高反射の角度付きサイン)を報告した3)。
Senら(2025)は、ARPEの推定症例においてASHHとOCTAの脈絡毛細管板flow voidを同定し、脈絡膜虚血がARPEの病態に関与する可能性を示した3)。ARPEをpachychoroid pigment epitheliopathyの鑑別疾患の一つとして位置づけることが提唱された。
Sasajimaら(2022)は、COVID-19ワクチン2回目接種31日後に発症したARPE症例を報告した4)。OCT上のEZ/IZ破壊は5週で修復され、視力は1.5に回復した。ワクチン後の免疫反応がRPEまたは外網膜を標的として炎症を惹起するという仮説が提唱されている。
MerTK欠損仮説は現時点では仮説の域を出ず、ヒト症例での直接的な検証が必要な段階である2)。ただし、ARPEが薬剤誘発性(D2受容体アゴニスト)にも発症することは、ドパミン系を介した網膜概日リズム障害がPOSシェディングを乱すという機序への注目につながっている1)2)。