レイモンド症候群は橋中部腹側内側の病変による交代性片麻痺症候群である。
古典型は同側外転神経麻痺 ・対側中枢性顔面神経麻痺・対側片麻痺の三徴を呈する。
一般型は顔面神経麻痺を伴わず、外転神経麻痺と対側片麻痺の二徴で構成される。
最も多い原因は橋梗塞などの小血管疾患であり、高血圧が主要なリスク因子である。
純粋なレイモンド症候群は極めて稀であり、1895年の初報以降わずか数例しか報告されていない。
診断はMRIなどの画像所見と臨床所見の組み合わせで行う。
治療は原因疾患への対処が中心で、残存する外転神経麻痺にはプリズム眼鏡 や外眼筋 手術を検討する。
レイモンド症候群(Raymond syndrome)は、橋中部(mid-pons)腹側内側の病変によって生じる交代性片麻痺症候群である。1895年、フランスの神経内科医Fulgence Raymondが初めて報告した。梅毒を有する39歳の女性で、外転神経麻痺・対側顔面神経麻痺・片麻痺の三徴を呈し、橋尾側内側の顔面神経線維交叉部の病変が示唆された症例であった。
初報以降、純粋なレイモンド症候群の文献報告はわずか数例にとどまり、極めて稀な病態である。
古典型
同側外転神経麻痺 :外転神経線維束の障害による。
対側中枢性顔面神経麻痺 :橋レベルで交叉する皮質顔面神経線維の障害による。下顔面のみ麻痺し、額のしわ寄せは保たれる。
対側片麻痺 :皮質脊髄路の障害による。古典型は一般型よりも稀。
一般型(顔面温存型)
同側外転神経麻痺 :外転神経線維束の障害による。
対側片麻痺 :皮質脊髄路の障害による。顔面神経麻痺を伴わない。
背側を走行する皮質顔面神経線維が橋腹側の病変の影響を受けないため、顔面が温存される(facial sparing)。
関連する脳幹症候群として、以下を鑑別の文脈で把握しておく。
Millard-Gubler症候群 :病側の外転神経麻痺と対側の片麻痺(レイモンド一般型と類似)。顔面神経核の直接障害による末梢性顔面神経麻痺を伴う点が異なる。Foville症候群 :病側への共同偏視障害・顔面神経麻痺・味覚低下・Horner症候群・聴力低下を呈する橋病変。Weber症候群 :動眼神経麻痺 と対側片麻痺(中脳病変)。Benedikt症候群 :動眼神経麻痺と対側振戦(中脳病変)。
Q レイモンド症候群とMillard-Gubler症候群はどう違うのか?
A Millard-Gubler症候群はレイモンド一般型と同様に外転神経麻痺と対側片麻痺を呈するが、顔面神経核の直接障害による末梢性顔面神経麻痺(額のしわ寄せも障害される)を伴う点が異なる。レイモンド古典型の顔面神経麻痺は核下の皮質顔面神経線維の障害による中枢性であり、下顔面のみ麻痺する。
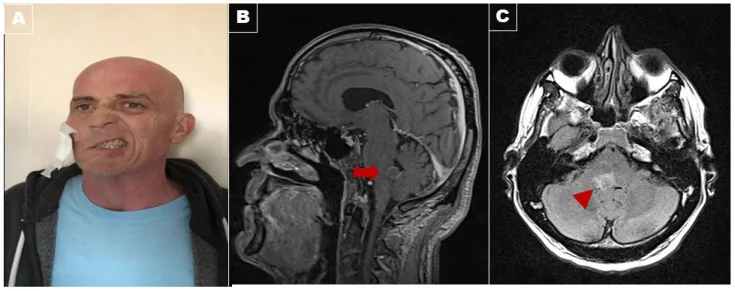
raymond syndrome face and brainstem mri A Rare Neuro-Ophthalmological Condition in a Patient with Lung Adenocarcinoma: The Eight-and-a-Half Syndrome, Case Report and Review of the Literature. Brain Sci. 2022 Mar 28; 12(4):451. Figure 1. PMCID: PMC9030817. License: CC BY.
Panel (A): The patient showed severe right facial palsy with a peripheral pattern with Bell’s sign, rightward conjugate gaze palsy, and right internuclear ophthalmoplegia. The leftward gaze evoked left-beating nystagmus. Postcontrast T1-weighted Magnetic resonance imaging in the sagittal view (Panel (B)) demonstrated a ring enhancement lesion (arrow) on fluid-attenuated inversion recovery (FLAIR) in the axial view (arrowhead; Panel (C)) in the dorsal tegmentum of the pons, suggestive of metastasis.
水平複視 :外転神経麻痺による内斜視 を呈し、患側の外ひき方向(外転方向)で複視が増悪する。頭位異常 :複視を軽減するために麻痺眼側へのface turn(顔の向き変え)をとる。片側の手足の脱力 :対側片麻痺による。顔の動きの異常 (古典型のみ):対側の中枢性顔面神経麻痺による口角下垂などの下顔面の運動障害。
同側外転神経麻痺 :患眼の外転制限。カバーテスト およびHessチャートで確認し、第一偏位で患眼外ひき方向にパターンの縮小を認める。対側片麻痺 :皮質脊髄路の障害による対側上下肢の運動障害。対側中枢性顔面神経麻痺 (古典型のみ):下顔面のみ麻痺し、額のしわ寄せは保たれる。
Q 古典型と一般型で症状はどう異なるのか?
A 古典型は外転神経麻痺・対側中枢性顔面神経麻痺・対側片麻痺の三徴を呈する。一般型は顔面神経麻痺を伴わず、外転神経麻痺と対側片麻痺の二徴のみを示す。古典型は一般型よりもはるかに稀である。
レイモンド症候群は橋尾側腹側内側(medial ventral caudal pons)の病変によって生じる。
橋梗塞 :最も一般的な原因。小血管疾患(small vessel disease)がほとんどの背景にある。ラクナ梗塞 :橋穿通枝の閉塞による小梗塞。橋延髄接合部の海綿状血管腫からの出血 :報告例に認められる原因。
最大のリスク因子は高血圧 であり、ほぼすべての報告例で高血圧の関与が言及されている。糖尿病や高脂血症など動脈硬化リスク因子も背景として重要である。
外転神経麻痺を単独で来す一般的な原因として、50歳以上では虚血性(高血圧・糖尿病に起因する小血管疾患)が最も多く、3〜6か月で自然改善することが多い。
高血圧の管理が最も重要な予防策です。定期的に血圧を測定し、適切な治療を継続してください。
糖尿病・高脂血症など動脈硬化のリスク因子を管理しましょう。
突然の複視や片側の手足の脱力が出現した場合は、直ちに医療機関を受診してください。
レイモンド症候群に明確に定義された診断基準はない。画像所見と臨床所見の組み合わせで診断する。
必須の臨床徴候 は外転神経麻痺と対側片麻痺の組み合わせであり、対側顔面神経麻痺の関与は稀(古典型のみ)である。
斜視 検査カバーテスト・Hessチャート :外転制限の評価。患眼外ひき方向にパターンの縮小を認める。複視の評価 :水平同側性複視であり、外ひき方向で増大する。
MRI拡散強調画像(DWI) :橋中部腹側内側に細胞毒性浮腫(cytotoxic edema)を認めることがある。超急性期(発症1〜3時間以内)から梗塞巣を高信号として検出可能。FLAIR画像 :発症3〜6時間頃から高信号を呈する。
外転制限をきたす他の病態との鑑別が重要である。
眼窩 ・眼外疾患甲状腺眼症 、眼窩筋炎、眼窩吹き抜け骨折 、重症筋無力症 、Duane症候群など。他の交代性片麻痺症候群 :Millard-Gubler症候群、Foville症候群(「レイモンド症候群とは」の項 参照)。脳幹病変を伴う他の疾患 :多発性硬化症 、脳幹腫瘍、Wernicke脳症。
原因疾患の治療が第一である。
血栓溶解療法(tPA静注) :症状発現から4.5時間以内で禁忌がない場合に検討する。発症4.5時間以内にMRI拡散強調画像で梗塞巣を確認できれば適応となりうる。神経保護薬 :発症24時間以内であればエダラボン(ラジカット®)点滴静注が選択肢となる。保存的経過観察 :眼球運動異常のみで超急性期治療が行われることはほとんどなく、メチコバール®錠500μg 3錠・カリクレイン®錠10単位 3錠(各分3)で経過観察されることが多い(いずれも保険適用外)。
ビタミン剤・循環改善薬の投与 :残存する外転神経麻痺に対して。経過観察 :末梢循環障害によるものは3〜6か月で自然改善することが多いため、約6か月を目安に経過をみる。プリズム眼鏡処方 :斜視が軽度で複視の自覚症状改善が目的。
6か月経過後も改善がなく複視が強い場合に検討する。
軽度〜中等度の麻痺 (外ひき時に正中を越える場合):外直筋短縮術・内直筋後転術。高度の麻痺 (正中を越えない場合):上下直筋移動術 (筋移動術)。近年、低侵襲の上下直筋全幅移動術が開発され、良好な眼位改善効果が報告されている。
手術の目的は麻痺の消退ではなく、筋張力バランスの調整による症状軽減である。側方視での術後複視残存は必発であることを患者に十分説明する。
tPA投与は厳格な時間制限と禁忌確認が必要であり、専門医による迅速な判断を要する。
外眼筋手術は完全治癒ではなく症状軽減が目的であることを事前に説明する。
筋移動術では前眼部虚血に留意が必要である。
末梢循環障害による外転神経麻痺は3〜6か月で自然改善することが多いため、拙速な手術は避ける。
Q 外転神経麻痺による複視はどのくらいで改善するのか?
A 末梢循環障害(高血圧・糖尿病による小血管疾患)によるものは3〜6か月で自然改善することが多い。6か月経過後も改善がなく複視が強い場合は外眼筋手術を検討する。回復には発症時の機能、年齢、リハビリテーションの実施状況が影響する。
外転神経核 :橋背側に位置し、第四脳室底に突出する。大細胞 :同側外直筋を支配する遠心性神経線維を送る。小細胞(核間ニューロン) :対側動眼神経内直筋副核への核間線維(内側縦束 MLF)を送り、共同水平眼球運動を制御する。外転神経線維束 :橋を腹側・尾側に走行し、交差せず橋延髄移行部から脳幹を出る。
外転神経核を障害すると同側への水平共同注視麻痺を生じるのに対し、外転神経線維束を障害すると同側外転神経麻痺(核下性)を来す。レイモンド症候群は後者である。
外転神経線維束の損傷 → 同側外転神経麻痺皮質脊髄路の損傷 → 対側片麻痺(皮質脊髄路は橋腹側を走行し、橋レベルより下で交叉)未交叉の皮質顔面神経線維の損傷 → 対側中枢性顔面神経麻痺(古典型のみ)
皮質顔面神経線維は複数の経路(橋被蓋の内側毛帯付近の迷走束を含む)を通る。背側を走行する皮質顔面神経線維は橋腹側の病変の影響を受けないため、顔面が温存される(facial sparing)。外転神経レベルで皮質顔面神経の交叉部を巻き込む病変がある場合にのみ、古典型の対側顔面神経麻痺が生じる。
外転神経根の近傍には多くの神経核や線維が密集しているため、橋腹側病変が外転神経線維束・皮質脊髄路のみを選択的に障害することは解剖学的に困難である。このためMillard-Gubler症候群や水平注視麻痺との混合型を呈することが多く、純粋なレイモンド症候群の症例数は極めて少ない。
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください