Stage 0〜1
Stage 0(正常):鼻側・上側・下側の境界不鮮明。放射状NFL。
Stage 1(極めて初期):乳頭鼻側境界の不明瞭化。境界の隆起なし。微妙な灰色のハロー。同心円状・放射状の脈絡膜皺襞。

乳頭浮腫(papilledema)は、頭蓋内圧(intracranial pressure; ICP)の亢進に続発して生じる視神経乳頭の腫脹を指す。この用語はICP亢進による乳頭腫脹に限定して使用され、他の原因による乳頭腫脹は「視神経乳頭浮腫(optic disc edema)」と呼び区別する。日本では「うっ血乳頭(papilledema、choked disc)」とも称される。
乳頭浮腫は脳腫瘍・CNS炎症・脳静脈血栓症・特発性頭蓋内圧亢進症(IIH)などの重篤な疾患の警告サインであり、見逃しの許されない眼科所見である。また、視神経乳頭ドルーゼン・傾斜乳頭・小乳頭などによる偽乳頭浮腫(pseudopapilledema)との鑑別も重要な課題となる。
疫学:特発性頭蓋内圧亢進症の米国年間発症率は10万人あたり1.15であり2)、女性に多い(女性1.97 vs 男性0.36/10万人)。18〜44歳の生殖年齢層での発症が最多(2.47/10万人)で、肥満の流行に伴い世界的に増加傾向にある2)。成人の正常ICPはマノメーター測定で250 mmH2O未満、小児では280 mmH2O未満とされる。
乳頭浮腫(papilledema)はICP亢進に限定した用語であり、他の原因(視神経炎・虚血・浸潤性病変など)による乳頭腫脹は「視神経乳頭浮腫(optic disc edema)」と区別して呼ぶ。この用語の使い分けは、病因の特定と適切な治療法の選択に直結するため重要である。
急性期の乳頭浮腫は求心性視機能(最高矯正視力・色覚)が通常正常に保たれており、初期には自覚症状に乏しいことが多い。
小児では両側外転神経麻痺に伴う内斜視で頭蓋内圧亢進が発見されることが多い。
急性乳頭浮腫の眼底所見:
慢性乳頭浮腫の追加所見:視神経乳頭の蒼白、グリオーシス、optociliary shunt vessel(網膜中心静脈閉塞症・慢性うっ血乳頭・視神経鞘髄膜腫で形成される)、屈折性体。
慢性期に至ると、死滅した神経線維は腫脹しないため、ICP亢進が持続しても浮腫が見られなくなることがある。
乳頭浮腫の重症度はFrisénスケール(stage 0〜5)で評価し、視機能予後の指標として用いる。
Stage 0〜1
Stage 0(正常):鼻側・上側・下側の境界不鮮明。放射状NFL。
Stage 1(極めて初期):乳頭鼻側境界の不明瞭化。境界の隆起なし。微妙な灰色のハロー。同心円状・放射状の脈絡膜皺襞。
Stage 2〜3
Stage 2(初期):すべての境界の不明瞭化。鼻側境界の隆起。完全な乳頭周囲ハロー。
Stage 3(中等度):乳頭径の増大。主要血管の一部セグメント不明瞭化。ハロー外縁に指状延長。
Stage 4〜5
Stage 4(顕著):乳頭全体の隆起。乳頭上での主要血管セグメントの完全不明瞭化。
Stage 5(重度):ドーム状突出。ハローは狭く境界滑らか。生理的陥凹の消失。
TVOは乳頭浮腫に特徴的な症状だが、それ自体が視力喪失の直接的な予兆ではない。しかし頭蓋内圧亢進が長期に持続すると、重度の周辺視野欠損から中心視力低下へと進行しうる。TVOが頻繁に出現する場合は、速やかに専門医を受診し原因を精査することが重要である。
乳頭浮腫の形成速度は頭蓋内圧の上昇速度に依存する。軽度の緩やかなICP上昇では数週間かけて出現し、重度で急激な変化では数時間〜1日以内に出現することもある。
特発性頭蓋内圧亢進症が原因の場合、5〜10%の体重減少がICP症状・乳頭浮腫の改善をもたらすことが示されている。ただし体重管理はあくまで保存的治療の一環であり、乳頭浮腫の程度・視機能障害の有無に応じて薬物療法や外科的治療との組み合わせが必要となる場合がある。
乳頭浮腫の診断は眼科的検査・神経画像・腰椎穿刺(LP)の組み合わせで行う。まず悪性高血圧の除外のための血圧測定を行い、緊急画像検査(CT→MRI+造影MRV)で占拠性病変・静脈洞血栓症を評価する。脳ヘルニアリスクがないことを確認後にLPを実施する。
MRI+造影MRVが最適な画像検査であり、以下の高ICP徴候を評価する。
特発性頭蓋内圧亢進症の確定診断には以下の5項目すべてを満たすことが必要である。
| 基準 | 内容 |
|---|---|
| 1. 乳頭浮腫 | 両眼性の乳頭浮腫が存在する |
| 2. 神経学的検査 | 脳神経異常を除き正常 |
| 3. 神経画像 | 脳実質正常・脳室拡大なし・腫瘤なし・異常造影効果なし |
| 4. CSF組成 | 正常 |
| 5. 髄液初圧 | 成人≧250 mmH2O、小児≧280 mmH2O |
疑い診断:両側乳頭浮腫あり+基準1〜4を満たすが、髄液圧が基準未満の場合。
偽乳頭浮腫は高度遠視・強度近視・ドルーゼン・傾斜乳頭・有髄神経線維・過誤腫などが原因となる。乳頭形態異常はあるが実際には浮腫ではない。以下の所見が偽乳頭浮腫を示唆する。
鑑別診断:埋没ドルーゼン・傾斜乳頭・糖尿病性乳頭症・高血圧性乳頭症・後部強膜炎・視神経周囲炎・ぶどう膜炎(サルコイドーシス・VKH)・視神経炎・甲状腺眼症・CRVO・NAION・浸潤性視神経症(リンパ腫・白血病)・視神経鞘髄膜腫など。
治療の3つの目標は、①根本原因の治療、②視能の温存、③症状の緩和(頭痛など)である。
日本では以下が頭蓋内圧亢進治療の基本となる。
外科的治療の合併症:シャント不全・破損・感染、ONSFでの手術操作に関連した視力障害に注意が必要である。
予後:早期に頭蓋内圧が下降すればうっ血乳頭は速やかに吸収され、視機能障害も残さない。治療が遅れて視機能障害が出現すると不可逆性となる。特発性頭蓋内圧亢進症の再発率は9〜28%であり、定期的なフォローアップが重要である2)。視力予後は一般に良好だが、少数例で重度の視力喪失が発生する2)。
予後不良因子:体重増加、乳頭浮腫の重症度、ベースライン時の頭痛の程度2)。
劇症型特発性頭蓋内圧亢進症:重度の視力低下・重度の乳頭浮腫・視野狭窄を呈する重症例では、CSF初圧の平均が54.1 cmH2O(範囲29〜70 cmH2O)に達することがあり1)、50%が法的盲に至り、全例に残存視野欠損と視神経萎縮が見られる1)。HVFベースラインのMDが-7 dB未満の場合、視力は回復しなかった1)。
アセタゾラミドは特発性頭蓋内圧亢進症に対する第一選択薬として有効性が確立されているが、脳静脈血栓症が原因の場合は病態を悪化させる可能性があるため禁忌である。まず原因を特定し、根本原因別に治療法を選択することが不可欠である。また日本では保険適用外となる点にも注意が必要である。
乳頭浮腫の形成には軸索流の停滞が中心的な役割を果たす。
軸索流停滞のメカニズム:
特発性頭蓋内圧亢進症の病態生理:正確な機序は未解明。CSF動態の調節障害・代謝的・ホルモン的要因の関与が考えられている2)。静脈洞狭窄による静脈洞圧上昇とCSF吸収低下も提唱されている。近年、特発性頭蓋内圧亢進症はアンドロゲン調節障害を背景とした全身性代謝疾患として認識されつつある1)。
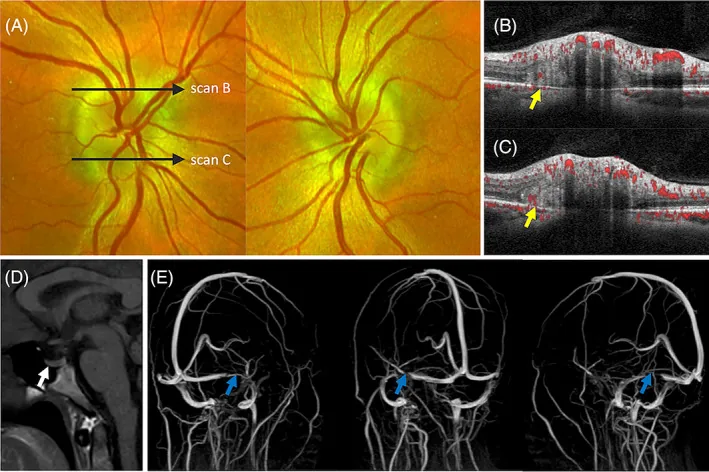
AVM関連の頭蓋内圧亢進(稀な機序):未破裂動静脈奇形(AVM)が出血・水頭症を伴わずに頭蓋内圧亢進と乳頭浮腫を呈することがある3)。皮質静脈の動脈化による異常ドレナージ→くも膜下腔の脈圧上昇→CSF再吸収への影響という機序が考えられており、文献レビューで計26例が報告されている3)。
横静脈洞ステント留置術(TSS)は特発性頭蓋内圧亢進症管理において安全で有効な治療法として報告されている4)。
Waser ら(2021)は、脳実質の硬膜静脈洞内ヘルニア(BHDVS)を伴う乳頭浮腫症例(52歳男性)へのTSSを報告した4)。ステント留置6か月後に乳頭浮腫の客観的消失と静脈洞圧勾配の正常化(32 mmHg→12 mmHg、勾配15 mmHg超→5 mmHg)を達成した。
Ghorbani ら(2025)は、頭蓋内圧亢進と乳頭浮腫を呈した未破裂AVM 4例に対する血管内塞栓術を報告した3)。治療後1か月以内に両側乳頭浮腫が消失し、完全塞栓例では薬物調整が不要だった。Case 1(35歳男性)ではLP初圧38 cmH2O→塞栓術後1週で28 cmH2O→1か月で21 cmH2Oに正常化、乳頭浮腫消失が確認された。
特発性頭蓋内圧亢進症は肥満とは独立した全身性代謝疾患として位置づけられつつある1)。肥満外科手術 vs 地域体重管理介入のRCT(IIH Weight Trial, JAMA Neurol 2021)では肥満外科手術の有効性が示された1)。アンドロゲン調節障害を標的とした新規治療の研究が進行中であり1)、外科的介入のエビデンス強化も優先課題とされている1)。特発性頭蓋内圧亢進症の病因・機能障害の追加因子・最適な治療法の確立が今後の研究課題である2)。
Bonelli L, Menon V, Arnold AC, Mollan SP. Managing idiopathic intracranial hypertension in the eye clinic. Eye. 2024;38:2472-2481.
Toshniwal SS, Kinkar J, Chadha Y, et al. Idiopathic intracranial hypertension: a comprehensive review. Cureus. 2024;16(3):e56256.
Ghorbani M, Griessenauer CJ, Wipplinger C, et al. Intracranial hypertension and papilledema secondary to an unruptured arteriovenous malformation: review of the literature. Neuroradiol J. 2025;38(4):387-393.
Waser B, Wood HM, Mews P, Lalloo S. Transverse sinus stenting for treatment of papilloedema secondary to a large brain herniation into a dural venous sinus with associated tectal plate lesion: case report and literature review. Interv Neuroradiol. 2021;27(6):756-762.