動眼神経(第III)
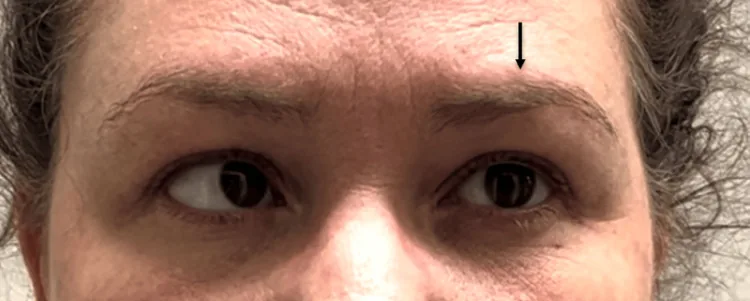
眼瞼下垂:上眼瞼挙筋麻痺による下垂。
眼球運動制限:内転・上転・下転の制限。
散瞳・対光反射低下:瞳孔運動線維の関与が多い。ただしMcMillianら39例のレビューでは23%で瞳孔温存。

反復性有痛性眼筋ニューロパチー(Recurrent Painful Ophthalmoplegic Neuropathy: RPON)は、片側性の頭痛と同側の眼運動神経麻痺を反復する稀な疾患である。以前は「眼筋麻痺性片頭痛(Ophthalmoplegic migraine: OM)」と呼ばれていたが、片頭痛よりも脱髄・炎症性ニューロパチーとしての性格が強いことから、国際頭痛分類第3版(ICHD-3)で現在の名称に改称された。
発生率は100万人あたり0.7人である。主に10歳未満の小児に発症し、初発年齢の中央値は8歳と報告されている。一般的な片頭痛とは異なり、小児では男性にやや多い傾向がある。成人発症も認められ、Liuらのプール解析(165例)では平均発症年齢22.1歳、34.2%が18歳以上での発症であった2)。
侵される脳神経は動眼神経(第III)が最多で、外転神経(第VI)、滑車神経(第IV)がこれに続く。小児では動眼神経麻痺が最多であるが、成人では外転神経が最多となる傾向がある5)。
歴史的には、1854年にNottaが「周期性眼球麻痺」として初めて報告し、Charcotが「ophthalmoplegic migraine」の用語を使用した。Harold Wolffが1939年に正式に記載した3)。
成人発症も報告されており、Liuらの解析では34.2%が18歳以上での発症であった2)。ただし主に10歳未満の小児に多く、成人では比較的稀である。
頭痛の発症から眼筋麻痺の出現まで、直後〜最大14日間の時間差がある。眼筋麻痺は通常2週間〜3ヶ月で自然消失するが、反復発作後は不完全回復となる例もある。長年の再発例では54%に持続性眼運動麻痺が生じる5)。
侵される脳神経別の所見を以下に示す。
動眼神経(第III)
眼瞼下垂:上眼瞼挙筋麻痺による下垂。
眼球運動制限:内転・上転・下転の制限。
散瞳・対光反射低下:瞳孔運動線維の関与が多い。ただしMcMillianら39例のレビューでは23%で瞳孔温存。
外転神経(第VI)
外転麻痺:外転制限による内斜視。
成人ではRPONで最も多く侵される脳神経である。
滑車神経(第IV)
下転・内旋制限:垂直複視が主訴となる。
代償性の反対側への頭位傾斜を認める。比較的稀な侵犯。
通常は2週間〜3ヶ月で自然消失するが、発作を繰り返すごとに回復が不完全になる例がある。長年の再発例では54%に持続性眼運動麻痺が生じたと報告されている5)。発症後自然に改善するが、発作ごとに持続時間が長くなり永続化する例もある。
RPONの明確な原因は未解明だが、以下の関連が指摘されている。
RPONの国際頭痛分類第3版(ICHD-III)による診断基準は以下の通りである。
MRIは診断に最も重要な検査である。特徴的所見は動眼神経脳槽部の局所的造影増強と肥厚で、文献レビュー52例ではMRI第III神経増強75%・神経腫脹76%が報告されている6)。ただし、急性期の25〜81%ではMRI正常となる場合もある。造影増強は通常7〜9週間で消失するが、2〜4年持続する例もある。
初回発作からTOF-MRAを含む完全MRI評価が推奨される1)。瞳孔運動機能が関与する動眼神経麻痺では、後大脳動脈(PCA)動脈瘤除外のためのMRAが特に重要である。
ある。急性期の25〜81%ではMRI所見が正常な場合もある1)。MRI正常のRPONでは、まずNSAIDで経過観察し反応をみる方法も報告されている。ただし、反復発作例・持続例では必ずMRI再検査を行い、他の器質的病変を除外することが重要である。
RPONと類似した症状を呈する疾患との鑑別が重要である。
| 疾患 | 鑑別のポイント |
|---|---|
| Tolosa-Hunt症候群(THS) | MRIで海綿静脈洞壁肥厚。ステロイドに劇的反応 |
| 動眼神経シュワノーマ | 造影増強が12週以上持続(RPONは12週以内に消失)7) |
| 重症筋無力症 | 日内変動・疲労性。アイスパック試験・抗AChR抗体 |
| 後交通動脈瘤 | 散瞳を伴う動眼神経麻痺。MRA/CTAで緊急評価 |
| 前兆を伴う片頭痛 | 眼筋麻痺が72時間以内に消失(RPONは2週間以上) |
臨床検査としては、髄液検査(通常正常。悪性腫瘍・MSとの鑑別)1)、および糖尿病・感染症・炎症・自己免疫疾患を除外するための血液検査を行う。動眼神経麻痺の鑑別には、画像診断(MRI/MRA)・テンシロンテスト・アイスパック試験・抗AChR抗体測定も重要である。
発症後自然に改善するが、発作ごとに持続時間が長くなり永続化する例もあることから、積極的な抗炎症療法が勧められている。
副腎皮質ステロイドが最も一般的な急性期治療である。Liuらのプール解析ではステロイド投与76例中96.2%が急速改善を示した2)。日本の教科書(眼科学第3版)でも積極的な抗炎症療法が推奨されており、動眼神経麻痺の炎症性病変に対してはプレドニゾロン50〜60 mg/日をまず3日間投与し、早期減量で再燃に注意しながら漸減する(今日の眼疾患治療指針)。
主なステロイドレジメンを以下に示す。
| レジメン | 用法・用量 | 報告 |
|---|---|---|
| メチルプレドニゾロン(小児) | 25〜30 mg/kg/日(最大1 g/日)×5日間 | Frattini 20231)、Nandana 20215) |
| メチルプレドニゾロン(成人) | 250 mg×4回/日×3日→プレドニゾン60 mg漸減 | Koo 20242) |
| デキサメタゾン(静注) | 13.2 mg×12日間 | Takemoto 20214) |
ステロイドへの反応はTolosa-Hunt症候群ほど劇的ではないことが多い。
MRI正常のRPONでは、まずNSAID(イブプロフェン10 mg/kg/回×3回/日)で経過観察する選択肢もある。イブプロフェンで48時間以内に完全回復した報告がある1)。また50%以上の患者で72時間以内に無治療で完全回復することも報告されている1)。
頻繁な再発がある場合、以下の予防薬を検討する。
予防療法の適応は頻繁な発作を伴う典型的片頭痛がある場合であり、それ以外ではエビデンスが不十分である。30%の患者で永続的神経学的後遺症(残存脳神経脆弱・瞳孔機能障害)のリスクがあることから、早期治療と予防の重要性が指摘されている2)。
フルナリジン・ベラパミルなどのCa拮抗薬、プロプラノロールなどのβ遮断薬、バルプロ酸・ガバペンチン・トピラマートなどの抗てんかん薬が予防薬として使用されている。30%に永続的後遺症のリスクがあることから、頻繁な再発がある場合は積極的な予防療法を検討することが重要である2)。
RPONの発症機序については複数の仮説が提唱されており、現在も議論が続いている。
脱髄・炎症説(主流)
Lance & Zagami:反復性脱髄性ニューロパチー・神経炎説。MRIでの動眼神経造影増強がその根拠とされる。
Carlow仮説:三叉神経の眼神経枝からの神経ペプチドカスケードがWillis動脈輪に無菌性炎症性血管反応を誘発。繰り返す脱髄・再髄鞘化によりSchwann細胞のオニオンバルブ増殖が生じる4)。
虚血説
Ambrosettoら:片頭痛時のvasa nervorumの血管痙攣→血液神経関門の可逆的虚血性破壊→血管性浮腫(MRI造影増強・肥厚を説明)。
Vijayanら:ICA壁浮腫→細小血管開口部閉塞→境界域梗塞型損傷。ShinらのSPECT研究でPCA穿通枝領域の可逆的同側虚血が確認されている。
神経血管圧迫説
Buiら:MRAで左後大脳動脈(PCA)の鋭いループによる動眼神経出口部圧迫を確認した13歳男児例を報告6)。
圧迫説への反論:(1) 23%で瞳孔温存、(2) 発作中の頸動脈造影で血管狭窄は実証されず、(3) RPONの回復は圧迫解除後より緩徐である。
これらの仮説のうち、脱髄・炎症説が現在の主流である。CIDPやMS・MOGADの再発寛解型パターンとの類似が指摘されているが、CSF検査は通常正常であり、ウイルス感染・免疫介在性ニューロパチーの直接証拠は得られていない。THSとは同様の症状を呈しながらも、RPONでは海綿静脈洞に腫瘤状造影増強を認めない点が異なる。
Takemotoら(2021)は、ステロイド誘発性眼圧上昇に対して投与した0.5%チモロールマレイン酸塩点眼により、数日で複視が著明改善し眼瞼下垂・眼球運動障害が完全消失した14歳女児例を報告した4)。局所チモロールが三叉神経血管系の神経ペプチド介在性抑制を通じてRPONに効果を発揮した可能性(Carlow仮説)が考察されている。眼圧上昇がなくてもβブロッカー点眼が有効な可能性があり、今後の探索的研究が期待される。
Kooら(2024)はLiuらのプール解析に基づき、現行のICHD-III診断基準を「少なくとも2回の片側性頭痛発作(眼筋麻痺とほぼ同時〜15日前)」+「脳神経麻痺の臨床所見またはMRI増強」とする修正診断基準を提案した2)。成人発症例や非典型例の包括に向けた議論が続いている。
Castillo-Guerreroら(2024)は妊娠中の内眼筋麻痺性片頭痛(両側散瞳のみで外眼筋麻痺なし)を報告した3)。産後5日目の自然寛解が確認され、ホルモン・生理学的変化が発症に関与する可能性が示唆されている。メマンチン(NMDA受容体拮抗薬)10 mg/日を片頭痛予防として探索的に使用したが、妊娠中の使用エビデンスは限定的である。
抗GQ1b抗体症候群との関連が報告されており、ステロイドに即効する再発例では非定型抗GQ1b抗体症候群の検索が推奨される1)。また高解像度MRAによる神経血管圧迫の評価が小児OM診断において重要性を増しており、PCAによる動眼神経出口部圧迫が一部の症例で確認されている6)。