閉塞性睡眠時無呼吸症候群(OSA)は、眼科疾患の隠れたリスク因子である。
関連する主な眼科合併症は、フロッピーアイリッド症候群(FES)、緑内障 、非動脈炎性前部虚血性視神経症 (NAION)、乳頭浮腫 、円錐角膜 、中心性漿液性脈絡網膜症 (CSCR)の6疾患である。
FES患者の96%にOSAが合併するとされ、FESはOSAの重症度マーカーとなりうる。
OSA患者は非動脈炎性前部虚血性視神経症を発症する確率が約16%高く、非動脈炎性前部虚血性視神経症患者の71〜89%にOSAが合併する。
CPAP療法はOSA治療の主柱であり、FESグレードやドライアイ 症状の改善にも寄与する。
診断には終夜睡眠ポリグラフ検査(PSG)がゴールドスタンダードである。
眼科医がFESを発見した場合、OSAの精査(PSG)を推奨することが重要である。
閉塞性睡眠時無呼吸症候群(obstructive sleep apnea; OSA)は、睡眠中に上気道が繰り返し部分的または完全に閉塞する一般的な睡眠障害である。閉塞により低酸素血症と再酸素化のサイクルが反復し、全身に多彩な影響をもたらす。
**無呼吸低呼吸指数(AHI)**は、睡眠1時間あたりの無呼吸・低呼吸イベント数を指す。AHI >5かつ日中過眠・疲労・認知機能障害を伴う状態がOSAと定義される。なお、無呼吸とは10秒以上の完全な気流停止、低呼吸とは低酸素症または覚醒を伴う相対的な気流減少を指す。
有病率は男性3〜7%、女性2〜5%とされるが、米国コホートでは男性17〜31%、女性6.5〜9%と報告されている。65歳以上では有病率が2〜3倍に増加する。また、小児では扁桃腺・アデノイド肥大を伴う例で多く、アフリカ系アメリカ人に多い傾向がある。
OSAは眼科疾患の独立したリスク因子として認識されており、FES・緑内障・非動脈炎性前部虚血性視神経症・乳頭浮腫・円錐角膜・CSCRの6疾患との関連が報告されている。OSA患者の診療に携わる眼科医は、これらの合併症を念頭に置く必要がある。
Q 睡眠時無呼吸症候群があると、どのような眼の病気になりやすいのか?
A OSAに関連する主な眼科合併症は、フロッピーアイリッド症候群、緑内障、非動脈炎性前部虚血性視神経症(NAION)、乳頭浮腫、円錐角膜、中心性漿液性脈絡網膜症の6疾患である。間欠的低酸素症・交感神経過剰刺激・酸化ストレス などが共通の病態メカニズムとして関与する。
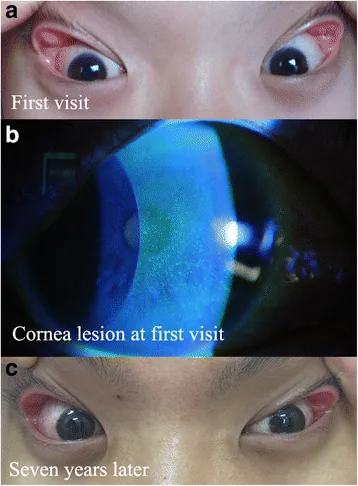
obstructive sleep apnea floppy eyelid corneal staining Superficial punctate keratopathy in a pediatric patient was related to adenoid hypertrophy and obstructive sleep apnea syndrome: a case report. BMC Ophthalmol. 2018 Feb 23; 18:55. Figure 1. PMCID: PMC5824558. License: CC BY.
Grade-2 floppy eyelids and mild bulbar conjunctival hyperaemia were noted in both eyes at the first visit (a). Scattered, fine, punctate corneal epithelial damage was confirmed by fluorescein staining of the right eye (b). The degree of floppy eyelid remained the same 7 years later (c)
OSAの症状は潜行性に始まり、受診までに数年経過することが多い。体重増加・加齢・閉経で悪化する。
日中の症状:
過眠 :日常生活に支障をきたすほどの眠気起床時頭痛 :朝に生じる頭痛口の渇き・過敏症 :睡眠の断片化に伴う症状物忘れ・抑うつ :認知機能・気分への影響
夜間の症状:
いびき :上気道狭窄に伴う振動音窒息感・喘ぎ・鼻を鳴らす音 :気道閉塞の覚醒時反応不眠症・夜間頻尿 :睡眠の断片化による
OSAに関連する眼科合併症を以下に示す。
FES
フロッピーアイリッド症候群(FES) :上眼瞼が容易に上方反転する状態。FES患者の96%にOSAが合併する。OSA患者でのFES有病率は4.5〜18%(オッズ比4.1)。
眼表面症状 :乳頭状結膜炎 ・眼瞼浮腫・角膜上皮 剥離を伴う。点状上皮角膜 炎が最多。
側性 :影響眼は患者が下にして寝る側と一致する傾向がある。
非動脈炎性前部虚血性視神経症
非動脈炎性前部虚血性視神経症 :突然の無痛性片眼性視力 低下・視神経乳頭 浮腫・RAPD (相対的求心性瞳孔 障害)を呈する。
関連強度 :OSA患者は非動脈炎性前部虚血性視神経症発症が16%高い。非動脈炎性前部虚血性視神経症患者の71〜89%にOSAが合併。OSAは非動脈炎性前部虚血性視神経症リスクを1.7〜3.8倍に高める。
対側眼リスク :OSA合併例では対側眼への非動脈炎性前部虚血性視神経症発症リスクも上昇する。
緑内障・乳頭浮腫
緑内障 :OSA患者での有病率2〜27%。夜間眼圧 上昇と低酸素後の酸化ストレスが関与する。
乳頭浮腫 :頭蓋内圧(ICP)上昇による両側性視神経乳頭腫脹。特発性頭蓋内圧亢進症 (IIH)のリスク因子のない患者ではOSAを鑑別に挙げる。
角膜・網膜
円錐角膜 :円錐角膜患者の18〜20%がOSAを合併。高BMIまたはOSA家族歴のある男性に多い。睡眠中の角膜への機械的損傷が一因として提案されている。
中心性漿液性脈絡網膜症(CSCR) :CSCR患者の約2/3がOSAを合併。酸化ストレスによる血管内皮損傷・血管収縮が関与する。
Q フロッピーアイリッド症候群では、なぜ片眼だけに症状が出ることがあるのか?
A 影響眼は患者が普段下にして寝る側と一致する傾向がある。側臥位で下になった眼瞼が枕や寝具に圧迫されることで機械的刺激が加わり、その側の眼表面症状が優位に現れると考えられている。
OSA発症に関わる主なリスク因子を以下に示す。
肥満 :最も重要なリスク因子。体重10%増加でOSA発症リスクが6倍に上昇する男性 :男性では女性より有病率が高い高齢 :65歳以上で有病率が2〜3倍に増加する解剖学的要因 :扁桃・舌肥大、下顎後退症、舌骨の下方変位咽頭周囲脂肪蓄積 :肺容量減少→咽頭虚脱性増大をきたす小児 :扁桃腺・アデノイド肥大を伴う例に多い人種 :アフリカ系アメリカ人に多い
OSAは以下の全身疾患とも関連する:高血圧、メタボリックシンドローム、糖尿病、心不全、冠動脈疾患、不整脈、脳卒中、肺高血圧症、神経認知障害、気分障害。
体重管理が最も効果的なOSA予防策です。減量によりOSAの重症度が改善することがあります。
横向き(側臥位)で寝ると上気道の開存が保ちやすくなります。
OSAの診断を受けている方は、定期的な眼科検診をお受けください。特に視力変化や目のかすみを感じたら早めに受診しましょう。
夜間の降圧薬服用については、必ず主治医に相談してください(夜間低血圧が非動脈炎性前部虚血性視神経症のリスクになることがあります)。
以下のA〜Cを用いて診断する。AまたはB、かつCを満たす場合に確定する。症状に関わらずAHI ≥15/時の場合も確定診断となる。
A :他の因子で説明できない日中の過度の眠気B :睡眠中の窒息・喘ぎ、繰り返しの覚醒、熟眠感欠如、日中の疲労、集中力低下のうち2つ以上C :睡眠1時間あたり5回以上の閉塞性呼吸イベント
AHIに基づく重症度分類は以下の通りである。
重症度 AHI(回/時) 軽症 5〜14 中等症 15〜29 重症 ≥30
STOP-Bang質問票(SBQ) :いびき・疲労・無呼吸観察・高血圧・BMI・年齢・首周囲径・性別の8項目エプワース眠気尺度(ESS) :日中過眠の定量評価。FES患者でスコア >10の場合は終夜PSGが適応となるベルリン質問票 :いびき・日中眠気・高血圧・肥満の3カテゴリで評価
終夜睡眠ポリグラフ検査(PSG)がゴールドスタンダードである。携帯型の簡易睡眠検査デバイスも存在するが、最終確定にはPSGが推奨される。
FES患者には終夜PSGを推奨する
OSA患者への包括的眼科検診でFESを積極的にスクリーニングする
眼瞼の容易な翻転の有無を臨床的に確認することがFES診断の鍵となる
非動脈炎性前部虚血性視神経症患者の問診では、血管障害リスク因子・手術歴・喫煙・薬剤歴(PDE5阻害薬など)・OSA症状・巨細胞動脈炎症状を確認する
Q 睡眠時無呼吸症候群の診断にはどのような検査が必要か?
A 確定診断には終夜睡眠ポリグラフ検査(PSG)がゴールドスタンダードである。外来でのスクリーニングにはSTOP-Bang質問票・エプワース眠気尺度・ベルリン質問票が用いられる。FES患者ではESSスコア >10の場合にPSGを推奨する。
OSA治療は眼科合併症の根本的な管理につながる。
減量 :最も基本的な管理。体重減少によりAHIが改善するCPAP(持続陽圧呼吸)療法 :睡眠中に気道虚脱を防ぐ。OSAの第一選択治療であり、症状および合併症の軽減に効果的口腔内装置(マウスピース) :軽症OSAやCPAP不耐性患者向け。下顎前進または舌保持により気道を拡大する手術療法 :頭蓋顔面異常や明確な閉塞病変がある場合に適応舌下神経電気刺激療法(HSN) :内科的治療が奏功しない患者向け。AHI・ESSスコア減少、覚醒レベル改善が報告されている側臥位睡眠 :体位変換による保存的治療
眼科的ケア :人工涙液・眼軟膏の点眼眼瞼テーピング・アイシールド :就寝時の眼瞼反転を防ぐ側臥位・腹臥位の回避 :患側を下にして寝ないよう指導する抗炎症薬点眼 :眼表面炎症が強い場合、短期間のみ使用するCPAP療法 :McNabの報告では、CPAP開始により乳頭状結膜炎の消失と眼瞼弛緩の正常化が認められた。中等度〜重症OSA患者へのCPAP 18か月使用で、FESグレード・OSDIスコア(ドライアイ症状)・涙液機能検査(TBUT ・Schirmer I)・角膜フルオレセイン染色 に統計的有意な改善が報告されている
保存療法・CPAP不応例に適応する。
外側瞼板 片固定術(LTS) :70例で91%の症状改善、97.5%の長期安定が報告されている全層楔状切除術(FTWE) :FTWEはLTSに比べて再発率が高い傾向があるMoorfields Eye Hospitalの長期研究(71例)では再発率25.6〜60.6%であり、内側・外側眼角縫縮術およびLTSがFTWEより良好な生存成績を示した
修正可能なリスク因子(高血圧・糖尿病・高脂血症・OSAS)を同定して管理する
禁煙・減量・運動を推奨する
夜間降圧薬の就寝前服用は避ける(夜間低血圧が非動脈炎性前部虚血性視神経症の素因となる)
患側の側臥位を避けるよう指導する
眼圧がボーダーラインまたは高値の場合は眼圧下降治療を考慮する
PDE5阻害薬の使用歴を確認する(非動脈炎性前部虚血性視神経症リスクと関連)
硝子体内注射 は慎重に行う(急激な眼圧上昇がONH循環障害を来し、対側眼非動脈炎性前部虚血性視神経症発症リスクを高める可能性がある)
CPAP療法開始初期はドライアイ症状が一時的に悪化することがある。1年以上の継続使用で改善が期待できる。
CPAPマスク縁からの空気漏れにより眼表面刺激・結膜炎が生じることがある(使用者の約21%で報告)。
CPAP治療による非動脈炎性前部虚血性視神経症リスクの低減効果については、現時点では確定的なエビデンスはない。
Q CPAP療法は眼の症状も改善させるのか?
A CPAPはFESに対して有効性が示されており、長期使用(18か月以上)でFESグレード・ドライアイ症状・涙液機能検査の改善が報告されている。ただし開始初期はドライアイ症状が一時的に悪化する可能性があり、1年以上の継続が推奨される。非動脈炎性前部虚血性視神経症へのリスク低減効果は現時点では確定していない。
OSAの閉塞は解剖学的要因と神経筋肉的要因の相互作用により生じる。
解剖学的要因 :扁桃・舌肥大、下顎後退症、舌骨の下方変位神経筋肉的要因 :咽頭拡張筋の睡眠中の活動低下肥満の影響 :咽頭周囲脂肪蓄積→肺容量減少→咽頭虚脱性の増大
全身的には、酸素飽和度変化が交感神経系を活性化し、血圧上昇・インスリン抵抗性・不整脈・血管内皮機能不全・全身性炎症マーカー上昇・血小板凝集促進をもたらす。
OSAが眼科合併症を引き起こす主要な経路は以下の4つである。
間欠的低酸素症 :繰り返す酸素飽和度低下と再酸素化が組織障害を引き起こす交感神経過剰刺激 :眼圧上昇・視神経血流への影響酸化ストレス :再酸素化時のフリーラジカル産生による血管内皮障害エンドセリン-1(ET-1)の有害作用 :強力な血管収縮作用を持つペプチドの過剰産生
FESの発症メカニズムとして複数の仮説がある。
機械的理論 :側臥位での睡眠中に眼瞼が反転し、枕や寝具と眼表面が直接接触する。覚醒時に症状が最も強いことがこの理論を支持する。
局所虚血・再灌流理論(Culbertson & Tseng) :側臥位・腹臥位での眼瞼圧迫虚血+OSAによる全身性間欠的低酸素→体位変換・覚醒時の再灌流→酸化ストレス・フリーラジカル損傷→結合組織変性→眼瞼弛緩という機序が提唱されている。
高レプチン血症と粘膜類天疱瘡(マトリックスメタロプロテアーゼ) :OSA重症度に相関する高レプチン血症が粘膜類天疱瘡-9発現を用量依存性に調節する。粘膜類天疱瘡-7・粘膜類天疱瘡-9の亢進が瞼板細胞外マトリックスの変性に関与する。組織学的には、瞼板のエラスチン含量低下とコラーゲン変性が認められる。
非動脈炎性前部虚血性視神経症では以下の3つのメカニズムが同時に作用すると考えられている。
一過性低酸素 :無呼吸エピソードによる視神経乳頭(ONH)の虚血血流自動調節障害 :ONH血流の自動調節能の低下頭蓋内圧上昇 :無呼吸エピソード中のICP上昇→ONHレベルでの灌流圧低下
緑内障 :血管要因(低酸素後の再灌流時酸化ストレス)と機械的要因(交感神経緊張亢進による夜間眼圧上昇)の両者が関与する。
CSCR :酸化ストレス増大による血管内皮損傷・血管収縮が脈絡膜 循環障害をもたらす。肥満が共通リスク因子として関与している可能性がある。
内科的治療が奏功しない患者向けの新たな選択肢として研究が進んでいる。
現時点の報告では、HSN療法によりAHI・ESSスコアの減少、覚醒レベルの改善、入眠後覚醒時間の短縮が得られている。CPAP不耐性の中等症〜重症OSA患者に対する適応が検討されている。
Bayirらは、軽症〜中等症OSAに対して前方口蓋形成術を施行した患者において、術後3か月でFES有病率・グレードが有意に低下し、酸素脱飽和指数も改善したことを報告した。OSAそのものの外科的治療がFESを改善しうることを示唆する知見である。
CPAP治療が非動脈炎性前部虚血性視神経症の初発・対側眼発症リスクを低減するかどうかは現時点では確定していない。OSA管理と非動脈炎性前部虚血性視神経症予防の関係については、さらなるエビデンスの蓄積が求められる。
Sergottら(1989)は「進行性」非動脈炎性前部虚血性視神経症症例において、視神経周囲組織にスリットまたは窓を作成してCSF排出・コンパートメント症候群の解消を目指す視神経鞘減圧術 が視力改善の可能性をもたらすことを報告した。ただし、この手技は標準治療として確立されておらず、研究段階の知見である。
本記事は以下の資料を参考に作成した。医療従事者向けの詳細情報については、以下の論文および教科書を参照されたい:
Salvetat ML, et al. Non-arteritic anterior ischemic optic neuropathy and obstructive sleep apnea syndrome. 2023.
Salinas TJ, et al. Floppy eyelid syndrome and obstructive sleep apnea. 2020.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください