前眼部
前房内嚢虫:稀。前房隅角経由で侵入と推定される。
瞳孔ブロック:嚢虫による前房閉塞で緑内障を併発する場合がある。
スリットランプ所見:1.5〜6乳頭径の嚢虫が光刺激下で波動運動を示す。

嚢虫症(Cysticercosis)は有鉤条虫(Taenia solium、豚肉条虫)の幼虫である有鉤嚢虫(Cysticercus cellulosae)が組織に寄生する感染症である。通常ヒトは終宿主であるが、誤って虫卵を摂取すると中間宿主となり嚢虫症を発症する。
中枢神経系に寄生した場合は脳嚢虫症(Neurocysticercosis; NCC)と呼ばれる。NCCは世界における成人発症てんかんの主要原因であり、WHOは主要な公衆衛生上の懸念事項に位置づけている。CDCは「顧みられない寄生虫感染症」に指定している。
眼・眼窩に寄生した場合が眼嚢虫症(Ocular/Orbital Cysticercosis; OOC)である。OOCは予防可能な失明原因の一つとされる。
流行地域は東南アジア、インド亜大陸、中南米、アフリカなど衛生状態が不良な地域である。米国では毎年約1,000件のNCCによる新規入院があり、南西部における発作による救急受診の10%が嚢虫症に起因する。米国での症例の多くは中南米からの移民である。
嚢虫の寄生部位の報告では以下の内訳が知られる。
インドでは眼付属器(眼窩付属組織)が最も多い発症部位である。欧米では眼球後極部が主要な感染部位となる。
東南アジア、インド亜大陸、中南米、アフリカなど衛生状態が不良な地域で流行している。米国でも中南米からの移民を中心に症例が増加傾向にあり、年間約1,000件のNCC新規入院がある。
嚢虫の寄生部位により症状は多様である。
NCC合併時には発作・てんかん、脳梗塞による脳卒中、認知機能低下、神経精神機能障害を呈する場合がある。
外眼筋嚢虫症は反復性腫脹・眼瞼浮腫・眼球運動障害など非特異的症状を呈し、偽腫瘍と誤診されステロイドが投与されることがある1)。
寄生部位により所見は異なる。
前眼部
前房内嚢虫:稀。前房隅角経由で侵入と推定される。
瞳孔ブロック:嚢虫による前房閉塞で緑内障を併発する場合がある。
スリットランプ所見:1.5〜6乳頭径の嚢虫が光刺激下で波動運動を示す。
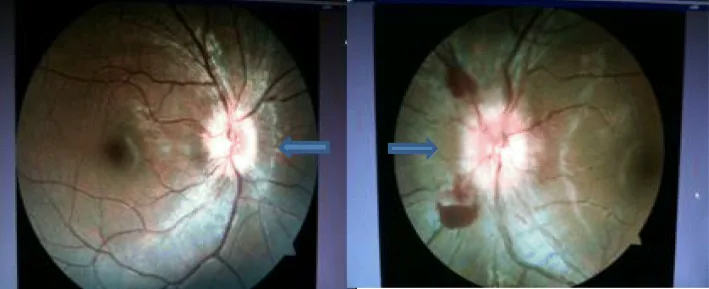
後眼部
網膜下嚢虫:下耳側が最多。短毛様体動脈経由で到達すると推定される。
硝子体内嚢虫:脈絡膜循環から網膜を横断して硝子体腔へ移動する。
網膜剥離:嚢虫の移動に伴い滲出性または裂孔原性網膜剥離を生じる。
視神経乳頭浮腫:視神経への圧迫による。稀である。
結膜下・眼窩
結膜下嚢虫:隆起した赤色〜黄色の結節状腫瘤として認める。
眼球突出・眼瞼腫脹:眼窩嚢虫症の所見。眼筋麻痺を伴う。
外眼筋肥厚:上直筋が最も多い。超音波で嚢虫と頭節を確認できる1)。
脳病変を示唆する症状がある場合は完全な神経学的検査が必要である。うっ血乳頭、脳神経麻痺、脳卒中徴候、髄膜刺激徴候を認めることがある。
嚢虫症はヒトが有鉤条虫の虫卵を摂取することで発症する。感染経路は3つある。
摂取された卵は胃酸により保護カプセルが消失する。幼虫に成熟した後、血流に乗り脳・眼・横紋筋などの組織に到達する。
リスク因子は以下の通りである1)。
感染経路は豚肉の摂取だけではない。虫卵に汚染された水や野菜・果物の摂取でも感染が成立する。そのため厳格な菜食主義者であっても流行地域では感染リスクがある。
NCCおよびOOCの診断には臨床的・血清学的・放射線学的検査を組み合わせる。
画像検査が確定診断に最も有用である。各モダリティの特徴を以下に示す。
| モダリティ | 所見 | 特徴 |
|---|---|---|
| 超音波(B-scan) | 境界明瞭な嚢虫+高エコー頭節 | 安価・被曝なし・治療モニタリングに有用 |
| CT | 低吸収域腫瘤+中心部高吸収域(頭節) | 石灰化病変の検出に優れる |
| MRI | 低信号嚢胞+高信号頭節 | NCCの評価に最も有用。頭節検出能がCTより高い |
超音波は初期評価として推奨される。治療効果の判定には2週間ごとの反復検査が有用である1)。MRIは161例の研究でCTより頭節検出に優れることが示されている1)。嚢虫が死滅した場合、造影増強効果を伴うが頭節が確認できないことがある。
眼窩嚢虫症およびNCCの標準治療は以下の通りである。
寄生部位に応じた外科的介入を行う。
薬物で嚢虫が死滅すると嚢胞内容物が硝子体腔に放出され、重度の炎症反応を引き起こす。PVR・緑内障・白内障・眼球癆につながるリスクがあるため、硝子体手術による摘出を先行させる必要がある。詳細は「標準的な治療法」の項を参照。
ヒトが有鉤条虫の虫卵を摂取すると、胃酸により卵の保護カプセルが溶解する。放出された幼虫は腸管壁を通過し、血流に乗って全身の組織へ移動する。眼領域では、短毛様体動脈を経由して後眼部に到達すると考えられている。
嚢虫の寄生後の進展は3段階に分類される1)。
後眼部では、嚢虫は脈絡膜循環から網膜を横断して硝子体腔に移動する。この過程で網膜に裂孔を生じ、裂孔原性網膜剥離を引き起こす場合がある。滲出性網膜剥離は嚢虫の存在に伴う炎症反応によって生じる。
前房への侵入経路については議論が続いているが、前房隅角を経由するとの説がある。
寄生虫死滅時の炎症反応が眼合併症の主因であり、この反応を制御することが治療戦略の要となる。
Somanら(2021)は、反復性蜂窩織炎として2年間保存的に治療されていた25歳女性の左上直筋嚢虫症を報告した。超音波Bスキャンで嚢虫と頭節を同定し、MRIで確定診断に至った。アルベンダゾール15 mg/kg 4週間投与で症状は完全寛解した。NCCの合併は認めなかった1)。
後眼部に嚢虫がある場合、以下の合併症が生じうる。
早期に治療を開始し、初期感染後に画像所見が正常化した患者の予後は最も良好である。
NCCにより発作を発症した患者では、発作の再発率は4年で49%、6年で68%に達する。長期的な抗てんかん薬の管理が必要となる場合が多い。
一部の州(米国)では嚢虫症は保健局への報告義務がある。