前緑内障期〜開放隅角期
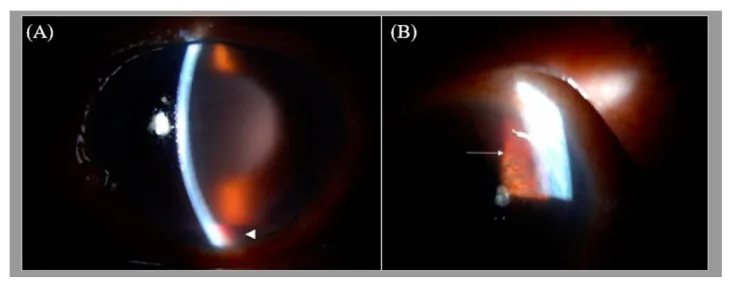
虹彩ルベオーシス:瞳孔縁に微細な新生血管の房が出現する。正常血管は虹彩実質内を放射状に走行するが、新生血管は虹彩表面に不規則で蛇行したパターンをとる
隅角新生血管:強膜突起を越えて線維柱帯上に至る樹枝状の細血管が認められる。眼圧は正常〜軽度上昇

新生血管緑内障(neovascular glaucoma: NVG)は、前房隅角における線維血管組織の増殖を特徴とする重症の続発緑内障である。網膜虚血を主な原因としてVEGFが増加し、虹彩および隅角に新生血管が形成される。線維血管組織の形成とその収縮により周辺虹彩前癒着(PAS)が生じ、隅角が不可逆的に閉塞する。
1906年にCoatsが網膜中心静脈閉塞症(CRVO)眼における虹彩ルベオーシスを初めて報告し、1963年にWeissらが「新生血管緑内障」の用語を導入した。
原因疾患として増殖糖尿病網膜症(PDR)と網膜静脈閉塞症(RVO)が全症例の約2/3を占める。その他に網膜剥離、網膜動脈閉塞症、眼虚血症候群(OIS)などがある1)。大規模後方視的研究(129眼)では、原因疾患の内訳は増殖糖尿病網膜症 53%、網膜静脈閉塞症 29%、網膜剥離7%、網膜動脈閉塞症6%、眼虚血症候群 2%であった2)。
網膜虚血によりVEGFが増加し、虹彩・隅角に新生血管が形成されて眼圧が上昇する難治性の続発緑内障である。糖尿病網膜症と網膜静脈閉塞症が主な原因であり、薬物療法のみでは治療抵抗性のことが多い。
眼圧上昇が軽微な時期は無症状である。眼圧上昇に伴い霧視・虹輪視・眼痛を生じる。病態が急激に悪化した場合は急性閉塞隅角緑内障発作と同様の激しい眼痛・頭痛・嘔気・嘔吐を伴うことがある。原疾患による視力低下がある場合は症状の自覚が乏しいことがある。
新生血管緑内障の病期分類に基づく臨床所見を以下に示す。
前緑内障期〜開放隅角期
虹彩ルベオーシス:瞳孔縁に微細な新生血管の房が出現する。正常血管は虹彩実質内を放射状に走行するが、新生血管は虹彩表面に不規則で蛇行したパターンをとる
隅角新生血管:強膜突起を越えて線維柱帯上に至る樹枝状の細血管が認められる。眼圧は正常〜軽度上昇
閉塞隅角期〜絶対緑内障期
ぶどう膜外反:線維血管膜の収縮により虹彩後方の色素層が前表面に回り込む。虹彩表面が平滑化する
周辺虹彩前癒着の進行:虹彩が線維柱帯にテント状に引き上げられ、癒着性の隅角閉塞に至る。眼圧が著明に上昇する
絶対緑内障期:視機能回復は極めて困難。高眼圧に伴う眼痛が主症状
129眼を対象とした後方視的研究では、新生血管緑内障診断時に開放隅角25%、部分閉塞30%、完全閉塞45%であった2)。完全閉塞眼は視力がより不良(中央値20/4375)で、眼圧がより高値(中央値59 mmHg)であった2)。臨床所見のみでは隅角の状態を正確に予測できないため、隅角鏡検査が全例に不可欠である2)。
| 原因疾患 | 頻度 |
|---|---|
| 増殖糖尿病網膜症 | 53%2) |
| 網膜静脈閉塞症 | 29%2) |
| 網膜剥離 | 7%2) |
| 網膜動脈閉塞症 | 6%2) |
| 眼虚血症候群 | 2%2) |
内頸動脈閉塞症を合併していることがあるため、必要に応じて頸動脈エコーやMRAの補助診断を行う。
Temkarら(2023)は外傷性内頸動脈海綿静脈洞瘻(CCF)に伴い網膜動静脈複合閉塞を呈しNVGを発症した30歳男性例を報告した4)。静脈うっ滞と動脈不全による重度の網膜虚血がNVG発症の機序であった。
Zakariaら(2023)は毛様網膜動脈温存型のCRAO患者が2週間以内にNVGを発症した症例を報告した3)。CRAOの18.2%で新生血管化が生じ、平均8.5週で発現するとされる3)。
Flineyら(2021)は脈絡膜悪性黒色腫がNVGとして初発した20歳男性例を報告した7)。腫瘍からのVEGFおよびFGFの産生がNVGの原因であった。脈絡膜黒色腫の約2%で眼圧上昇を認め、その大部分がNVGである7)。
増殖糖尿病網膜症がNVGの最大の原因疾患であり、全NVGの約53%を占める2)。ただし糖尿病があれば必ずNVGになるわけではなく、血糖コントロールと網膜光凝固による網膜虚血の管理が発症予防に重要である。
虹彩ルベオーシスの早期発見が診断の鍵である。散瞳薬を使用すると血管収縮作用で新生血管が見えにくくなるため、未散瞳状態での細隙灯顕微鏡検査と隅角鏡検査が重要である10)。瞳孔縁を高倍率で観察し、初期の虹彩ルベオーシスを見逃さないことが肝要である。
隅角鏡検査では、新生血管が強膜突起を越えて線維柱帯上に伸展する所見を確認する。全周周辺虹彩前癒着のために隅角に新生血管を直接認められないことがあるが、虹彩ルベオーシスを認めれば本症と考えて治療を進める。
虹彩ルベオーシスを呈する疾患との鑑別が必要である。Fuchs虹彩異色性虹彩毛様体炎では虹彩の新生血管が生じうるが、隅角閉塞を伴わないことが多い。ICE症候群は通常片眼性で角膜内皮異常を伴う。
治療方針は網膜虚血の改善と眼圧コントロールの並行である10)。
汎網膜光凝固術(PRP)
抗VEGF薬
開放隅角期:VEGF阻害薬の硝子体内注射により新生血管を消退させてからPRPを行う
術前投与:手術前に抗VEGF薬を併用することで術中・術後合併症を抑制できる10)(エビデンスレベル2B)
効果持続期間:新生血管抑制期間は約3〜6週間であり、この間にPRPや手術を行う
原発開放隅角緑内障に準じた薬物治療を行う10)。房水産生抑制薬(β遮断薬、炭酸脱水酵素阻害薬)が理論的に最も有効。アトロピン硫酸塩点眼や副腎皮質ステロイド点眼が消炎と疼痛軽減に有効な場合がある10)。
副交感神経受容体作動薬(ピロカルピンなど)は無効例が多く、血液房水関門の破壊による病態悪化を来す場合があるため推奨されない10)11)。縮瞳薬は禁忌である11)。
チューブシャント手術(特にAhmed緑内障バルブの扁平部挿入)が難治性NVGに対して第一選択となることが多い。新生血管が沈静化していれば線維柱帯切除術も選択肢となる1)。視機能予後不良眼には毛様体光凝固術を行う。いずれの場合も術前にPRPと抗VEGF薬投与を行うことが重要である10)。
網膜虚血により酸素供給が不足すると、網膜細胞からVEGFやIL-6を含む血管新生因子が放出される。通常、VEGFレベルは抗血管新生因子である色素上皮由来因子(PEDF)と均衡を保っている。このバランスがVEGF優位に傾くと、内皮細胞の活性化・増殖・遊走が促進され、前眼部の新生血管形成に至る。
新生血管緑内障における新生血管は壁が薄く筋層を欠き、タイトジャンクションが欠如しているため透過性が亢進している。新生血管には筋線維芽細胞の増殖からなる線維血管膜が伴う。この膜の収縮により虹彩表面の平滑化・ぶどう膜外反・周辺虹彩前癒着形成が進行し、最終的に隅角の不可逆的閉塞に至る1)。
初期には線維血管膜が線維柱帯を覆うことで続発開放隅角緑内障の形態をとる1)11)。その後、膜の収縮により周辺虹彩前癒着が形成され癒着性閉塞隅角緑内障に移行する。有水晶体眼では隅角閉塞がより進行しやすい傾向がある2)。
Wangら(2024)は129眼のNVGを対象に診断時の隅角状態の予測因子を検討した2)。完全閉塞眼は視力・眼圧ともにより重篤であったが、臨床的特徴のみで隅角状態を正確に予測することはできなかった。救急外来受診例では完全閉塞の頻度がより高く、PRPや硝子体手術の既往がある眼でも閉塞隅角が多い傾向があった2)。
Somanら(2022)はCOVID-19関連網膜症によるNVGの急速発症例を報告した5)。50歳男性がCOVID-19罹患3週間後に両眼の網膜血管病変を発症し、右眼は2週間以内にNVGに至った。血栓形成促進状態に伴う網膜血管障害が機序と考えられた。抗緑内障薬とPRPにより新生血管の完全消退と眼圧正常化が得られた5)。
ALKhameesら(2023)はPierson症候群(LAMB2変異)に伴い自然性前房出血・硝子体出血・新生血管緑内障を発症した11歳女児を報告した8)。網膜虚血に続発した虹彩・隅角新生血管が認められ、最終的に毛様体光凝固術を要したが眼球癆に至った8)。
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
Wang J, Kanter J, Qiu M. Predictors of anterior chamber angle status at the time of neovascular glaucoma diagnosis. Am J Ophthalmol Case Rep. 2024;36:102310.
Zakaria NA, et al. Neovascular Glaucoma Complicating Central Retinal Artery Occlusion Despite Cilioretinal Artery Sparing. Cureus. 2023;15(8):e44339.
Temkar S, et al. Neovascular glaucoma with combined retinal vascular occlusion in carotid cavernous fistula. BMJ Case Rep. 2023;16:e254299.
Soman M, et al. Rapid Onset Neovascular Glaucoma due to COVID-19-related Retinopathy. J Curr Glaucoma Pract. 2022;16(2):131-134.
Tsai YE, Hsu CR. Ocular Decompression Retinopathy after Anterior Chamber Paracentesis for Neovascular Glaucoma. Medicina. 2021;57(11):1195.
Fliney G, et al. Metastatic Choroidal Melanoma Presenting as Neovascular Glaucoma. Case Rep Ophthalmol. 2021;12(3):862-868.
ALKhamees A, ALShemmari M. Case of Pierson syndrome presented with hyphema, vitreous haemorrhage and subsequent neovascular glaucoma. BMC Ophthalmol. 2023;23:82.
American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. AAO; 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2020.