閉塞隅角型の原因
水晶体膨化:白内障の進行により水晶体が液状化・膨化し、前後径が増大する。虹彩を機械的に前方移動させ瞳孔ブロックを生じる2)
水晶体偏位:亜脱臼・脱臼した水晶体や脱出硝子体による瞳孔ブロックで眼圧が上昇する。外傷による偏位では隅角損傷も関与しうる
球状水晶体:水晶体の厚みが増し瞳孔ブロックが生じる。Zinn小帯の脆弱性もあり前方偏位による閉塞隅角の機序も関与する

水晶体起因緑内障(lens-induced glaucoma)は、水晶体の位置異常・容積変化・蛋白漏出などが原因で眼圧上昇をきたす続発緑内障である。隅角閉塞の機序により閉塞隅角型と開放隅角型に分類される1)2)。
水晶体が閉塞隅角の直接的な原因となる症例は全閉塞隅角緑内障の約5%とされる1)。具体的には膨隆白内障(intumescent cataract)や水晶体亜脱臼による前方偏位が該当する1)。
本症は以下の5つの病型に分類される:
1. 水晶体起因続発閉塞隅角緑内障
2. 水晶体起因続発開放隅角緑内障
水晶体膨隆緑内障は白内障の進行で水晶体が膨化し、虹彩を前方に押し出すことで隅角閉塞をきたす閉塞隅角型です。一方、水晶体抗原性緑内障は手術や外傷で水晶体嚢が破損した後、水晶体蛋白に対する肉芽腫性炎症反応が線維柱帯を閉塞させる開放隅角型です。前者は水晶体の物理的な大きさが問題であり、後者は免疫反応が原因です。
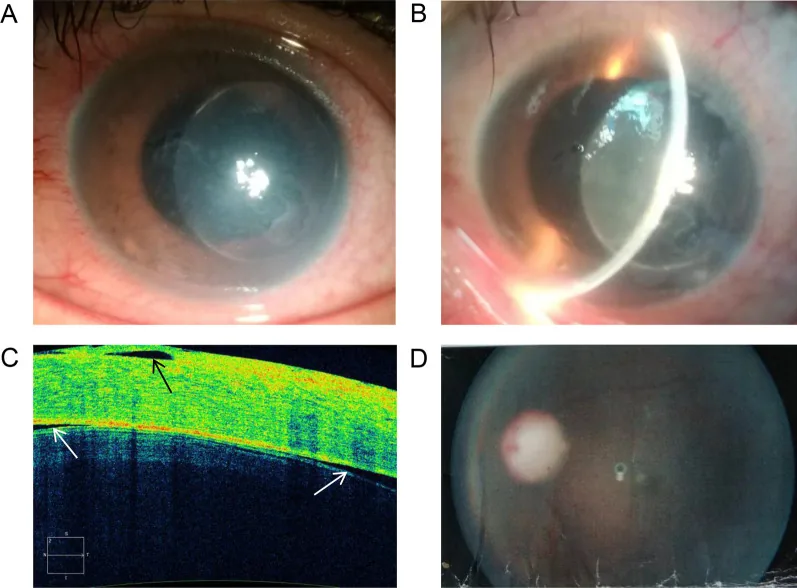
水晶体起因緑内障の主な自覚症状は急激な眼痛、視力低下、充血である2)。閉塞隅角型では急性緑内障発作と同様に嘔気・嘔吐・頭痛を伴うことがある3)。開放隅角型では霧視や羞明も認める2)。
各病型により特徴的な所見が異なる。
| 病型 | 前房所見 | 隅角 |
|---|---|---|
| 水晶体膨隆 | 浅前房、膨隆白内障 | 閉塞 |
| 水晶体溶解 | 深前房、細胞・フレア | 開放 |
| 水晶体皮質 | 水晶体小片浮遊 | 開放 |
| 水晶体抗原性 | KP、前房混濁 | 開放 |
水晶体膨隆緑内障:患眼に成熟白内障と浅前房を認める。対側眼の前房深度は正常であることが多く、原発閉塞隅角緑内障との重要な鑑別点となる。
水晶体溶解緑内障:前房が深く、過熟白内障を伴う。前房内に閃輝性の混濁が観察される。角膜後面沈着物(KP)を伴わないことが水晶体抗原性緑内障との鑑別に重要である。偽前房蓄膿(下方に層状に堆積した水晶体蛋白)を認めることもある。
水晶体皮質緑内障:白内障術後、外傷後、YAGレーザー後嚢切開後に発症する。前房内に比較的大きな白色粒子が浮遊していることが特徴である。発症は誘因から数日〜数週間後が多いが、数ヶ月後のこともある。
水晶体抗原性緑内障:毛様充血、豚脂様KP、前房微塵・フレアを認める。手術や外傷の1〜14日後に発症することが多い。遷延する肉芽腫性前部ぶどう膜炎の所見を呈する。
閉塞隅角型の原因
水晶体膨化:白内障の進行により水晶体が液状化・膨化し、前後径が増大する。虹彩を機械的に前方移動させ瞳孔ブロックを生じる2)
水晶体偏位:亜脱臼・脱臼した水晶体や脱出硝子体による瞳孔ブロックで眼圧が上昇する。外傷による偏位では隅角損傷も関与しうる
球状水晶体:水晶体の厚みが増し瞳孔ブロックが生じる。Zinn小帯の脆弱性もあり前方偏位による閉塞隅角の機序も関与する
開放隅角型の原因
水晶体溶解性:過熟白内障の自然破嚢により水晶体物質が漏出する1)。水晶体皮質を貪食したマクロファージや高分子可溶性蛋白が線維柱帯を閉塞する1)
残留水晶体物質:白内障術後や外傷後に水晶体物質が遊出し線維柱帯を閉塞する1)。眼圧上昇は残存する水晶体小片の量に比例する
水晶体過敏性:水晶体蛋白に対するIII型アレルギー(Arthus型免疫複合体反応)による肉芽腫性炎症が線維柱帯を閉塞する1)
水晶体偏位をきたす遺伝性疾患として、Marfan症候群(上耳側偏位)、ホモシスチン尿症(下方偏位)、Weil-Marchesani症候群(下方偏位、球状水晶体を伴う)が代表的である。いずれもZinn小帯の異常が原因であり、水晶体の亜脱臼・脱臼により続発閉塞隅角緑内障のリスクが高まる4)。ADAMTSL4遺伝子の劣性変異が孤発性水晶体異位の原因として同定されており、ADAMTSL4はフィブリリン1微小繊維の生合成を促進することでZinn小帯の形成に関与する6)。
Marfan症候群はFBN1遺伝子(フィブリリン1をコード)の変異が原因です。フィブリリン1はZinn小帯の主要構成蛋白であり、変異により小帯が脆弱化・断裂し水晶体が偏位します。Marfan症候群では上耳側への偏位が特徴的です。水晶体が前方に偏位すると瞳孔ブロックが生じ、続発閉塞隅角緑内障を発症することがあります。
水晶体の状態(膨隆・過熟・偏位)、前房深度、前房内の細胞・フレア、KPの有無を評価する2)。van Herick法による周辺前房深度の評価は閉塞隅角のスクリーニングに有用である2)。
閉塞隅角型と開放隅角型の鑑別に不可欠な検査である2)。水晶体膨隆緑内障では広範な隅角閉塞を認める。開放隅角型では隅角は開放しているが、線維柱帯に水晶体物質やマクロファージの沈着を認めることがある。
前眼部OCTや超音波生体顕微鏡(UBM)は水晶体と隅角の状態を詳細に把握するのに有用である3)。水晶体膨隆緑内障では虹彩に対する水晶体の質量効果を確認でき、球状水晶体では水晶体の形状異常を評価できる。水晶体の後方脱臼ではBモード超音波検査で落下した水晶体を確認する。
| 鑑別疾患 | 鑑別点 |
|---|---|
| 原発閉塞隅角 | 対側眼も浅前房 |
| 急性ぶどう膜炎 | KPの性状が異なる |
| 血管新生緑内障 | 虹彩・隅角の新生血管 |
水晶体膨隆緑内障と原発閉塞隅角緑内障の鑑別では、膨隆白内障の存在、対側眼の前房深度(水晶体膨隆では正常、原発閉塞隅角では浅い)、前房内のcell・flareの有無が重要な鑑別点となる。
閉塞隅角型の治療
初期治療:調節麻痺薬(アトロピン)を点眼し水晶体を後方移動させ瞳孔ブロックを解除する。β遮断薬・炭酸脱水酵素阻害薬・高浸透圧薬で眼圧を下降させる
縮瞳薬は禁忌:毛様筋を収縮させZinn小帯を弛緩させ、水晶体の前方移動を助長するため使用してはならない3)
レーザー虹彩切開術:薬物療法で眼圧コントロール不良の場合に施行する。対側眼にも閉塞隅角の素因がある場合は予防的に施行する3)
根治術:水晶体摘出術が根治的治療である。膨隆白内障では超音波水晶体乳化吸引術+眼内レンズ挿入を施行する。球状水晶体では嚢内摘出術が必要となる
開放隅角型の治療
薬物療法:ステロイド点眼および調節麻痺薬で消炎し、房水産生抑制薬で眼圧を下降させる1)
水晶体溶解緑内障:水晶体の除去(白内障手術)が必須である
水晶体皮質緑内障:消炎・眼圧下降薬が奏効しない場合は前房洗浄を行い、残存水晶体皮質を完全に除去する
水晶体抗原性緑内障:消炎・眼圧下降薬が奏効しない場合は残存水晶体物質の外科的除去を行う。必要に応じ硝子体手術を併施する1)
閉塞隅角型の水晶体起因緑内障では、縮瞳薬が毛様筋を収縮させることでZinn小帯が弛緩し、水晶体がさらに前方に移動して瞳孔ブロックが悪化します。逆に、調節麻痺薬(アトロピンなど)で毛様筋を弛緩させるとZinn小帯が緊張し、水晶体が後方に移動して瞳孔ブロックの解除に寄与します。
水晶体起因閉塞隅角緑内障では、水晶体の位置や容積の変化が閉塞隅角をきたす2)3)。
水晶体膨化による機序:白内障の進行により水晶体皮質が液状化すると水晶体が膨化する。前後径の増大により虹彩を機械的に前方移動させ、相対的瞳孔ブロックの機序も関与して閉塞隅角緑内障をきたす2)。加齢性のものは徐々に隅角が閉塞するが、若年例や外傷例では急激に進行する。
水晶体偏位による機序:偏位水晶体や脱出硝子体による瞳孔ブロックで閉塞隅角緑内障をきたす。水晶体の後方脱臼(硝子体内への落下)では、硝子体による瞳孔ブロックのため急激な眼圧上昇をみることがある。水晶体・虹彩隔膜の前方移動が隅角閉鎖を引き起こし眼圧上昇につながる3)。
水晶体起因開放隅角緑内障では、線維柱帯の流出路が水晶体粒子および/または炎症細胞により閉塞される1)。
水晶体溶解緑内障:成熟・過熟白内障から水晶体物質が嚢を介して漏出する1)。水晶体皮質を貪食したマクロファージが線維柱帯を閉塞する主要な機序であるが、高分子可溶性蛋白自体でも閉塞を起こしうる。水晶体融解緑内障では水晶体を貪食したマクロファージが前房内に存在し線維柱帯を塞ぐ。
水晶体抗原性緑内障:手術・外傷による水晶体嚢の破損後、水晶体蛋白に対するIII型アレルギー(Arthus型免疫複合体反応)により肉芽腫性炎症が生じる1)。病理学的には、残存水晶体皮質にマクロファージと好中球が集積し、炎症が持続すると毛様体炎膜を形成する。
家族性水晶体異位において眼内レンズの脱臼は繰り返し生じうる合併症である。Wilczyńskiらは、36歳の家族性水晶体異位患者における再発性眼内レンズ脱臼に対し、縫合不要のCarlevaleレンズによる強膜固定を報告した4)。若年患者ではZinn小帯の脆弱性が長期にわたり問題となるため、縫合糸を使用しない固定法は術後合併症の軽減が期待される4)。
Kalraらは、球状水晶体と水晶体異位を伴う13歳の小児に対し、ポータブルフェムト秒レーザーによる白内障手術を全身麻酔下に施行した5)。フェムト秒レーザーは脆弱なZinn小帯に過度の牽引を加えることなく精密な前嚢切開を作成でき、嚢保存率が高い5)。水晶体異位を伴う小児の白内障手術において有用な技術となりうる。
Gustafsonらは、ADAMTSL4遺伝子の劣性変異が頭蓋縫合早期癒合症と水晶体異位を引き起こすことを報告した6)。ADAMTSL4はフィブリリン1微小繊維の生合成を促進する蛋白であり、その機能喪失はZinn小帯の崩壊(水晶体異位)とTGFβシグナル経路の異常(頭蓋縫合早期癒合症)を同時に引き起こすと提唱されている6)。水晶体異位の分子メカニズムの解明は、将来的な遺伝子治療の開発に寄与する可能性がある。
適切な時期に水晶体を除去すれば、多くの症例で良好な眼圧コントロールが得られます。しかし、長期間の高眼圧や炎症により緑内障性視神経症が進行した場合、視機能の回復は困難です。水晶体溶解緑内障や水晶体膨隆緑内障は比較的予後がよいとされますが、水晶体異位を伴う遺伝性疾患では繰り返す手術が必要となることがあります。
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 6th Edition. PubliComm; 2025.
日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126:85-177.
European Glaucoma Society. Terminology and Guidelines for Glaucoma, 5th Edition. PubliComm; 2021.
Wilczyński TK, Niewiem A, Leszczyński R, Michalska-Malecka K. Recurrent Intraocular Lens Dislocation in a Patient with Familial Ectopia Lentis. Int J Environ Res Public Health. 2021;18(9):4545.
Kalra N, Agarwal R, Agarwal T, Sinha R. Portable femtosecond laser assisted cataract surgery in a child with bilateral ectopia lentis with microspherophakia. Am J Ophthalmol Case Rep. 2022;26:101442.
Gustafson JA, Bjork M, van Ravenswaaij-Arts CMA, Cunningham ML. Mechanism of Disease: Recessive ADAMTSL4 Mutations and Craniosynostosis with Ectopia Lentis. Case Rep Genet. 2022;2022:3239260.