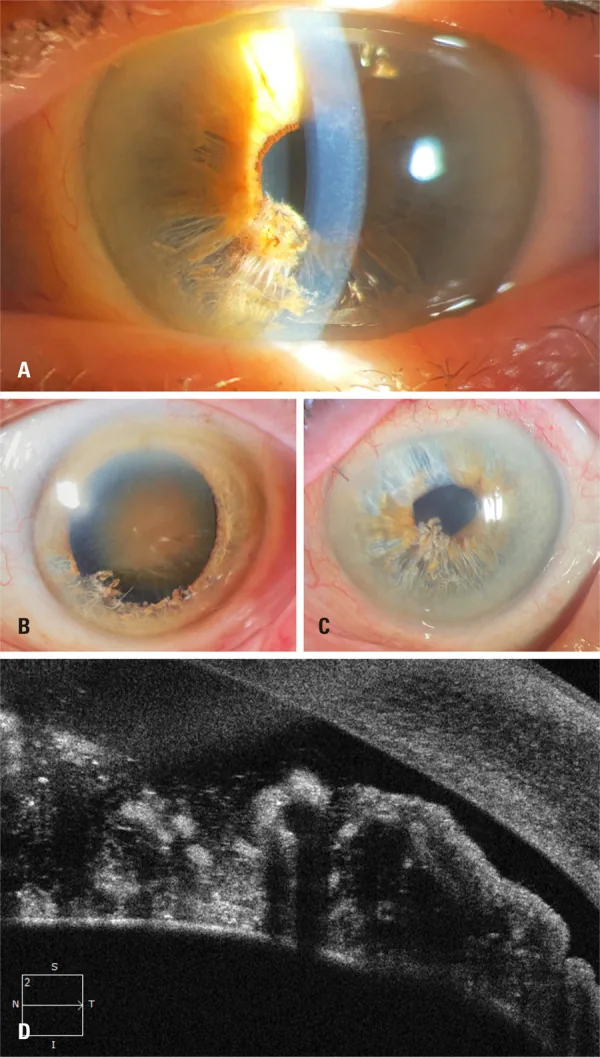
虹彩分離症(iridoschisis)は、虹彩実質が前葉と後葉に分離する稀な変性疾患である。前葉の実質線維が崩壊して細い線維状となり、その自由端が前房内を浮遊する。
1922年にSchmittが最初の症例を報告した2) 。1945年にLoewensteinとFosterが「iridoschisis」と命名し、両眼性虹彩分離症の組織学的研究で前葉実質と後葉実質の間の深い裂け目を明らかにした2) 。
文献上100例以上が報告されている。50〜70代に好発し、両眼性が多い1) 4) 。虹彩の下方に好発する6) 。系統的レビューでは平均年齢66.95±17.39歳で、女性にやや多い4) 。
虹彩分離症そのものによる自覚症状は乏しいことが多い。緑内障を合併した場合は断続的な頭痛・眼痛を訴えることがある。角膜浮腫 を合併すれば霧視 や視力 低下を生じる。
細隙灯顕微鏡で「shredded wheat(ほぐれた小麦)」様の外観を呈する1) 6) 。前葉虹彩実質の白色萎縮線維が前房水中を海草のように浮遊する2) 。
前眼部OCT (AS-OCT)では以下の所見が確認される1) 5) 6) :
所見 内容 前境界層の断裂 虹彩前面構造の破壊 実質の分離 moth-eaten(虫食い)様 浮遊組織の陰影 前房内の遊離線維
後部色素上皮層は通常無傷である6) 。
Q 虹彩分離症にはどのような症状がありますか?
A 虹彩分離症そのものによる痛みや視力低下はほとんどありません。しかし、約3分の2の症例で緑内障を合併するため、頭痛・眼痛・視力低下などの症状が現れることがあります。また、浮遊する虹彩線維が角膜内皮を傷つけると角膜浮腫による霧視を生じることがあります。定期的な眼科検診が重要です。
虹彩分離症の病因を単一理論で説明することはできていない2) 。
加齢性変化 :加齢に伴う虹彩血管の硬化が散瞳 ・縮瞳時の剪断作用を誘発し、実質の分離を生じるとする説が有力である。50〜70代の好発年齢がこれを支持する。
外傷・機械的刺激 :48歳男性が頸部マッサージ器を眼球に使用し続けた結果、両眼に虹彩分離症と水晶体 部分脱臼を生じた症例が報告されている2) 。反復的な機械的摩擦が虹彩実質の分離を引き起こしうる。
アトピー性皮膚炎 :慢性的な眼擦過による機械的外傷が虹彩分離症の原因となる可能性が指摘されている3) 。アトピー性皮膚炎患者3例で虹彩分離症と難治性水疱性角膜症 の合併が初めて報告された3) 。
プラトー虹彩形態 :虹彩分離症とプラトー虹彩の合併報告があり、加齢ではなく先天的解剖学的異常に関連した病因を示唆する。
その他 :梅毒性角膜実質炎 、縮瞳薬の長期使用、遺伝的素因(常染色体優性遺伝 の家系報告あり)も報告されている。
Iridoschisis の細隙灯写真と UBM 所見 Dillan Cunha Amaral; Márcio Penha Morterá Rodrigues; Guilherme Nunes Marques; et al. Iridoschisis associated with cataract: a systematic review of case reports. Einstein (Sao Paulo). 2025;24:eRW1685. Figure 2. PMCID: PMC12711228. License: CC BY.
細隙灯では虹彩前葉がほぐれて垂れ下がる様子が見え、
UBM では虹彩の層構造変化を確認できる。前葉の線維が
房水 中へ遊離し、虹彩が二層化した所見を示している。
下方虹彩に「shredded wheat」様の萎縮線維と前房内浮遊線維を確認する1) 6) 。診断の第一歩となる。
虹彩実質の2層分離、浮遊線維、後部色素上皮の状態を詳細に描出する1) 5) 6) 。角膜浮腫で隅角 鏡が困難な症例でも隅角評価が可能である5) 。
ITC(iridotrabecular contact)indexは、周辺虹彩と線維柱帯 の接触範囲を定量的に評価する指標である。76歳女性の両眼虹彩分離症例では、白内障手術後にITC indexが23.6%から4.7%に改善し、DSAEK 後には0%となった。5)
虹彩実質の分離、毛様体 の前方偏位、懸垂靱帯の解離を評価できる2) 。プラトー虹彩合併の有無の鑑別に有用である。
虹彩分離症 vs ICE症候群 vs Axenfeld-Rieger症候群
発症年齢 :虹彩分離症は50〜70代、ICE症候群 は30〜40代、Axenfeld-Rieger症候群は出生時
側性 :虹彩分離症は両眼性が多い、ICE症候群は片眼性、Axenfeld-Rieger症候群は両眼性
虹彩変化 :虹彩分離症は下方の実質分離、ICE症候群は萎縮・孔形成・瞳孔 偏位、Axenfeld-Rieger症候群は萎縮・後部胎生環
角膜
Q 虹彩分離症はどのように診断しますか?
A 細隙灯顕微鏡検査で虹彩下方の萎縮線維と前房内の浮遊線維を確認することで臨床的に診断します。前眼部OCTで虹彩実質の二層分離を詳細に描出でき、確認に有用です。ICE症候群やAxenfeld-Rieger症候群との鑑別が重要で、発症年齢・側性・虹彩変化のパターンで区別します。
約3分の2の症例で緑内障を合併するため、全例にベースラインの緑内障精査(視野検査 ・OCT ・隅角鏡・眼圧測定 )が推奨される。眼圧 上昇を伴う多くの症例は薬物療法に反応する。隅角閉塞を伴う場合はレーザー虹彩切開術(LPI)を施行する。
虹彩分離症合併眼の白内障手術は以下の点で難易度が高い4) :
瞳孔散大不良 :虹彩萎縮・瞳孔括約筋損傷により散瞳が不十分になりやすい。瞳孔デバイス(iris retractor等)の使用が推奨される2) 4) 。
浮遊線維の吸引リスク :超音波乳化吸引 プローブが浮遊線維を吸引する危険がある。粘弾性物質 (OVD)でバリアを形成する手法や、硝子体 カッターで線維を事前切除する手法が報告されている4) 。
系統的レビュー(21例35眼)では、水晶体乳化吸引術が最も多く施行された手術で、術後に視力は有意に改善した。合併症として前房内炎症、角膜浮腫、デスメ膜 皺壁が報告された。4)
白内障手術は隅角閉塞を有意に改善する。76歳女性の症例では、白内障手術によりITC indexが23.6%から4.7%に減少した5) 。角膜内皮障害の進行予防として早期の白内障手術を考慮すべきとされる5) 。
角膜内皮代償不全を合併した場合、DSAEK(デスメ膜剥離 自動角膜内皮移植 術)やDMEK が施行される5) 。DSAEK施行後にはITC indexが0%まで改善したとの報告がある5) 。
虹彩実質の生理的萎縮に続く変性・断裂が基本病態である2) 。電子顕微鏡では罹患部のコラーゲン線維の著明な減少と実質の菲薄化が確認されるが、血管や神経は正常な外観を保つ2) 。
虹彩蛍光造影で分離部位の血管灌流は正常に保たれており、虚血単独が病因となる可能性は低い。この点が本態性虹彩萎縮症(ICE症候群の一型)との重要な鑑別点となる。
浮遊する前葉実質線維が前方にたわみ、線維柱帯と接触して房水流出を阻害する説が有力である1) 。後部色素上皮が水晶体前嚢に垂れ下がり瞳孔ブロック を誘発する機序も提唱されている。
浮遊する虹彩線維が角膜内皮と直接接触し、機械的刺激により局所的な角膜浮腫・内皮細胞減少を引き起こす2) 3) 。進行すると角膜内皮代償不全(水疱性角膜症)に至る。
アトピー性皮膚炎患者3例では、房水中の総蛋白がそれぞれ0.80・0.95・1.40 mg/mL(正常値0.25〜0.40 mg/mL)と著増しており、虹彩分離部位からの蛋白漏出が角膜移植片の早期不全に関与することが示唆された。3)
アトピー性皮膚炎患者における虹彩分離症と難治性水疱性角膜症の合併が初めて報告された3) 。慢性的な眼擦過が虹彩への反復的機械的外傷をもたらし、虹彩分離症の発症に寄与する可能性がある。角膜移植予後が極めて不良であり、新たな治療戦略の開発が求められている。
前眼部OCTによるITC indexは虹彩と線維柱帯の接触範囲を定量化する新しい指標である5) 。白内障手術やDSAEK前後の変化を客観的に追跡でき、角膜浮腫で隅角鏡が困難な症例でも評価可能である5) 。今後、手術時期の判断指標としての有用性が期待される。
系統的レビューにより白内障手術時のリスクと対策が整理された4) 。マイクロカッタリーによる浮遊線維処理、OVDバリア法、瞳孔デバイスの使用など、症例に応じた手技の選択が重要である。
Bari A, Thulkar T, Tripathi M, et al. Iridoschisis: a rare ocular morbidity. BMJ Case Rep. 2023;16:e255297.
Niu TT, Xin WJ. A case of iridoschisis with partial lens dislocation in both eyes. BMC Ophthalmol. 2024;24:66.
Kusano Y, Yamaguchi T, Shimazaki J, et al. Iridoschisis in patients with atopic dermatitis leads to intractable bullous keratopathy. BMC Ophthalmol. 2025;25:401.
Amaral DC, Rodrigues MP, Marques GN, et al. Iridoschisis associated with cataract: a systematic review of case reports. einstein (São Paulo). 2026;24:eRW1685.
Omoto T, Agata C, Akiyama R, et al. Iridotrabecular and Iridocorneal Contact Changes after Cataract Surgery and Endothelial Keratoplasty in Bilateral Iridoschisis. Case Rep Ophthalmol. 2021;12:198-203.
Agarwal R, Tripathy K, Jain M. Anterior segment optical coherence tomography of iridoschisis. BMJ Case Rep. 2021;14:e246020.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください