経強膜法(CW / MP)
アプローチ:非侵襲的(強膜外からの照射)2)
麻酔:全身麻酔+球後麻酔
特徴(CW):最も研究されている手法。pop音を指標に出力調整。再治療率が高い
特徴(MP):パルス照射で組織障害を軽減。合併症率が低い。名称変更(MP-TLT)が提案
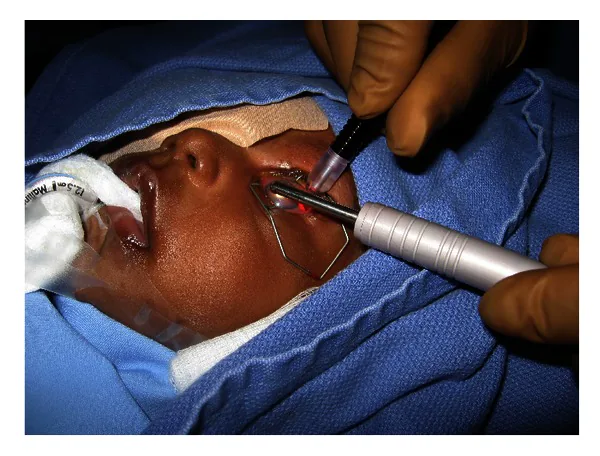
透照法:牛眼では毛様体位置確認に有用

小児緑内障は成人とは異なり、主に外科的疾患として管理される1)2)。原発先天緑内障に対する第一選択は隅角切開術や線維柱帯切開術などの隅角手術であり、これが不成功の場合に濾過手術や緑内障ドレナージデバイス(GDD)が検討される1)2)。
毛様体光凝固術(cyclophotocoagulation: CPC)は、毛様体上皮をレーザーで破壊し房水産生を抑制して眼圧下降を図る術式である2)。小児緑内障においてはすべての薬物療法および手術治療に抵抗性の難治性例、視力予後不良眼の疼痛緩和、眼圧コントロール不能例に対する補助的治療として位置づけられてきた1)2)。
CPCには連続発振による経強膜毛様体光凝固術(CW-TSCPC)とマイクロパルス波を用いる経強膜毛様体光凝固術(MP-TSCPC)、および内視鏡下毛様体光凝固術(ECP)がある1)2)。MP-TSCPCは凝固壊死を軽減し合併症リスクが低いことから、疾患経過のより早い段階での使用の可能性が議論されている。ただし、マイクロパルス波の役割はまだ十分に検討されていない2)。
毛様体光凝固術は、隅角手術(隅角切開術・線維柱帯切開術)、濾過手術、緑内障ドレナージデバイスなどの治療がすべて無効または適応がない場合に検討されます。また、視力予後が限られた有痛性の高眼圧眼に対する疼痛緩和目的でも適応となります。近年のマイクロパルス方式は合併症が少ないため、より早期の段階での使用も議論されていますが、まだ十分なエビデンスはありません。
毛様体光凝固術の適応は以下のとおりである1)2)。
毛様体破壊術は改訂手術を延期するための中間的手段としても使用できる1)。ECPは偽水晶体眼・無水晶体眼に適応され、白内障手術との同時施行も可能である。有水晶体眼ではECPの前方アプローチは水晶体損傷リスクが高く適応とならない。
CPCは破壊程度が弱ければ眼圧下降が得られず、過度に及ぶと眼球癆に至る可能性がある定量性の低い術式であり、安全域が非常に狭い。正常に機能している毛様体を破壊して房水の産生・流出のバランスをとる術式であるため、安易に選択されるべきではなく、他の治療法が行えない症例に対する最終手段として位置づけるべきである2)。チューブシャント手術が保険適用となった現在、その適応はさらに限定される傾向にある。
小児では全身麻酔に加え球後麻酔または球周囲麻酔を行う2)。牛眼など解剖学的異常がある眼では、透照法により毛様体の位置を確認してからレーザー照射を行うことが推奨される。
810nmダイオードレーザーとGプローブを使用する2)。初期出力1000〜2000mW、照射時間2秒に設定し、pop音が聴取される直前のレベルまで出力を調整する。小児では成人より低い出力で効果が得られることが多い。1象限あたり4〜8スポット、2〜4象限に照射し、3時・9時方向は避ける。
出力2000mWから開始し、duty cycle 31.3%(ON 0.5ms / OFF 1.1ms)で照射する2)。MP3ハンドピースを輪部に沿って一定圧力でスイーピング照射し、半周あたり90〜180秒の治療時間とする。パルス照射により組織温度上昇が抑制され凝固壊死が軽減される。この処置は毛様体を「破壊」するものではないため、マイクロパルス経強膜レーザー治療(MP-TLT)への名称変更が提案されている。
810nmダイオードレーザー・ビデオカメラ・照明を一体化した内視鏡プローブを使用する1)。偽水晶体眼・無水晶体眼では角膜輪部切開から前方アプローチし、粘弾性物質で毛様体溝を確保する。出力200〜300mW、0.5〜2秒の連続パルスで照射し、毛様体突起の白化・収縮を治療エンドポイントとする。
経強膜法(CW / MP)
アプローチ:非侵襲的(強膜外からの照射)2)
麻酔:全身麻酔+球後麻酔
特徴(CW):最も研究されている手法。pop音を指標に出力調整。再治療率が高い
特徴(MP):パルス照射で組織障害を軽減。合併症率が低い。名称変更(MP-TLT)が提案
透照法:牛眼では毛様体位置確認に有用
内視鏡法(ECP)
アプローチ:侵襲的(眼内からの直視下照射)1)
適応:偽水晶体眼・無水晶体眼。有水晶体眼は水晶体損傷リスクのため非適応
凝固指標:毛様体突起の白化・収縮
利点:直視下で照射量を精密に調整可能。経強膜法より合併症が少ない傾向
注意:切開を要するため感染リスクあり
| 術式 | 出力 | 照射設定 |
|---|---|---|
| CW-TSCPC | 1000〜2000mW | 2秒/shot |
| MP-TSCPC | 2000mW | 90〜180秒/半周 |
| ECP | 200〜300mW | 0.5〜2秒/pulse |
小児緑内障では牛眼による角膜径の拡大や輪部構造の歪みが多く、毛様体の位置が通常と異なることがある1)。透照法はGプローブに内蔵されたライト(G-probe Illuminate)や低コストの懐中電灯を角膜に当てて毛様体の輪郭を可視化する方法である。
透照法を併用したTSCPC(TSCPC-TI)と非併用群の比較研究では、TSCPC-TI群は有意に低いレーザーエネルギー(24.7 vs 47.2 J、P<0.0001)で同等の眼圧下降効果を達成し、経口アセタゾラミドへの依存度も有意に減少した(5.7% vs 61.9%、P<0.001)。いずれの群でも低眼圧や脈絡膜剥離の有害事象は報告されなかった。
CW-TSCPCは連続的にレーザーを照射して毛様体を凝固壊死させる方法で、効果は比較的確実ですが合併症(低眼圧、眼球癆)のリスクが高くなります。MP-TSCPCはON/OFFを繰り返すパルス照射で、OFF期間に組織が冷却されるため損傷が軽減されます。小児におけるMP-TSCPCの成功率は22〜71%でCW-TSCPC(18〜51%)と同等ですが、合併症が一貫して少ないことが報告されています。
| 術式 | 成功率 | 再治療率 |
|---|---|---|
| CW-TSCPC | 18〜51% | 33〜70% |
| MP-TSCPC | 22〜71% | 0〜67% |
| ECP | 43〜64% | 38〜57% |
CW-TSCPCは最も歴史が長く研究数も多いが、成功率のばらつきが大きい。小児では再治療の必要性が高く、33〜70%で追加セッションを要する。術後3か月以内の短期的な眼圧スパイクは有水晶体眼や若年患者で多く、21%以上に認められる。
MP-TSCPCは一部の研究でCW-TSCPCと同等の有効性が示されているが、定説にはなっていない。合併症の軽減は一貫して報告されている。12か月時点では両方式とも効果がベースラインに近いレベルに戻ったとの報告もある。
ECPは偽水晶体眼・無水晶体眼で43〜64%の成功率を示す。直視下治療のため合併症頻度は経強膜法より少ない傾向がある。ただし一次治療としてはCW-TSCPCより治療失敗率が高い報告もある。
毛様体光凝固術に伴う合併症は以下のとおりである2)。
CW-TSCPCでは深刻な合併症の発生率が2〜39%と報告されており、複数回の手術後や若年患者で高くなる。MP-TSCPCは深刻な合併症の報告が一貫して少ない。
CPC後の微生物性角膜炎(MK)は1.8%に発生し、CPC後中央値4年で発症する。20眼中多くで発症時に疼痛がなく、CPC後の神経栄養性角膜症との関連が示唆されている。MK罹患眼の22%が内容除去術を要するか眼球癆に進行しており、長期的な角膜の注意深い経過観察が必要である。
ECP後の増殖性硝子体網膜症(PVR)の報告もあり、毛様体破壊と炎症反応の関連が示唆されている。
疼痛、前房内炎症、一過性眼圧上昇が一般的な合併症です。最も重大なのは過凝固による低眼圧と眼球癆であり、CW-TSCPCでは深刻な合併症の発生率が2〜39%と報告されています。MP-TSCPCは合併症が一貫して少ないとされます。長期的な合併症として、CPC後の神経栄養性角膜症に関連した微生物性角膜炎(発生率1.8%)が報告されており、発症時に疼痛がないことが多いため定期的な角膜検査が重要です。
MP-TSCPCの改善された安全性プロファイルにより、疾患経過のより早い段階で一次的な緑内障外科治療として使用できる可能性がある。ただしこのアプローチを検証するランダム化比較試験はまだ実施されていない。子供にとって最適かつ安全なレーザーパラメータを決定するための比較プロトコル研究が求められている。
低コストの懐中電灯を用いた経角膜透照法は、必要レーザーエネルギーの有意な低減と経口薬依存度の減少を達成しつつ、有害事象の増加を伴わないことが示されている。特に資源が限られた環境での小児緑内障管理に有用な手法と考えられる。
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- 日本緑内障学会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.