外傷の特徴
外傷の種類:鈍的(非穿通性)外傷。レクリエーション活動・暴行が多い受傷機転
前房出血の合併:前房出血を伴う外傷では隅角後退発生率が60〜100%と高率
受傷機転:スポーツ(ボールなど)・格闘技・眼周囲打撲など

隅角後退緑内障(Angle Recession Glaucoma; ARG)は、眼外傷に関連する二次開放隅角緑内障の一種である。鈍的(非穿通性)眼外傷後に前房隅角の後退が生じ、線維柱帯の機能障害を通じて眼圧が上昇する。
隅角後退の概念は1892年にCollinsが初報告し、1949年にD’Ombrainが外傷と片眼性緑内障の関連を指摘した。1962年にはWolfとZimmerが6症例で外傷・隅角後退・緑内障発症の相関を初めて系統的に示した。
線維柱帯に房水流出抵抗の主座がある続発開放隅角緑内障の一病型として分類される3)。鈍的外傷が線維柱帯の損傷・瘢痕化・炎症・赤血球閉塞・隅角後退を招き、房水流出低下と眼圧上昇をきたす2)。外傷後かなり長期間を経てから眼圧上昇が顕在化することもある2)。
受傷後数日〜数年後に発症することが多いが、最長50年後の報告もある。鈍的外傷6か月後のARG発症率は約3.4%で、隅角後退眼の約6%が長期的に緑内障へ移行する。受傷後も定期的な眼圧フォローアップを続けることが重要である。
ARGは他の開放隅角緑内障と同様、通常は痛みを伴わない進行性の視野障害・視力低下を呈する。
隅角後退の確認に隅角鏡検査が不可欠である3)。主要所見は毛様体帯の拡大で、虹彩根部〜強膜岬の距離増大と毛様体部の濃い灰色への変化を特徴とする3)。正常眼でも毛様体帯が広いことがあるため、対側健眼との比較が重要である。
隅角後退以外にも、鈍的眼外傷に特徴的な所見を伴うことがある。
| 所見 | 部位 | 意義 |
|---|---|---|
| 虹彩括約筋断裂 | 虹彩 | 外傷の直接徴候 |
| フォシウス環 | 水晶体前面 | 虹彩色素の転写 |
| 虹彩離断 | 虹彩根部 | 重度外傷の指標 |
| 前房出血 | 前房 | 隅角後退と高率に合併 |
Nittaら(2023)が報告したARG症例では、88歳女性が受傷1年6か月後に2時〜7時方向の隅角後退とIOP 40 mmHgを呈した。偽落屑症候群の合併により散瞳不良(最大瞳孔径3.5 mm)と軽度IOL動揺を認めた1)。
隅角鏡検査で毛様体帯の拡大を確認する。対側健眼との比較が重要で、UBMや前眼部OCTも補助的に使用される。なお前房出血が残存する間は再出血リスクがあるため、隅角鏡検査は出血消退後に行う。
ARGの根本原因は鈍的(非穿通性)眼外傷である。スポーツや格闘技、暴行などによる外傷が多い。
外傷の特徴
外傷の種類:鈍的(非穿通性)外傷。レクリエーション活動・暴行が多い受傷機転
前房出血の合併:前房出血を伴う外傷では隅角後退発生率が60〜100%と高率
受傷機転:スポーツ(ボールなど)・格闘技・眼周囲打撲など
緑内障化の危険因子
後退範囲:180度以上でリスク増大(著者によっては240度以上)
眼所見:色素沈着増加・ベースライン眼圧上昇・水晶体偏位が有意なリスク因子
対側眼:ARG患者の50%が対側眼にも開放隅角緑内障を発症する報告があり、素因の関与が示唆される
隅角後退があっても必ず緑内障になるわけではない。隅角後退症例のうち緑内障へ移行するのは約6%とされる。ただし180度以上の広範な後退、色素沈着増加、ベースライン眼圧の高さなどがリスクを高める。ARG患者の50%が対側眼にも開放隅角緑内障を発症するという報告があり、もともと緑内障になりやすい素因を持つ眼で外傷がプロセスを加速させるという仮説が提唱されている。
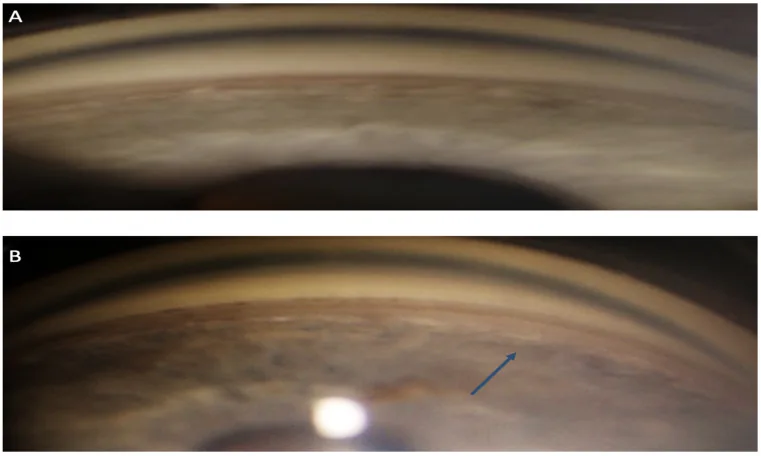
ARG診断のゴールドスタンダードである。毛様体帯の拡大を確認する3)。
前房出血が残存する間は再出血リスクがあるため、隅角鏡検査は出血消退後に行う。
各検査法の特徴を以下に示す。
| 検査法 | 特徴 | 制限事項 |
|---|---|---|
| 隅角鏡検査 | 標準検査 | 前房出血中は施行不可 |
| UBM | 毛様体まで観察可 | 接触式 |
| 前眼部OCT | 非接触・高解像度 | 毛様体は観察不可 |
以下の疾患との鑑別が重要である。
ARGは一般的な緑内障よりも薬物・手術によるコントロールが困難な傾向がある。
薬物療法
房水産生抑制薬:β遮断薬・炭酸脱水酵素阻害薬(CAI)・α2作動薬が有効
PG関連薬:急性期後に使用可。ぶどう膜強膜流出路を増加させ機能不全の線維柱帯をバイパスする利点がある
禁忌:ピロカルピン(縮瞳薬)は隅角後退を悪化させるため使用禁忌
レーザー治療
アルゴンレーザー線維柱帯形成術(ALT):長期的な眼圧下降に失敗する報告がある
選択的レーザー線維柱帯形成術(SLT):IRISレジストリ560人の分析で18か月時点の失敗率が48%。全体(41%)より高率
手術療法
線維柱帯切除術(MMC併用):眼圧下降に成功例あり。ただし濾過胞不全リスクが高い
緑内障ドレナージデバイス:ある程度の効果があるが、他の緑内障より成功率が低い傾向
毛様体破壊術:視力予後が限られた末期例への代替手段
線維柱帯切除術はマイトマイシンC(マイトマイシンC)併用下で施行されるが、ARG患者は術後の濾過胞不全リスクが高いことに注意する。緑内障ドレナージデバイスとしてAhmed緑内障バルブ(AGV)などが選択肢となる。
Nittaら(2023)は、AGVのチューブを毛様体溝(ciliary sulcus)へ正確に挿入する4-0ナイロンガイド法を報告した1)。偽落屑症候群合併の88歳女性ARG症例に本法を施行し、術前IOP 40 mmHg→術後1か月IOP 10 mmHg(点眼なし)を達成した。角膜内皮細胞密度の減少は認めなかった1)。
EGSガイドラインは、外傷性緑内障に対して抗炎症薬・局所および全身の眼圧下降薬・永続的前眼部障害がある場合の長期眼圧モニタリングとフォローアップ・緑内障手術を推奨している2)。
アルゴンレーザー線維柱帯形成術は長期的な眼圧下降に失敗するとされ、選択的レーザー線維柱帯形成術も18か月時点の失敗率が約48%と一般的な緑内障(約41%)より高い。レーザー治療の効果は限定的であり、薬物療法で十分なコントロールが得られない場合は、線維柱帯切除術や緑内障ドレナージデバイスの手術療法が検討される。
鈍的外力が眼球に加わると、房水が側方・後方へ押しやられ、虹彩・隅角部に強い圧力がかかる。この圧力が虹彩根部に牽引力を生じ、毛様体の縦走筋(Brücke筋)と輪状筋(Müller筋)の間で断裂が起きる。すなわち隅角後退とは、毛様体輪状筋(Müller筋)と縦走筋(Brücke筋)の間で断裂が生じ、毛様体が虹彩とともに後方へ移動した状態である(隅角解離ともいう)。
外力が十分に大きい場合は毛様体動脈が破綻し前房出血を生じる。外傷性前房出血で隅角後退発生率が高い理由もここにある。
EGSは、鈍的外傷による二次開放隅角緑内障として、線維柱帯の損傷・瘢痕化・炎症・赤血球やデブリの閉塞・隅角後退・水晶体誘発性緑内障を挙げている2)。外傷後きわめて長い期間を経て眼圧上昇が生じうる点を強調している2)。
AGVのチューブを毛様体溝へ挿入する手技は、前房挿入と比較して角膜内皮細胞の減少が少ないという利点がある1)。しかし従来の単純挿入法では、Asaokaらによれば46%が1回の試みで成功せず、4.4%は毛様体溝挿入自体が不可能であったとされる1)。
Nittaら(2023)は、23Gニードルで作成した確実なガイドチャンネルを利用する4-0ナイロンガイド法を報告した1)。本法は21G/23Gニードルガイド法と比較して水平挿入により虹彩干渉のリスクが低く、硝子体腔への迷入リスクを排除できる利点を持つ。散瞳不良眼や眼内レンズ動揺眼でも正確な毛様体溝挿入が可能であることが示された1)。