手術関連因子
複数回の眼科手術歴:手術回数が多いほどリスクが上昇する。
マイトマイシンC・β線照射:翼状片術後SINSの82%がこれらの使用に関連していた。局所的虚血を惹起する。
過度の強膜焼灼:手術時の過剰な止血操作が強膜の脆弱化を招く。
bare sclera法:結膜弁を用いない翼状片手術で発症リスクが高い3)。

術後壊死性強膜炎(surgically induced necrotizing scleritis: SINS)は、眼科手術後に手術創に隣接した強膜組織に炎症と壊死が生じるまれな合併症である。複数回の眼科手術後に発生することが最も多い。本疾患を指す別称として術後強膜壊死(surgically-induced scleral necrosis)、術後強膜融解(postoperative scleral melting)などがある。
発症率は1万例に1例未満と推定され、10万例に1例未満とする報告もある2)。女性が約70%を占め、平均年齢は68.2歳である3)。手術からSINS発症までの平均期間は9ヶ月であるが、術後数日から最長51年と報告されている。
SINSの関連が報告されている眼科手術のうち、翼状片手術が最も多く全体の63.4%を占める。次いで白内障手術が17.5%、強膜バックリング術が11.3%である3)。そのほか斜視手術、線維柱帯切除術、硝子体切除術後にも報告がある。マイトマイシンCを使用する手術でもリスクが高まる。
発症率は1万例に1例未満であり、10万例に1例未満とする推定もある2)。ただしSINSは初期症状が軽微であるため見逃されている可能性があり、実際の発症率はさらに高い可能性がある。翼状片手術後の強膜壊死がSINSとして正しく診断されていない場合もあると指摘されている4)。
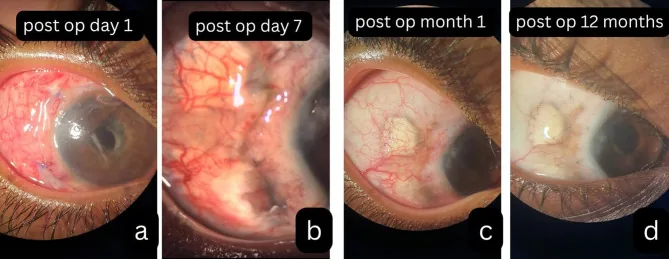
Nakagawaらは強膜バックリング術後にStenotrophomonas maltophilia感染を合併したSINSの1例を報告した。バックル除去後に強膜菲薄化と眼内炎症が進行し、矯正視力が20/25から20/1000に低下したが、経口ステロイド開始後に20/32まで回復した1)。
SINSの正確な病態生理は不明である。手術により変性または露出した強膜組織抗原に対する遅延型過敏反応(IV型アレルギー反応)が主な機序と考えられている。病理学的研究では結膜生検においてIgMおよびIgGの沈着、HLA-DR発現の増加、ヘルパーT細胞の関与が示されている。
SINSと全身性自己免疫疾患の間には強い関連性がある。SINS発症後の精査で潜在的な全身性疾患が発見される例が多い。白内障手術後のSINSの約半数に全身性疾患の既往があり、うち関節リウマチが最多であった3)。
手術関連因子
複数回の眼科手術歴:手術回数が多いほどリスクが上昇する。
マイトマイシンC・β線照射:翼状片術後SINSの82%がこれらの使用に関連していた。局所的虚血を惹起する。
過度の強膜焼灼:手術時の過剰な止血操作が強膜の脆弱化を招く。
bare sclera法:結膜弁を用いない翼状片手術で発症リスクが高い3)。
全身因子
結合組織疾患:関節リウマチ、全身性エリテマトーデスなどが深層上強膜静脈叢のコラゲナーゼ関連血管炎を惹起する。
自己免疫疾患:多発血管炎性肉芽腫症(GPA)、ANCA関連血管炎など。
糖尿病:虚血性・炎症性環境を助長する2)。糖尿病合併例では結核などの日和見感染との合併にも注意が必要である3)。
女性:約70%が女性である3)。
マイトマイシンC(MMC)は代謝拮抗薬として線維芽細胞の増殖を抑制し、強膜の創傷治癒を遅延させる。翼状片手術やトラベクレクトミーでの補助的使用により局所的な虚血を惹起し、強膜の脆弱化を招く。翼状片術後SINSの82%がマイトマイシンCまたはβ線照射の使用に関連していたと報告されている。ただし通常の強膜はほとんど血管がないため、虚血のみでは全過程を説明できず、免疫学的機序の関与も想定される。
臨床診断
病歴と診察:SINSは眼科手術の既往と手術創に隣接する壊死性強膜炎の存在に基づく臨床診断である。
感染の除外:細菌培養、PCR検査、強膜生検により感染性の原因を除外する2)。結膜擦過物と前房水のPCR解析が推奨される。
全身検査
自己免疫スクリーニング:RF、ANA、ANCA(PR3-ANCA、MPO-ANCA)、CRP、HLA-B27を評価する2)。
感染症スクリーニング:ツベルクリン反応、IGRA(インターフェロンγ遊離試験)、胸部X線を行う3)。特に結核流行地域では結核の除外が重要である。
| 鑑別疾患 | SINSとの相違点 |
|---|---|
| 感染性強膜炎 | 緑膿菌が最多。培養陽性 |
| 自己免疫性壊死性強膜炎 | 両眼性が多い。手術歴不要 |
感染性強膜炎では緑膿菌が最も多く、感染性強膜炎症例の最大85%を占める。そのほか黄色ブドウ球菌、肺炎球菌が分離される。真菌性強膜炎は最も重篤であり、抗真菌薬の浸透が悪いため制御が困難である。
自己免疫性壊死性強膜炎はSINSと臨床像が類似するが、両眼性であることが多く、必ずしも眼科手術の既往を伴わない。複数回の眼科手術歴があり手術部位に強膜炎が発生している場合はSINSの診断が優先される。
SINSと感染が合併する場合もある。強膜バックリング術後のSINSでは97.2%に感染が関与していたとの報告がある3)。翼状片術後のSINSでも71.4%に感染が関連していた3)。
感染性強膜炎は培養やPCRで病原体が同定される。SINSは感染を除外した上で、手術歴と手術創に隣接する壊死性強膜炎の存在から診断する。ただし両者の合併例も多く、特に強膜バックリング術後(97.2%)や翼状片術後(71.4%)では感染とSINSの併存が報告されている3)。感染に対する抗菌薬治療で改善しない場合はSINSの合併を疑い、ステロイド療法を検討する1)。
SINSの治療を開始する前に感染性の原因を除外することが極めて重要である。
Nakagawaらの報告では、強膜バックリング術後のSINSに対してメチルプレドニゾロン30 mg/日の経口投与で眼内炎症が消退し、菲薄化した強膜が結膜組織で被覆された。矯正視力は20/1000から20/32に改善し、低用量(1 mg/日)で2年間安定した1)。
内科的治療にもかかわらず強膜融解が進行する場合、外科的介入が適応となる。
治療開始のタイミングが視力予後を大きく左右する。発症1ヶ月以内に高用量ステロイドを開始した患者はスネレン視力表で平均1〜3ラインの低下にとどまるのに対し、3ヶ月以降に治療を開始した患者は5ライン以上の永久的視力低下を示すことが報告されている。強膜ぶどう腫や強膜融解による構造的破壊を避けるため、感染を除外した後は速やかに全身ステロイド療法を開始することが重要である。
SINSの根本的な機序は、手術により露出した強膜コラーゲンなどの組織抗原に対するIV型過敏反応(遅延型過敏反応)と考えられている。手術による外傷が引き金となり、強膜血管壁への免疫複合体の沈着が生じる。病理学的にはIgMおよびIgGの沈着、HLA-DR発現の増加、Tヘルパー細胞の浸潤が確認されている。
SINSは既存の亜臨床的な自己免疫疾患を顕在化させると考えられている。手術からSINS発症までに数年以上の潜伏期がある症例では、全身で惹起された免疫反応が後に眼に波及した可能性が高い。白内障手術後のSINSでは約半数に全身性自己免疫疾患(特に関節リウマチ)が見出されている3)。
マイトマイシンCやβ線照射は局所的な血管障害と虚血を惹起する。しかし正常な強膜はもともと血管に乏しいため、虚血だけでは壊死の全過程を説明できない。手術操作と上皮破壊に伴う強膜コラーゲンの酵素分解が主要な機序として提唱されている。結合組織疾患患者では深層上強膜静脈叢の血管に作用するコラゲナーゼ関連血管炎が加わる。
感染はSINSの直接的原因とも、二次的合併とも解釈されうる。術後の血管障害・組織破壊・創傷治癒遅延が感染の素地を形成する3)。強膜バックリング術後では感染の合併率が97.2%と特に高い3)。一方、感染がSINSの免疫反応を増幅する可能性も示唆されている。
Matsuuraらは翼状片切除術(結膜自家移植+マイトマイシンC併用)後18ヶ月で発症したSINSの1例を報告した。本例ではびまん性前部強膜炎に加え後部強膜炎を合併しており、翼状片術後の後部強膜炎の初報告である。虹彩表面に多数の肉芽腫性沈着物を認めたが感染・悪性腫瘍は否定され、免疫学的機序による眼内炎症と結論された4)。