神経栄養性角膜炎(NK)は三叉神経 の角膜知覚 神経支配の障害により角膜 の恒常性が破綻する変性疾患である
角膜知覚低下のため自覚症状に乏しく、無自覚のまま重症化する危険がある
最も多い原因はヘルペス性角膜炎(帯状疱疹・単純ヘルペス)である
Mackie分類でI度(点状表層角膜症 )・II度(遷延性上皮欠損)・III度(潰瘍・穿孔)に分類される
セネゲルミン (遺伝子組み換えヒト神経成長因子)が初の承認薬として使用可能である角膜神経再生術は根本的な神経支配の回復を目指す外科的治療法として注目されている
推定有病率は10万人あたり50人未満の希少疾患である
神経栄養性角膜炎(neurotrophic keratitis: NK)は、角膜知覚の低下または消失を特徴とする角膜の変性疾患である。神経栄養性角膜症 (neurotrophic keratopathy)とも呼ばれる。三叉神経(第V脳神経)による角膜神経支配が損なわれることで発症する。
角膜知覚の部分的または完全な喪失は、上皮型角膜症から始まり、遷延性上皮欠損(persistent epithelial defect: PED )、角膜実質 潰瘍、さらには角膜穿孔へと進行しうる。
推定有病率は10万人あたり50人未満とされ、希少疾患に位置付けられる。ICD-10コードはH16.239である。
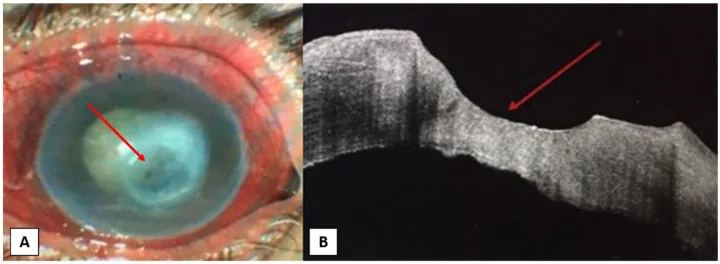
Neurotrophic Keratitis image Ahmed A Abdelghany, Francesco D’Oria, Jorge Alio Del Barrio, Jorge L Alio The Value of Anterior Segment Optical Coherence Tomography in Different Types of Corneal Infections: An Update 2021 Jun 27 J Clin Med. 2021 Jun 27; 10(13):2841 Figure 1. PMCID: PMC8267702. License: CC BY.
眼科の臨床写真(A)と光干渉断層計 (OCT)画像(B)です。Aは、角膜中央部に潰瘍(赤矢印)と混濁がある状態を示しており、Bは、潰瘍部位の角膜上皮 の欠損と実質の変化を示しています(赤矢印)。
NKでは角膜知覚神経支配が障害されているため、患者が眼表面の症状を訴えることは少ない。このため発症から数ヶ月〜数年経って初めて受診する例もある。
霧視 視力 低下無自覚性 :痛みや異物感を欠くため、重症化するまで気づかないことが多い乳幼児の場合 :威嚇瞬目に対してのみ瞬きをする、自傷による角膜損傷が手がかりとなることがある
NKの臨床像は、微妙な角膜表面の不整から角膜融解・穿孔まで多岐にわたる。通常、Mackie分類に従い3段階に分類される。
I度(軽症)
点状表層角膜症 :上皮欠損を伴わない角膜上皮の不整が主体。
角膜上皮の混濁 :上皮の質的異常による透明性の低下。
涙液層の不安定化 :涙液分泌低下や杯細胞密度減少を伴いうる。
II度(中等症)
遷延性上皮欠損(PED) :楕円形で辺縁が隆起(rolled margins)するのが特徴。
デスメ膜 皺襞角膜浮腫 に伴う所見。
前房 炎症
III度(重症)
角膜実質潰瘍 :角膜融解(melting)を伴う実質の欠損。
角膜穿孔 :最も重篤な合併症。緊急的な外科的介入が必要。
角膜瘢痕 :治癒後も永続的な視力障害をもたらしうる。
Q なぜ症状がないのに重症化するのですか?
A NKでは三叉神経の障害により角膜の知覚が低下または消失している。通常、角膜上皮の障害は痛みや異物感として自覚されるが、NKではこの警告信号が機能しない。そのため上皮欠損や潰瘍が進行しても自覚症状がなく、受診の遅れから重症化しやすい。
角膜から橋の三叉神経核に至るまでの知覚神経経路を障害するあらゆる眼局所または全身疾患がNKの原因となりうる。
ヘルペス性角膜炎 :最も多い原因。帯状疱疹ウイルス(HZV)および単純ヘルペスウイルス(HSV)による点眼麻酔薬の乱用 :角膜知覚を直接障害する化学外傷・熱傷 :角膜神経を広範に損傷するコンタクトレンズの不適切使用 :長期装用による角膜神経への影響点眼薬の毒性 :塩化ベンザルコニウム(BAK)含有薬の長期使用で神経損傷を介し角膜知覚を低下させる眼への放射線照射 :角膜知覚神経を傷害する
屈折 矯正手術IK はPRKよりも一時的な神経障害の発生率が有意に高い角膜移植術 全層角膜移植術 (PK)・深層層状角膜移植術 (DALK)は術後12ヶ月まで中央部角膜知覚低下を生じうる。角膜内皮移植 術(DSAEK /デスメ膜内皮角膜移植術〔DMEK 〕)の影響は少ないコラーゲンクロスリンキング :円錐角膜 眼で術後角膜知覚低下が報告されている硝子体手術 ・光凝固術 網膜 手術に伴い毛様体 神経を損傷しうる
脳神経外科手術・外傷 :三叉神経の直接的損傷脳卒中・動脈瘤 :脳幹部の三叉神経核への影響多発性硬化症 (MS)頭蓋内腫瘍 :聴神経腫瘍など三叉神経を圧迫する腫瘍糖尿病 :NKが唯一の糖尿病の徴候として発見された例もあるハンセン病 ビタミンA欠乏症 :角膜上皮の恒常性に関与薬剤 :向精神薬・抗精神病薬
Q LASIK後に神経栄養性角膜炎になる可能性はありますか?
A LASIKではフラップ作成時に角膜神経が切断されるため、術後に一時的な角膜知覚低下が生じる。多くの場合は数ヶ月〜1年で回復するが、まれに遷延し神経栄養性角膜炎に至ることがある。PRKはフラップを作成しないため神経障害の発生率が低い。
NKの診断に最も重要な検査である。
綿棒テスト :角膜に綿糸を接触させる定性的評価。簡便だが再現性に乏しいCochet-Bonnet角膜知覚計 :接触式の定量的測定。スコアは5〜60mmで、低値ほど知覚低下が高度である1) 。点眼薬は測定値を変化させるため、知覚検査後に使用するCRCERT-Belmonte非接触式知覚計 :空気刺激による非接触測定
フルオレセイン染色 角膜上皮欠損 を可視化する。涙液層破壊時間 (BUT)の評価にも用いるリサミングリーン・ローズベンガル :角膜・結膜 の完全性を評価するシルマーテスト :角膜知覚低下に伴う涙液分泌低下を評価する
細隙灯顕微鏡検査 :ヘルペス性眼疾患を示唆する扇状の虹彩 萎縮、瘢痕、新生血管 を確認する眼底検査 糖尿病網膜症 や汎網膜光凝固の瘢痕を評価する生体内共焦点顕微鏡 (IVCM) :角膜基底下神経叢の構造を直接可視化する。角膜神経密度の定量的評価に有用である1)
角膜知覚麻痺のために眼の不快症状がないにもかかわらず重度の角膜上皮障害が認められる場合、NKが強く疑われる。以下の疾患との鑑別が必要である。
ドライアイ 点眼薬の毒性 :薬剤使用歴で鑑別する露出性角膜症 兎眼 (閉瞼不全)に起因する。眼瞼評価が重要角膜輪部 幹細胞疲弊症活動性ヘルペス角膜炎 :角膜知覚を低下させるが、NKは無菌性である点で異なる
NKの治療は病期に応じた段階的管理が基本である。全病期を通じ、防腐剤フリー(preservative-free)の点眼薬を使用する。NK以外の眼表面疾患(ドライアイ、眼瞼炎 、露出性角膜症など)がある場合は並行して治療する。
病期 治療目標 主な治療法 I度 上皮の質・透明性の改善 PF人工涙液、潤滑軟膏、涙点閉鎖 II度 色素上皮剥離の治癒促進 TCL、AMT、瞼板 縫合、セネゲルミン III度 潰瘍治癒・穿孔予防 NAC、テトラサイクリン、組織接着剤
防腐剤フリー人工涙液・潤滑軟膏 :頻回投与が推奨される涙点閉鎖 :涙液貯留を促進する自己血清点眼
I度の治療に加え、以下を用いる。
治療用ソフトコンタクトレンズ(TCL) :角膜保護と上皮治癒促進羊膜移植 (AMT)瞼板縫合・ボツリヌス毒素注射 :機械的刺激を軽減するセネゲルミン(cenegermin / Oxervate™) :遺伝子組み換えヒト神経成長因子(rhNGF)。NKに対する初の承認薬(米国2018年、EU2017年承認)抗菌点眼薬 :二次感染予防
セネゲルミンは、II度またはIII度のNK患者を対象とした2つのランダム化比較試験で、65〜72%の患者が8週間後に完全な角膜治癒を達成した。これに対し、vehicle対照群では17〜33%であった。最も多い有害事象は点眼部位の疼痛(約16%)であった3) 。
局所ステロイド は実質融解を誘発する恐れがあるため、炎症コントロール目的で使用する場合は慎重に投与する。局所NSAIDsは角膜知覚をさらに低下させるため避ける。
I・II度の治療に加え、実質融解がある場合は以下を追加する。
N-アセチルシステイン(NAC) :コラーゲン分解抑制経口テトラサイクリン :マトリックスメタロプロテアーゼ(MMP)阻害メドロキシプロゲステロン :コラーゲナーゼ抑制ビタミンC補給 :コラーゲン分解予防の補助
角膜穿孔が発生した場合、小さな穿孔にはシアノアクリレート接着剤とバンデージコンタクトレンズまたは羊膜を適用する。より大きな穿孔には構造維持のための全層または層状角膜移植術を行う。
日本では臨床研究レベルで角膜上皮創傷治癒を促進する以下の治療法が報告されている。
サブスタンスP(SP)+インスリン様成長因子-1(IGF-1)合剤点眼 :最小必須ペプチド(FGLM-NH₂+SSSR)による上皮創傷治癒促進フィブロネクチン点眼 :細胞接着を促進する神経成長因子(NGF)点眼 :角膜上皮細胞に直接作用する血清点眼・臍帯血清点眼 :栄養因子の供給
治療抵抗性の症例に対しては、これらの先進的治療が可能な施設へのコンサルトを考慮する。
瞼板縫合 :十分な閉瞼が得られない場合に考慮する羊膜移植 :角膜上皮の保護と創傷治癒促進角膜神経再生術(corneal neurotization: CN) :健常な感覚神経を角膜周辺に移行させ、角膜知覚の回復を目指す手術である1) 。直接的神経移行法と間接的神経グラフト法があり、長期成績に大きな差は認められていない1)
Q セネゲルミン(Oxervate)はどのような薬ですか?
A セネゲルミンは遺伝子組み換えヒト神経成長因子(rhNGF)を含有する点眼薬であり、NKに対する初の承認治療薬である。臨床試験では65〜72%の患者が8週間で完全な角膜治癒を達成したと報告されている。ただし、角膜知覚そのものの有意な改善は示されておらず、治療中止後の再発例もある。
Q 角膜神経再生術とはどのような手術ですか?
A 角膜神経再生術は、健常な感覚神経(眼窩 上神経、滑車上神経など)を角膜周辺部に移行させ、神経栄養性角膜の知覚を回復させる手術である。直接的神経移行法と間接的神経グラフト法(腓腹神経などを介する)がある。術後3〜6ヶ月で角膜知覚の回復が始まり、12ヶ月以上にわたり改善が続く1) 。
角膜は人体で最も神経支配の密な組織の一つである。三叉神経第1枝(眼神経)から分岐する長毛様体神経が角膜に到達し、角膜実質を貫いて基底下神経叢(sub-basal nerve plexus)を形成する。この神経叢が角膜上皮の恒常性維持に不可欠な神経栄養因子を供給している1) 。
三叉神経障害により神経栄養因子の供給が途絶えると、以下の組織学的変化が生じる。
上皮層の菲薄化・破壊 :上皮細胞の細胞質腫脹を伴う微絨毛の消失 :上皮表面の機能的変化ボウマン膜の断裂 :上皮-実質間のバリア機能低下実質の融解・瘢痕化 :コラーゲン分解が進行する角膜新生血管 杯細胞密度の減少 :結膜の分泌機能低下
NGFは神経栄養因子(neurotrophin)の代表的分子であり、β-NGFダイマー(分子量26 kDa)として活性を発揮する2) 。角膜上皮には高親和性受容体TrkAおよび低親和性受容体p75NTRが発現している2) 。
NGFは角膜上皮細胞の増殖・分化を促進し、創傷治癒に寄与する。NK患者ではNGFの供給が低下しており、これが上皮恒常性破綻の一因となる2) 。
角膜神経再生術では、健常な感覚神経を角膜周辺に移行させた後、ワレリアン変性のプロセスに従い軸索再生が進行する1) 。初期の損傷が軸索の崩壊を引き起こし、マクロファージが変性ミエリンを除去する。次にシュワン細胞がドナー神経の生存可能な近位端から分化・遊走し、軸索再生を促進する。NGFおよびインターロイキン-1(IL-1)が軸索発芽を促進する上で重要な役割を果たす1) 。
角膜神経再生術は、低侵襲アプローチや内視鏡技術、神経同種移植片(allograft)の使用、代替ドナー神経の活用など、技術的発展により適応が拡大しつつある。若年患者ほど早期かつ完全な回復が得られる傾向にある。術後3ヶ月から生体内共焦点顕微鏡で角膜神経の可視化が開始され、12〜18ヶ月にわたり改善が続く1) 。
角膜神経再生術により眼表面が安定化した後、全層角膜移植術(PK)や深層前部層状角膜移植術(DALK)による視力リハビリテーションが良好な成績で実施されている1) 。
チモシンβ4を0.1%含有する点眼液(RGN-259)は、NK患者を対象としたランダム化プラセボ対照二重盲検第III相臨床試験で、角膜治癒促進と自覚症状改善を示した3) 。
1945年から角膜疾患への使用が報告されている局所インスリンは、角膜上皮の再上皮化を促進する。インスリン受容体およびIGF-1受容体がヒトの眼表面に発現していることが確認されている。投与量のコンセンサスは未確立であるが、一般に1日4回点眼される。
局所投与されるRGTA(regenerating agent)はヘパラン硫酸プロテオグリカンの模倣物質であり、観察研究で角膜治癒の促進が報告されている。現在欧州でのみ利用可能である。
Hubschman S, Rosenblatt MI, Cortina MS. Corneal neurotization for the treatment of neurotrophic keratopathy. Curr Opin Ophthalmol. 2025;36(4):294-300.
Kanu LN, Ciolino JB. Nerve growth factor as an ocular therapy: applications, challenges, and future directions. Semin Ophthalmol. 2021;36(4):224-231.
TFOS DEWS III Management and Therapy Subcommittee. TFOS DEWS III Management and Therapy Report. Am J Ophthalmol. 2025;279:355-440.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください