角膜結膜炎型
多発性点状上皮病変:粗大で隆起した円形〜楕円形の上皮病変が多焦点性に出現する1)。フルオレセイン染色で変動性の染色を示す。
非化膿性結膜炎:軽度〜中等度の結膜充血を伴い、乳頭反応や濾胞反応を呈する。
上皮下浸潤:貨幣状(nummular)または円板状に進展することがある1)。

微胞子虫(Microsporidia)は絶対寄生性の胞子形成性真菌である。かつては原虫に分類されていたが、遺伝子解析によりミトコンドリア由来のオルガネラ(マイトソーム)を保持する高度に特殊化した真菌と再分類された。約1200種が知られ、そのうち15種がヒトへの感染に関与する。
眼感染症としては2つの明確に異なる臨床像がある。角膜結膜炎型(keratoconjunctivitis)は免疫不全者、特にCD4陽性T細胞数が低下したHIV/AIDS患者に多い。角膜実質炎型(stromal keratitis)は免疫正常者における感染の特徴とされる。
インドで行われた微生物性角膜炎患者4822例の検討では、19例(0.4%)が微胞子虫角膜炎であった。東南アジアを中心に報告例は増加傾向にあり、日本でも東南アジアからの一時帰国中に発見された症例や、渡航歴がなくとも土壌汚染を契機に発症した症例が報告されている。近年は米国においても水曝露関連の症例集積が報告されている2)。
免疫正常者にも発症する。免疫正常者では主に角膜実質炎型を呈し、水曝露・土壌曝露・コンタクトレンズ装用・角膜手術後などのリスク因子が関与する。近年は免疫正常者における報告が世界的に増加している。
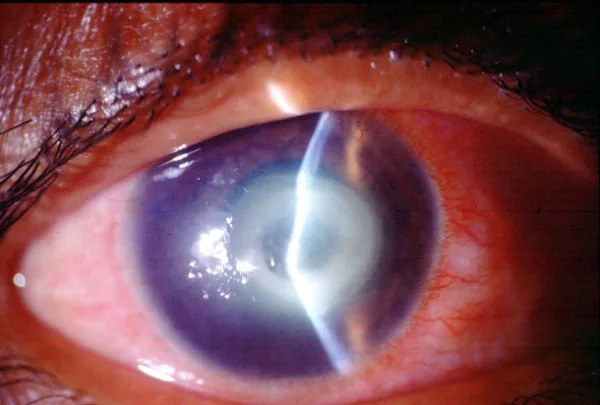
充血、異物感、羞明(まぶしさ)、視力低下が主訴となる。角膜結膜炎型では軽度の刺激感にとどまることがある5)。角膜実質炎型では症状が緩徐に進行し、発症から受診まで数ヶ月〜1年以上を要する例が少なくない6)。
角膜結膜炎型と角膜実質炎型では臨床像が大きく異なる。
角膜結膜炎型
多発性点状上皮病変:粗大で隆起した円形〜楕円形の上皮病変が多焦点性に出現する1)。フルオレセイン染色で変動性の染色を示す。
非化膿性結膜炎:軽度〜中等度の結膜充血を伴い、乳頭反応や濾胞反応を呈する。
上皮下浸潤:貨幣状(nummular)または円板状に進展することがある1)。
角膜実質炎型
多焦点顆粒状浸潤:白色の微細な顆粒状浸潤が角膜実質に散在する。結晶様の外観を呈することもある7)。
緩徐な進行:病変は徐々に拡大・融合し、中心に向かって求心的に進展する7)。
角膜浮腫・Descemet膜皺襞:実質浮腫や角膜後面沈着物を伴うことがある1)。
角膜上皮内に多発する顆粒状浸潤が本疾患に特徴的な所見であり、アデノウイルスによる多発性角膜上皮下浸潤との鑑別が重要である。東南アジアへの渡航歴がある患者に多発する角膜上皮内の顆粒状浸潤を認めた場合は、本疾患を考慮し上皮掻爬を行う。
角膜結膜炎型の患者において、上皮型の消退後に免疫介在性の角膜内皮炎が続発した症例が報告されている1)。初診の12日後に急激な視力低下(20/400)と角膜浮腫、びまん性の角膜後面沈着物が出現し、ステロイド点眼で速やかに改善した。
ヒトの眼感染症に関与する主な微胞子虫種を以下に示す。
淡水の湖・池・河川・温泉・プールなどの水曝露が重要なリスク因子である。米国ジョージア州の症例集積では15例中10例に湖水泳・沼地での活動・井戸水使用などの水曝露歴が確認されている2)。土壌や泥との接触もリスクとなる。
微胞子虫角膜炎は培養陰性の角膜炎として従来の抗菌薬治療に反応しない場合に疑われる3)。確定診断には胞子の検出が不可欠である。
角膜擦過物を用いた染色が診断の基本となる。起炎菌の推定には塗抹検鏡と培養検査の併用が望ましい。検査は抗菌薬投与前に行うことが推奨される。
胞子検出に有用な主な染色法を以下に示す。
| 染色法 | 胞子の染色像 | 特徴 |
|---|---|---|
| Modified Ziehl-Neelsen | 赤色 | 酸性背景に対し鮮明 |
| Calcofluor white | 緑色蛍光 | キチン壁を標的 |
| Chromotrope 2R | 鮮赤色 | 帯状構造も確認可 |
そのほかGram染色(陽性)、Giemsa染色、周辺虹彩前癒着染色、KOH直接鏡検も使用される6)。組織病理では Masson’s trichrome 染色で赤色の胞子を確認できる6)。
生体共焦点顕微鏡(IVCM)は非侵襲的な診断補助として有用である。角膜実質内に直径約5 µmの過反射卵形構造体が多数散在する所見が特徴的である7)。手術前の病原体検出7)や治療効果のモニタリングにも用いられる3)。
微胞子虫は絶対細胞内寄生性であり通常の培養培地では増殖しないため、培養検査は陰性となることが特徴である7)。
鑑別診断としてヘルペス角膜炎、アカントアメーバ角膜炎、真菌性角膜炎、Thygeson表層点状角膜炎が重要である2)。微胞子虫はアカントアメーバなどの寄生虫とともに非細菌性角膜病原体に分類される8)。
角膜擦過物または角膜生検組織の特殊染色(modified Ziehl-Neelsen、calcofluor white等)による胞子の検出が確定診断に必要である。共焦点顕微鏡は非侵襲的に胞子様構造体を検出でき、診断の補助として有用である7)。透過型電子顕微鏡はゴールドスタンダードであるが日常診断には実用的でない。
微胞子虫角膜炎の確立されたガイドラインは存在せず、病型と重症度に応じた治療が行われる。
上皮型の治療
上皮掻爬:診断と治療を兼ねる。上皮内の胞子を物質的に除去する。
ボリコナゾール1-2%点眼:単独療法で高い有効性が報告されている2)。平均約40日で全例に活動性消退が得られた2)。
フルオロキノロン点眼:モキシフロキサシン等の単独療法も有効とされ、99%の症例で消退が報告されている。
経過観察:免疫正常者では自然消退する場合もある。
実質型の治療
ボリコナゾール点眼+経口アルベンダゾール:4週間の併用で実質混濁の完全消退が得られた報告がある3)。
PHMB+クロルヘキシジン+フルコナゾール:PHMB 0.04%、クロルヘキシジン0.04%、フルコナゾール0.3%の3剤併用で消退が得られた4)。
フマギリン点眼:2 mg/mL、高用量から開始し2年かけて漸減する方法で再発なく治癒した7)。
治療的角膜移植:薬物療法不応例に施行する。PKPおよびDALKの両術式が報告されている6)7)。
実質型微胞子虫角膜炎は治療抵抗性であることが多い。大規模症例集積では34例中25例(73.5%)が角膜移植を必要とした4)。一方、近年は保存的薬物療法のみで治癒した症例の蓄積が進んでいる3)4)。病変が緩徐に進行し眼合併症がなければ、薬物療法を忍耐強く継続することも選択肢となる4)。
上皮掻爬は上皮型のみならず実質型においても薬剤浸透を促進し治癒に寄与する可能性が指摘されている4)。
薬物療法のみで治癒した症例が複数報告されている。ボリコナゾール点眼+経口アルベンダゾール3)やPHMB+クロルヘキシジン+フルコナゾール+経口アルベンダゾール4)による治癒例がある。ただし大規模症例集積では約74%が角膜移植を要しており、薬物療法不応例も少なくない。
微胞子虫の感染は環境耐性を持つ胞子を介して起こる。胞子の大きさは種により1〜4 µmと微小である。
宿主細胞への侵入には微胞子虫に特有の極管(polar tubule)が用いられる。胞子内の浸透圧変化により極管が反転・伸展し、隣接する宿主細胞膜を穿通する。極管を通じて胞子内容物(スポロプラズム)が宿主細胞質内に注入される。
宿主細胞に侵入した微胞子虫は細胞内で増殖し、細胞質を充満する。胞子が成熟すると宿主細胞は溶解し、新たな胞子が周囲に放出される。放出された胞子は隣接細胞や外部環境に拡散し、感染を拡大する。
眼表面への感染経路は完全には解明されていない。汚染水との直接接触、外傷性の眼表面への接種が推定される。微胞子虫は宿主内で潜伏状態を維持し、免疫不全時に再活性化する可能性がある。ドナー角膜を介した移植後の伝播も報告されている。
微胞子虫感染に対する宿主防御には細胞性免疫と液性免疫の両方が関与する5)。ステロイドの局所使用(点眼のみならず硝子体内注射を含む)は局所免疫を抑制し、日和見感染としての微胞子虫角膜炎の発症を促進しうる5)。シクロスポリンも実験的に微胞子虫への免疫応答を修飾することが示されている5)。
角膜実質炎型では、胞子が角膜実質のコラーゲン層板間に多数存在し、角膜細胞(ケラトサイト)内にもやや小型の構造体が認められる3)。炎症反応は比較的軽微であり、緩徐な進行の病態を反映している。
微胞子虫角膜炎の診断・治療に関するエビデンスは症例報告・少数例の集積が中心であり、大規模前向き研究は存在しない。以下に近年の注目すべき知見を示す。
Huang ASら(2021)は米国ジョージア州で10年間に蓄積された微胞子虫角膜炎15例を報告した2)。全例が免疫正常者であり、10例に淡水曝露歴が確認された。1-2%ボリコナゾール点眼の単独療法で全例に活動性消退が得られ、平均治療期間は40.1±17.1日であった。
Spenaら(2023)は角膜移植後に発症した微胞子虫角膜実質炎3例を報告した7)。全例がヘルペス角膜炎と初期診断されていた。生体共焦点顕微鏡が術前の病原体検出に有用であり、治療的角膜移植とフマギリン点眼(2 mg/mL、高用量開始・長期漸減)により再発なく治癒した。
Raghavanら(2022)は9ヶ月間ステロイド治療を受けた実質型微胞子虫角膜炎に対し、PHMB 0.04%+クロルヘキシジン0.04%+フルコナゾール0.3%の3剤併用と経口アルベンダゾールで完全消退を達成した4)。上皮掻爬による薬剤浸透促進が治癒に寄与した可能性を示唆している。
今後は、ボリコナゾール単独療法の至適濃度・投与期間の標準化、共焦点顕微鏡による非侵襲的診断プロトコールの確立、水曝露を含む環境因子と発症との疫学的関連の解明が課題である。微胞子虫が真菌に再分類されたことを受け、抗真菌薬の体系的な有効性評価も求められる。
- Chandran K, Tendolkar S, Kalra P, et al. Rare presentation of sequential epithelial microsporidiosis and endotheliitis. BMJ Case Rep. 2021;14:e237490.
- Huang AS, Cho JS, Bertram BA. Microsporidial keratitis related to water exposure: a case series. Cureus. 2021;13(6):e15760.
- Donovan CP, Margo CE, Espana EM. Stromal microsporidial keratitis successfully treated with medical therapy. Am J Ophthalmol Case Rep. 2021;23:101178.
- Raghavan A, Raja DR, Venkatapathy N, et al. A case of stromal microsporidiosis: medical strategies employed for successful resolution. BMJ Case Rep. 2022;15:e246233.
- Chou TY, Bansal J, Seidman R, et al. Bilateral microsporidial keratoconjunctivitis in a clinically healthy female receiving intravitreal steroid injections: associations and potential risk factors. Am J Ophthalmol Case Rep. 2022;27:101659.
- Alabduljabbar M, Sirajuddin F, Maktabi A, et al. A rare microsporidial infection in lamellar corneal tissue, following transepithelial photorefractive keratectomy. Case Rep Ophthalmol. 2023;14:127-133.
- Spena R, Bovone C, Ciarmatori N, et al. Microsporidial stromal keratitis in post-keratoplasty eyes. J Clin Med. 2023;12:3706.
- American Academy of Ophthalmology. Bacterial Keratitis Preferred Practice Pattern. Ophthalmology. 2024;131(2):P95-P198.