術前評価項目
角膜厚測定:中央部および移植片両側で角膜厚を評価する。最低500 μmが必要である。
角膜内皮細胞数:可能な限り測定を行い、内皮機能を確認する。
角膜形状解析:ビデオ角膜形状解析により不正乱視の分布と程度を評価する。不正乱視が存在する場合、wavefront-guided LASIKが適応となりうる。

全層角膜移植術(PKP)が成功した後であっても、高度の乱視・近視・不同視・遠視により視力が不十分であることが多い。全層角膜移植術後の平均円柱度数は4〜5 Dであり、術後乱視は2〜8 Dの範囲にわたる。正視から2 D以内を達成できる患者は半分以下(48%)とされる。
眼鏡やコンタクトレンズでの矯正が困難な症例に対し、LASIKが屈折矯正手術の選択肢として検討される。LASIK以外にもPRK・減張切開・ウェッジ切除などの術式があるが、LASIKが最も高い有効性と低い合併症率を示す。
角膜移植からLASIKまでの適切な間隔についてはコンセンサスが得られていない。ほとんどの研究では移植後少なくとも12か月待つことを推奨している。抜糸後3〜6か月の安定期間を置くことが概ね合意されている。移植から2〜3年のより長い間隔を推奨する意見もある。屈折および移植片の構造的安定性が確認されていることが前提条件である。
全層角膜移植術後の視覚的不満は高頻度にみられる。高度の乱視による矯正視力低下が最も多い。不同視に伴う視覚的不快感、近視による遠方視力低下、不正乱視に伴う単眼複視やゴースト像がある。
| 屈折異常 | 頻度・範囲 |
|---|---|
| 術後乱視 | 2〜8 D |
| 等価球面度数 | 2〜12 D |
| 正視2D以内 | 48%以下 |
全層角膜移植術後の屈折不安定は非常に一般的である。高度の正乱視と不正乱視が頻繁にみられる。全層角膜移植術と白内障摘出の同時手術(triple procedure)後では、正視2 D以内を達成した患者はわずか39%であった。術後屈折異常の範囲は-9.75〜+12.88 Dに及ぶ。
角膜形状解析により不正乱視の有無を確認することが重要である。角膜乱視と屈折乱視が大きく異なる場合は、眼内レンズの固定位置の評価も必要となる。
全層角膜移植術後の屈折異常は移植片と宿主角膜の曲率・厚み・縫合張力の不均一に起因する。移植片の治癒過程におけるリモデリングが屈折変動の主因である。
角膜移植後LASIKの禁忌(リスク因子)として、角膜周辺部新生血管、宿主組織の菲薄化、創部拡張(wound ectasia)、移植片の乗り上げ(graft override)や不適合が挙げられる。角膜厚が500 μm未満の場合もLASIKの適応外となる。
術前評価項目
角膜厚測定:中央部および移植片両側で角膜厚を評価する。最低500 μmが必要である。
角膜内皮細胞数:可能な限り測定を行い、内皮機能を確認する。
角膜形状解析:ビデオ角膜形状解析により不正乱視の分布と程度を評価する。不正乱視が存在する場合、wavefront-guided LASIKが適応となりうる。
全身・眼合併症の評価
眼鏡は不同視3.0 D未満・乱視4.0 D未満の症例に適用される。コンタクトレンズが角膜移植後の視力矯正の第一選択である。80〜90%の症例で成功する。軽度正乱視にはソフトコンタクトレンズ、不正乱視には酸素透過性ハードコンタクトレンズ(RGP)、重症例には強膜コンタクトレンズが選択される。
| 術式 | 特徴 |
|---|---|
| 1段階LASIK | フラップ作製+照射を同日 |
| 2段階LASIK | フラップ作製後に安定を確認 |
LASIKは球面度数と乱視を同時に矯正できる。近年はフェムトセカンドレーザーによるフラップ作製が一般的である。wavefront-guided LASIKは不正乱視の矯正に有用であり、アカントアメーバ角膜炎(乱視矯正角膜切開)やLRI(輪部減張切開)では矯正できない不正乱視例にも適応される。
2段階法ではフラップ作製後に数か月間トポグラフィを追跡し、安定を確認してからレーザー照射を行う。ベクトル解析で良好な結果を示すが、1段階法と比較して最終視力に有意差はなく、待機期間が長い欠点がある。
PRK(屈折矯正角膜切除術)
効果:球面異常と乱視の改善に有効である。
欠点:角膜混濁(haze)の増加が主な問題である。角膜移植後の患者は一般集団より強い角膜混濁を生じやすい。マイトマイシンC(MMC)を使用しても結果はLASIKに劣る。
適応:LASIKのフラップが剥がれやすい特殊な状況(格闘技等)に選択されることがある。
減張切開・ウェッジ切除
効果:乱視の矯正に有効であるが、球面異常には対処できない。
欠点:創部離解や不安定な創傷治癒の発生率が高い。
輪部減張切開(LRI):強主経線方向に減張切開を加え角膜を弱弯化させる。ダイヤモンドナイフまたはフェムトセカンドレーザーを使用する。
角膜移植後の屈折矯正においては、LASIKがPRKより優れた転帰を示す。PRKは角膜混濁の増加が大きな問題であり、最高矯正視力が少なくとも1ライン低下する傾向がある。マイトマイシンCを使用しても混濁は完全には抑制できない。LASIKは術後疼痛が少なく、視力回復が早い。ただし角膜厚が十分でない場合はPRKが選択されることもある。
角膜移植後LASIKの主な目標は、眼鏡やコンタクトレンズで矯正可能な程度まで屈折異常を軽減することである。裸眼視力の向上は二次的目標であり、常に達成可能とは限らない。5年追跡では86〜98%の眼で最高矯正視力20/40以上が得られている。ただし顕著な退行が認められる場合があり、再手術率は9.1〜51.6%と報告されている。
全層角膜移植術後の屈折異常は複数の要因に起因する。移植片と宿主角膜の曲率差、縫合による張力不均一、創傷治癒過程でのリモデリングが乱視と球面異常を生じる。抜糸後にも屈折変動が続くことがある。
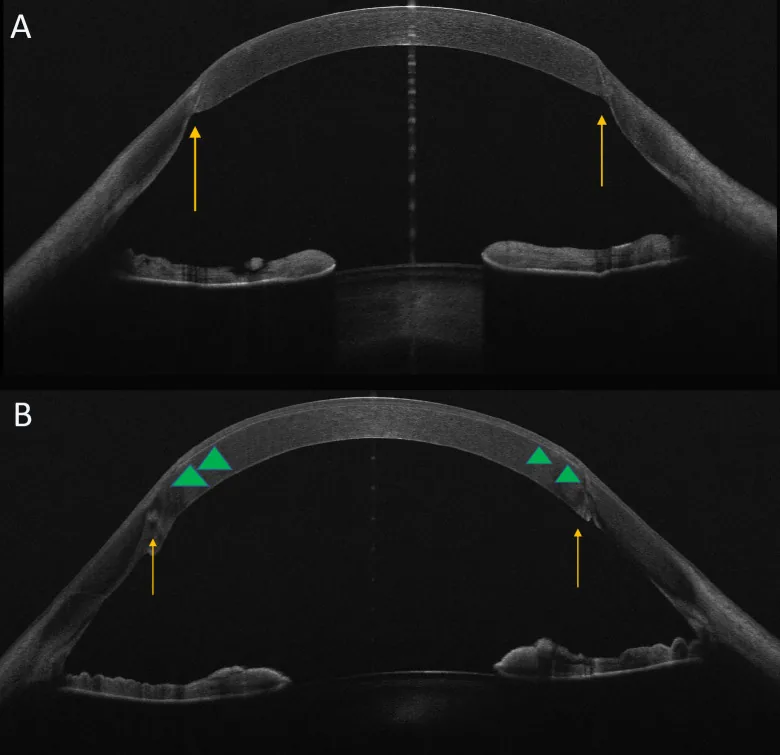
LASIKのフラップ作製はそれ自体で角膜のバイオメカニクスを変化させる。宿主-移植片境界部の構造的安定性に影響を及ぼす可能性があるため、2段階法ではフラップ作製後の安定を確認してからレーザー照射を行うことが提唱されている。
角膜上皮は面状に剥離しないため、LASIKでは術後疼痛がほとんどなく視力回復が早い。フラップ作製時に角膜知覚神経が切断されるため一過性のドライアイが生じるが、時間経過とともに改善する。残存角膜厚は250 μm以上を確保する必要がある。
フェムトセカンドレーザーの導入によりフラップ作製の精度と安全性が向上した。マイクロケラトームに比べ、切開線と切開深度が安定するため定量性に優れる。角膜混濁がある症例ではマイクロケラトームの使用またはPRKの選択が必要な場合がある。
wavefront-guided LASIKの普及により、術前の高次収差を測定してレーザー照射デザインに反映させることが可能となった。従来のアカントアメーバ角膜炎やLRIでは矯正できなかった不正乱視例にも有用である。
角膜移植後の屈折矯正手術の中で、LASIKは最も高い有効性と最も低い合併症率を示す。しかし通常のLASIKに比べ合併症リスクが高いため、適応の慎重な判断と十分な術前評価が不可欠である。
角膜上皮を温存しフラップを作製しないSMILE(small incision lenticule extraction)の導入が進んでおり、角膜移植後の屈折矯正への応用が今後の課題となりうる。