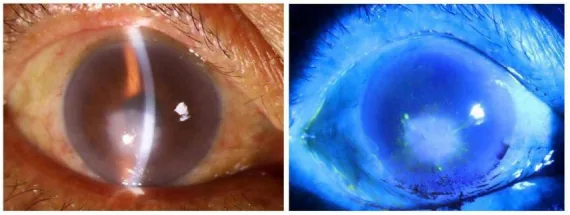
活動期の所見
結膜充血:毛様充血を認める。
角膜混濁:びまん性、扇状、中心性、全周性など様々なパターンを呈する。
実質新生血管:深層の実質に血管侵入を認める。ヘルペス性IKでは「サーモンパッチ」様外観を呈する4)。
角膜浮腫:実質および上皮の浮腫を伴うことがある。円板状角膜炎ではDescemet膜皺襞を伴う円形の実質浮腫を認める8)。
角膜後面沈着物:ヘルペス性円板状角膜炎では病変中央に小型〜中等大のKPがみられる8)。

角膜実質炎(interstitial keratitis:IK)は、角膜実質の非潰瘍性・非化膿性炎症である1)。上皮や内皮の直接的関与を伴わず、実質のリンパ球浸潤と血管新生を主体とする。多くの角膜疾患の共通の終末像として現れ、炎症と血管侵入により実質が瘢痕化し視力低下を引き起こす。
角膜実質炎の全体的な発生率は稀であり、米国で行われる全角膜移植のわずか3%を占める。米国ではHSV(単純ヘルペスウイルス)と梅毒が症例の50%以上を占める。
線状角膜実質炎はIKの極めて稀な亜型であり、水平の線状実質浸潤を特徴とする1)。1926年以降、文献上14例のみが報告されている1)。病因は不明であるが、自己免疫機序の関与が推測されている1)。
角膜実質炎の原因は大きく感染性と免疫介在性に分けられる。感染性ではHSV(単純ヘルペスウイルス)と梅毒が最も一般的であり、そのほか水痘帯状疱疹ウイルス(帯状疱疹ウイルス)、結核、ライム病などがある。免疫介在性ではコーガン症候群、サルコイドーシス、化膿性汗腺炎などが知られている。基礎疾患の特定が治療方針の決定に重要であるため、包括的な全身評価が不可欠である。
視力低下・霧視が最も多い訴えである。顕著な羞明と疼痛が特徴的である。充血、異物感、流涙を伴うこともある。
活動期の所見
結膜充血:毛様充血を認める。
角膜混濁:びまん性、扇状、中心性、全周性など様々なパターンを呈する。
実質新生血管:深層の実質に血管侵入を認める。ヘルペス性IKでは「サーモンパッチ」様外観を呈する4)。
角膜浮腫:実質および上皮の浮腫を伴うことがある。円板状角膜炎ではDescemet膜皺襞を伴う円形の実質浮腫を認める8)。
角膜後面沈着物:ヘルペス性円板状角膜炎では病変中央に小型〜中等大のKPがみられる8)。
静止期・合併所見
ゴースト血管:活動期の新生血管が退縮した後に虚脱血管として残存する。IKに特徴的な所見である。
角膜瘢痕:炎症の沈静化後に生じる硬い感じの実質混濁であり、程度により片雲・斑・白斑に分類される。
脂質角膜症:深層新生血管に続発するコレステロールやリン脂質の沈着である。放射状線条(steel wool keratopathy)として現れることがある4)。
角膜知覚低下:ヘルペス性IKでは角膜知覚の低下が補助診断として重要である4)8)。
| 分類 | 主な病因 |
|---|---|
| 感染性 | HSV、水痘帯状疱疹ウイルス、梅毒、結核、ライム病 |
| 免疫介在性 | コーガン症候群、サルコイドーシス、HS |
ヘルペス性角膜実質炎は先進国で最も一般的な原因の一つである。HSVに対する宿主の免疫反応(遅延型過敏反応)が角膜実質で生じた病態である8)。基本病型として円板状角膜炎と壊死性角膜炎がある8)。再発を繰り返すと血管侵入・瘢痕形成が進行する。
梅毒性角膜実質炎は90%が先天梅毒に起因し、10代前半に発症する。大多数が両側性であり、治療しなければ数か月〜数年で自然治癒するが高度な瘢痕を残す。小児の先天梅毒症例ではステロイド誘発性の眼圧上昇が管理上の問題となる2)。
コーガン症候群は角膜実質炎と前庭聴覚障害を特徴とする稀な自己免疫性血管炎である6)。小児55例の文献レビューでは62%にIK、36%にぶどう膜炎が認められた6)。16%に大動脈炎を合併し、致命的な心血管合併症の原因となりうる6)。非定型コーガン症候群では閉塞性網膜血管炎を合併することがある7)。
化膿性汗腺炎(hidradenitis suppurativa:HS) はIKの稀な原因として報告されている3)。HS患者の眼合併症は13.89%とされ、IKは自己免疫機序によると考えられている3)。高力価のc-ANCA陽性を伴う症例もある3)。HS関連IKでは進行性の角膜菲薄化とエクタジアにより穿孔に至る重症例も報告されている5)。
角膜実質炎は、深層の実質新生血管を伴う非潰瘍性の実質角膜炎の所見に基づく臨床診断である。包括的な眼科検査に加え、基礎疾患の同定を目的とした全身評価が不可欠である。
梅毒血清検査(RPR/VDRL+FTA-ABS)は角膜実質炎の全例で実施すべきである。治療可能な原因であり、かなりの症例を占めるためである。
ヘルペス性IKの確定診断はウイルス分離によるが、実際には困難である8)。角膜ヘルペスの既往、再発性、角膜知覚低下、PCRによるウイルスDNA検出などを総合して診断する8)。
前眼部OCT(AS-OCT)は角膜実質炎の評価に有用である。非感染性角膜実質炎では境界明瞭な実質中層の局所的高反射病変として描出され、その上下に浮腫を反映する低反射域を伴うことがある。治療後は高反射領域がより緻密に変化し、後遺症として角膜菲薄化と深層実質の高反射(瘢痕)が残存する。線状角膜実質炎では前方実質に限局した高反射領域を示す1)。共焦点顕微鏡(IVCM)では高反射の針状構造物が認められ、実質炎症の評価に寄与する1)。
コーガン症候群が疑われる場合は聴力検査が必須である6)7)。造影MRIで内耳の迷路炎を確認できることがあり、診断の補助となる6)。心エコーによる大動脈炎の評価も推奨される6)。
| 疾患 | 鑑別ポイント |
|---|---|
| 感染性角膜潰瘍 | 上皮欠損あり、化膿性浸潤 |
| 角膜内皮疾患 | 二次的実質浮腫、内皮所見 |
| 外傷性角膜瘢痕 | 外傷既往、炎症所見なし |
角膜実質炎では眼科的検査(細隙灯顕微鏡、眼圧測定、角膜知覚検査)に加え、基礎疾患の検索が重要である。梅毒血清検査はすべての症例で必須である。ヘルペスが疑われる場合はPCRによるウイルスDNA検出が補助診断となる。コーガン症候群の可能性がある場合は聴力検査と心エコーが推奨される。AS-OCTや共焦点顕微鏡は実質病変の詳細な評価に有用である。
薬物療法
ステロイド点眼:角膜実質炎の治療の柱であり、急性症状の緩和と瘢痕化・新生血管の抑制に有効である。重症例ではベタメタゾンなどの強力なステロイドから開始し、月単位で漸減する8)。
アシクロビル眼軟膏:ヘルペス性IKではステロイド点眼との併用が必須である8)。アシクロビル眼軟膏なしでステロイドのみ使用すると再発・再燃が生じやすい8)。
タクロリムス点眼:梅毒性IKでステロイド誘発性眼圧上昇を生じた小児例にタクロリムス0.03%点眼が有効であった2)。約3年間再発なく経過し、眼圧も正常に維持された2)。
全身性免疫抑制:HS関連IKではアダリムマブとMMF(ミコフェノール酸モフェチル)の併用が有効であった5)。コーガン症候群ではインフリキシマブが聴覚機能の改善に有効とされる6)。
手術療法
角膜移植:薬物療法に反応しない高度の角膜瘢痕が残った場合に適応となる。ただし、炎症既往と新生血管のため拒絶反応のリスクが高い。
穿孔時の対応:HS関連IKで角膜穿孔が生じた症例では、シアノアクリレート接着剤での閉鎖が不十分な場合に結膜弁による被覆が行われた5)。
基礎疾患の治療:梅毒では全身性抗菌薬治療が不可欠であり、角膜炎とは独立して積極的に行う。コーガン症候群では全身ステロイドに加え生物学的製剤が考慮される6)。
ヘルペス性角膜実質炎ではステロイド点眼による免疫反応の抑制に加えて、アシクロビル眼軟膏の併用が必要である。アシクロビル眼軟膏を使用せずステロイド点眼のみで対処すると再発・再燃が生じやすい。8)
最も重要なのは基礎疾患の特定と適切な治療である。ヘルペス性ではステロイド点眼とアシクロビル眼軟膏を必ず併用する。ステロイド単独使用は再発リスクを高める。梅毒性では全身の抗菌薬治療が不可欠である。ステロイド長期使用時は眼圧上昇や白内障のモニタリングが必要であり、特に小児例では眼圧管理に注意を要する。コーガン症候群では不可逆的な難聴を防ぐため早期の全身治療が重要である。
角膜実質炎の病態生理は病因により大きく異なる。
ヘルペス性角膜実質炎はHSVに対する宿主の免疫・炎症反応が角膜実質で生じた病態である8)。ウイルス増殖よりも免疫反応が主体である点で上皮型と異なる。円板状角膜炎は遅延型過敏反応により円形の実質混濁と浮腫を生じた状態である8)。壊死性角膜炎は再発を繰り返し血管侵入を生じた実質に、ウイルス抗原と抗体の複合物に対して好中球が浸潤し、より濃厚な角膜混濁を生じる8)。組織学的には上層の潰瘍形成を伴わないリンパ球の層間浸潤と広範な新生血管を認める。
梅毒性角膜実質炎は角膜実質内の梅毒抗原に対する免疫反応と考えられている。先天梅毒では角膜に病原体が侵入するが、活動性感染症状というよりも免疫反応が炎症の主体である。ステロイド治療への反応が良好である一方、全身治療単独では角膜炎症に対する効果は限定的である。
コーガン症候群の病態はDEP-1/CD148自己抗体の関与が示唆されている6)。DEP-1/CD148は内皮、神経・グリア細胞、内耳に存在し、多臓器障害を説明する6)。これらの抗体はレオウイルスIII型の構造蛋白と交差反応を示し、感染が発症の引き金となる可能性が示唆されている6)。小児コーガン症候群では全身ステロイドにより眼症状の69%が寛解したが、聴覚障害は56%が高度または完全難聴のまま残存した6)。
化膿性汗腺炎(HS)関連IKでは、TNF-αやIFN-γなどの炎症性サイトカインが角膜実質の炎症を惹起すると考えられている5)。HS関連IKでは角膜潰瘍を伴わないにもかかわらず進行性のエクタジア(角膜拡張症)が生じ、穿孔に至ることがある5)。
線状角膜実質炎の画像所見がAS-OCTとIVCMで詳細に記述されている1)。AS-OCTでは前方実質に限局した高反射領域が認められ、IVCMでは高反射の針状構造物が実質全層にわたって観察された1)。LASIK既往のある患者で初めて報告された症例も含まれており、屈折矯正手術後の鑑別診断としても認識される必要がある1)。
タクロリムス点眼は梅毒性IKに対する新たな治療選択肢として注目されている2)。ステロイド誘発性眼圧上昇のため長期ステロイド使用が困難な小児例において、タクロリムス0.03%点眼が約3年間の再発防止と正常眼圧維持に有効であった2)。シクロスポリン点眼より強い治療効果が報告されている2)。
化膿性汗腺炎とIKの関連がより認識されるようになった3)5)。HS関連IKはアダリムマブを含む全身免疫抑制に反応するが、再発傾向があり長期管理が必要である5)。
非定型コーガン症候群における閉塞性網膜血管炎の管理では、非灌流領域への網膜光凝固が必要となるが、パターンスキャンレーザーでは凝固効果が不十分で網膜新生血管が発生した症例が報告されている7)。自覚的聴覚症状がなくてもIKに全身炎症が伴う場合はコーガン症候群を疑い、聴力検査を実施すべきである7)。
コーガン症候群では眼症状と聴覚症状の間に時間差があることが多い。非定型例では2年以上の間隔が開くこともあり、早期診断が困難である。しかし、聴覚障害の予後が不良であるため、疑いがある場合は速やかに全身治療を開始すべきである。6)