感染性角膜炎合併時
培養検査:結膜・角膜擦過物による培養を全例で実施する。
治療:高濃度抗菌点眼薬と抜去を併用する。抜去なしの抗菌薬単独でも有効な場合がある。
重症例:急速進行例では眼内炎への進展があり全身抗菌薬を使用する。早期の全層角膜移植が代替案となりうる。

角膜内リングセグメント(ICRS)の脱出(extrusion)は、ICRS植込み術後に生じうる合併症である。進行性の角膜実質菲薄化と上皮破綻を経てリングが角膜表面から突出する。
ICRS脱出はリング抜去を必要とする最も一般的な原因であり、全抜去症例の**48.2%**を占める。発症時期は平均約10年であるが、植込み後1か月〜20年の間のどの時点でも起こりうる。
ICRS脱出に先立ち、リングの移動(migration)や角膜融解(corneal melting)が高頻度に認められる。異物感や羞明、上皮欠損を伴って発症し、リングの抜去により所見は消失する。
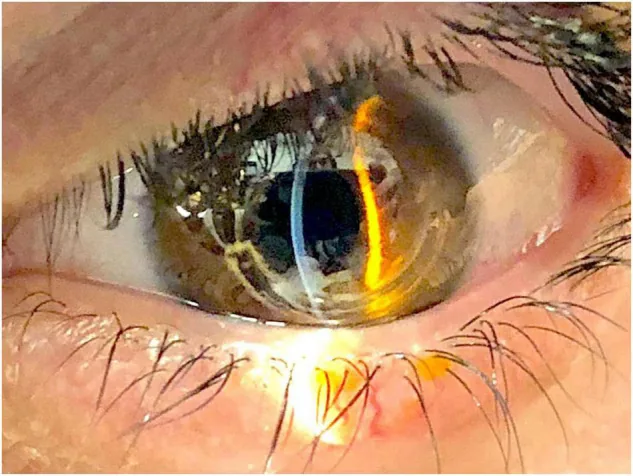
異物感が最も一般的な症状である。羞明、流涙、掻痒感を伴うことがある。先行する眼擦過や外傷の既往が聴取されることもある。
診断的特徴は以下の3つである。実質菲薄化の領域が存在する。上皮欠損を認める。リングの突出(突出を伴わない線状のリング露出のこともある)がある。
先行する角膜融解、リングの移動、または前部実質壊死(anterior stromal necrosis)は脱出が差し迫っている徴候である。上皮欠損は抜去により消失するが、コンタクトレンズの中止のみでは消失しない。点状・弓状・線状の染色パターンを呈する。トンネルの血管新生が表層角膜血管新生を伴って生じることがある。
ICRS脱出は、リングの移動と角膜融解の2つの機序により生じる。
| リスク要因 | 詳細 |
|---|---|
| リング移動 | 薄い角膜にICRS幅が広すぎる、トンネルが浅い・狭い |
| 角膜融解 | 切開創近くのリング配置、感染・外傷・実質分離による炎症 |
| CXL同時施行 | 偏心性コーン+グレード3円錐角膜で移動・融解リスク増加 |
狭いICRSチャネル(6.6mm×7.6mm)は、広いトンネル(6.7mm×8.2mm)と比較して上皮プラグやトンネル混濁を伴うリング移動を生じやすい。
ICRS合併症全般として、感染、視力低下、術中穿孔、術後セグメント脱出・移動、上皮欠損、角膜瘢痕、角膜融解が報告されている1)。層間トンネル内沈着物は最大74%に認められるが、視機能への影響は少ない1)。
主な予防策は3つある。第一に「パキメトリーの法則」を遵守し、リング厚を植込み部位の角膜厚の半分未満にする。第二にフェムトセカンドレーザーでチャネル深度80%のトンネルを正確に作成する。第三にリングの先端を切開創から離して配置する。術後はCAS-OCTで早期にリング位置の安定性を確認することも重要である。
ICRS脱出は臨床所見に基づいて診断する。実質菲薄化と上皮欠損を介したリング突出が存在し、抜去により消失することが確認基準となる。
細隙灯顕微鏡検査で実質菲薄化・リング突出・上皮欠損を検出する。フルオレセイン染色で上皮欠損を確認する。角膜トポグラフィーで不安定なリング位置を同定する。
**CAS-OCT(角膜前眼部OCT)**は脱出リスク評価に有用である。ICRS植込み後の第1週および第1か月に実施し、平均深度パーセンテージ60%未満またはトンネル深度70%未満の症例を高リスクと判定する。
前部実質壊死は脱出の約1年前に先行する所見である。実質菲薄化とリング露出を伴い、綿棒デブリードマン後に染色性を認める。トンネル周囲に炎症性のハロー(halo)が出現することもある。実質浸潤は感染の可能性を示唆する。
抜去はICRS脱出の根本的治療である。適応は脱出のほか、視力の質の低下・変動、角膜融解、感染性角膜炎、コンタクトレンズ不耐症、角膜穿孔である。
切開法は状況に応じて2通りある。脱出が切開部位の近くであればシンスキーフックで以前の入口を開く。切開部位が治癒済みであれば、元の深さに設定したダイヤモンドナイフで脱出リング下に切開窓を作成する。いずれの場合も10-0ナイロン縫合糸で欠損部を閉鎖する。
感染性角膜炎合併時
培養検査:結膜・角膜擦過物による培養を全例で実施する。
治療:高濃度抗菌点眼薬と抜去を併用する。抜去なしの抗菌薬単独でも有効な場合がある。
重症例:急速進行例では眼内炎への進展があり全身抗菌薬を使用する。早期の全層角膜移植が代替案となりうる。
術後管理
点眼:抗菌薬・ステロイド配合点眼薬を5日間使用する。
人工涙液:1〜3か月間使用し、眼擦りを避けるよう指導する。
補助療法:羊膜移植やバンデージコンタクトレンズで上皮治癒を促進する。感染例では抜去後も3週間低頻度で高濃度抗菌薬を継続する。
Clinchらの報告では、リング抜去後に矯正視力・乱視・近視の悪化は認めなかった。層状混濁の痕跡は時間経過とともに減少する。持続的な切開創瘢痕は視覚障害を伴わない。稀に部分的な実質融解、永久的な実質混濁、角膜白斑が残存する。
抜去により上皮欠損は消失し、多くの症例で視力は概ね術前レベルに回復する。矯正視力・乱視・近視の悪化は通常認めない。ただし永久的な実質混濁が残存する場合は視力回復が制限されることがある。フォローアップでは術後1日・1か月・3か月・6か月・1年に細隙灯・視力・トポグラフィーを確認する。
ICRS脱出の病態はリング移動と角膜融解の2つの機序に大別される。
リング移動は浅い植込みに起因する。ICRSを浅く配置すると前方の引張歪みが増大し、実質圧縮が生じる。前方実質深度の圧縮が進行すると上皮・実質の破綻をきたし、角膜菲薄化を経て自然脱出に至る。
角膜融解は潜在的な炎症過程を反映する。Kuglerらは、切開およびトンネル作成時の手術侵襲が進行性のケラトサイトアポトーシスと組織変性を誘発し、角膜融解をもたらすと提唱した。
この進行性角膜融解には**マトリックスメタロプロテアーゼ(MMP)**の関与が示唆されている。外因性刺激の導入や涙液層の不全は粘膜類天疱瘡-1および粘膜類天疱瘡-2の過剰発現を招き、角膜マトリックスの分解と菲薄化をもたらす。円錐角膜そのものにおいても粘膜類天疱瘡増加とTIMP低下が認められており1)、涙液中のIL-6、TNF-α、粘膜類天疱瘡-9がケラトサイトアポトーシスを誘導する1)。
ICRS脱出の正確な発生率は報告により異なるが、ICRS抜去が必要となる症例の48.2%が脱出を原因としている。発症時期は平均約10年で、術後1か月〜20年と幅広い。パキメトリーの法則を適用した後は脱出率が有意に減少したと報告されている。
ICRS脱出の予防において、フェムトセカンドレーザーによるトンネル作成の有用性が注目されている。フェムトセカンドレーザーは正確なトンネル寸法を提供し、上皮変化が最小限で回復が早い利点がある。ただし機械的切開との間で脱出率に有意差はないとする報告もあり、一定の見解には至っていない。
CAS-OCTによる術後早期のリスク層別化が提唱されている。植込み後第1週・第1か月の測定で平均深度パーセンテージ60%未満の症例を早期に同定し、綿密な経過観察を行うことで脱出を未然に防ぐアプローチである。
上方セグメント配置が進行性実質菲薄化の軽減に有効との報告がある。リング配置の最適化と「パキメトリーの法則」の遵守により、脱出率のさらなる低下が期待される。
ICRS脱出後の角膜再建においては、羊膜移植(グリセリン保存)の長期成績が報告されており、2年後まで透明性を維持したとされる。ただし近視化や乱視増加の防止は困難であり、今後の改良が望まれる。