EKCの特徴的所見

流行性角結膜炎(Epidemic Keratoconjunctivitis)
1. 流行性角結膜炎とは
Section titled “1. 流行性角結膜炎とは”流行性角結膜炎(epidemic keratoconjunctivitis:EKC)はアデノウイルス感染によって発症する、感染力の高い急性結膜炎である。俗に「はやり目」と呼ばれる。日本では眼科領域で最も多い流行性疾患であり、アジア諸国でも公衆衛生学上の重要な疾患である。
古典的にはアデノウイルス8型が原因であったが、現在の主要原因はD種の54型・56型・64型などの新型ウイルスである。同じアデノウイルスによる結膜炎である咽頭結膜熱(PCF:プール熱)と合わせて「アデノウイルス結膜炎」と総称される。
EKC・PCF・急性出血性結膜炎(AHC)の3疾患は厚生労働省の感染症サーベイランスにより発生状況がモニターされている。EKCは感染症法の5類感染症で、指定届出機関の定点報告対象である。
非常に強い感染力を持ちます。アデノウイルスは乾燥した環境でも10日以上感染性を維持し、非多孔質の表面では1か月以上生存します。家庭内での接触感染リスクは10〜20%と推定されています。発症後2週間以上は感染力があるため、眼脂が消失するまでは職場・学校への復帰を控える必要があります。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”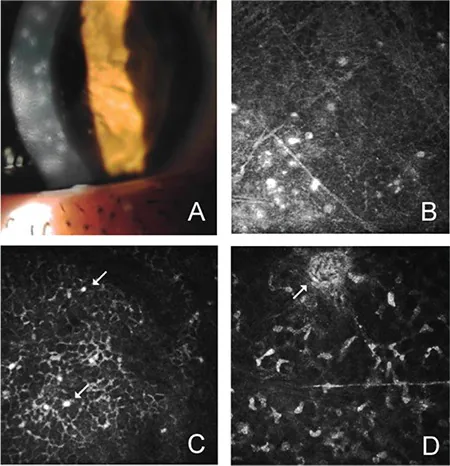
異物感・充血・眼脂が主訴となる。流涙・羞明・眼痛を訴えることもある。約70%の症例で両眼性となるが、後発眼の症状は先発眼より軽い傾向がある。
眼瞼腫脹と充血が強く、瞼結膜および球結膜に急性濾胞性結膜炎を呈する。眼脂は漿液線維素性である。耳前リンパ節の腫脹と圧痛を伴う。結膜浮腫も高頻度にみられる。
臨床症状は発症後5〜8日頃に最も強くなり、以後は消退する。
乳幼児の特徴
濾胞形成が弱い:リンパ組織未熟のため成人のような濾胞性結膜炎を示さない
偽膜が主体:偽膜形成が主要な臨床所見となる
全身症状を合併:発熱や上気道炎を伴うことが多い
耳前リンパ節腫脹が不明瞭:腫脹がみられないこともある
通常2〜3週間程度で治癒する。重症例では瘢痕性結膜炎に移行し、瞼球癒着や角膜幹細胞疲弊を生じることがある。
発病後5〜10日に角膜表層に点状の浸潤が出現し、その後上皮下に混濁を形成します。MSIはアデノウイルス抗原に対する遅延型過敏反応と考えられています。ステロイド点眼によく反応しますが、早期に中止すると再燃する場合があり、漸減が必要です。視力低下や羞明が数か月〜数年持続することもあります。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”原因ウイルス
Section titled “原因ウイルス”アデノウイルスはエンベロープのない正20面体構造(直径70〜90 nm)の二本鎖DNAウイルスである。A〜Gの7種に分類される。
| 臨床型 | 関連ウイルス種 | 主な型 |
|---|---|---|
| EKC | D種 | 8, 19, 37, 53, 54, 56, 64型 |
| 咽頭結膜熱 | B種・E種 | 3, 4, 7型 |
型とレセプターの関係が臨床像の違いを規定する。D種はEKCタイプ(結膜炎症状が強い)、B種はPCFタイプ(全身症状が前面)の臨床像を呈する。ただし臨床症状と型は完全には一致しない。
最も重要な感染経路は手指を介する接触感染である。医療者の手指、眼圧計チップ、汚染された点眼瓶が主な感染媒介物となる。アデノウイルスは乾燥環境でも10日以上感染性を維持する。
韓国の眼科定点サーベイランス(2013〜2022年)では、EKCの年間平均患者数は外来患者1,000人あたり2018年の22.5をピークに2022年には4.0まで減少した1)。
EKCは8〜9月に季節性のピークを示し、春から夏にかけて緩やかに増加する1)。年齢別では0〜6歳が最も高率で、7〜19歳、20歳以上の順に低下する1)。2020年以降はCOVID-19パンデミックに伴う感染対策の影響で全年齢群で著減し、2022年まで低水準が維持された1)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”EKCは通常、病歴と細隙灯顕微鏡検査に基づいて臨床的に診断される。急性濾胞性結膜炎・耳前リンパ節腫脹・漿液線維素性眼脂の三徴が揃えば強く疑う。
感染症法上の届出に必要な臨床所見は以下の通りである。
- 急性濾胞性結膜炎
- 耳前リンパ節腫脹・圧痛
- 多発性角膜上皮下浸潤
- 偽膜あるいは多数の結膜出血点
| 検査法 | 感度 | 特徴 |
|---|---|---|
| イムノクロマト法 | 70〜80% | 迅速(10分)。陽性なら確定 |
| PCR法 | 高感度 | 保険適用なし。型同定可能 |
| ウイルス分離培養 | 標準法 | 結果に数日〜1週間 |
イムノクロマト法はアデノウイルスヘキソンモノクローナル抗体を用いた迅速診断キットであり、10分で結果が得られる。陽性であれば確定診断となるが、感度は70〜80%であり偽陰性に注意が必要である。ウイルス量と陽性率は密接に関連し、発症後4日以降や後発眼では偽陰性率が上昇する。
最近ではろ紙で結膜に約5秒間接触させるだけで検体を得られるキットや、銀増感法による自動化増感イムノクロマト法キットが開発され、診断精度が向上している。
急性濾胞性結膜炎を呈する感染性疾患との鑑別が必要である。クラミジア結膜炎は片眼性・亜急性で2週間以上持続し、尿道炎や子宮頸部炎の既往が参考になる。単純ヘルペスウイルス結膜炎は臨床的鑑別が困難であり、眼瞼周囲の水疱と角膜炎の有無が鑑別点となる。ステロイド投与前にヘルペスを除外することが重要である。
5. 標準的な治療法
Section titled “5. 標準的な治療法”EKCは自然治癒性であり、特異的抗ウイルス薬は存在しない。治療は対症療法と感染予防が中心である。
発症初期は重複感染予防の目的で抗菌薬点眼で経過を観察する。冷罨法、人工涙液、非ステロイド性抗炎症薬の点眼は自覚症状の軽減に有用である。
ステロイド点眼
Section titled “ステロイド点眼”広範な点状表層角膜症、MSI、結膜偽膜の合併例にはステロイド点眼を使用する。MSIには0.1%ベタメタゾン点眼などの強めのステロイドがよく奏効する。
偽膜への対応
Section titled “偽膜への対応”偽膜が形成された場合は除去し、瘢痕化や瞼球癒着の予防にステロイド点眼を投与する。
- 手洗いの励行
- 器具の滅菌・消毒、診察室の清拭
- 使い捨て器具・眼圧計カバーの使用
- 汚染された点眼瓶の管理
- 発症後2週間以上の登校・出勤停止
ステロイド点眼は全例に用いるものではなく、多発性角膜上皮下浸潤(MSI)や偽膜形成がみられる場合に使用します。初期からのルーチン使用はアデノウイルスの活性化を招く可能性があるため推奨されません。また、角膜ヘルペスとの鑑別が済んでから使用を開始することが重要です。MSI消失後は漸減が必要で、長期使用時は眼圧の定期的モニタリングを行います。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”アデノウイルスの構造と分類
Section titled “アデノウイルスの構造と分類”アデノウイルス科(Adenoviridae)は正20面体構造の二本鎖DNAウイルスで、直径70〜90 nmである。かつては血清型で分類されたが、現在はPCR法と遺伝子系統解析による「型」分類が標準となっている。
結膜炎を生じる型は3・4・7・8・11・19・37・53・54型などが報告されている。日本国内では新型の53・54・56型が実際に検出されている。
アデノウイルス結膜炎では、ウイルスのファイバーが結膜上皮細胞上の特異的レセプターに接着して感染が開始する。レセプターは型により異なる。眼表面にアデノウイルスが存在すると、上皮細胞からインターロイキン-8(IL-8)が分泌され、ウイルスの細胞内取り込みと複製が促進される。
D種(EKCタイプ)とB種(PCFタイプ)では結合するレセプターが異なり、臨床像の差異はレセプター-ファイバー間の関係に規定される。
角膜上皮下浸潤(MSI)の機序
Section titled “角膜上皮下浸潤(MSI)の機序”急性期の後期または急性期を過ぎた時期に、角膜に滞留したアデノウイルス抗原に対する遅延型過敏反応により多発性角膜上皮下浸潤が形成される。ウイルスが潜伏感染している可能性も完全には否定されていない。
免疫応答と中和抗体
Section titled “免疫応答と中和抗体”発症後10日前後には型特異的な中和抗体価が上昇し、臨床症状の軽快と一致する。ただし同一種間には交差反応があり、例えば37型の既往がある症例は8型に罹患しにくい。一方、中和抗体が終生維持されない可能性も指摘されており、小児期の罹患後に同一型への再感染が起こりうる。
疫学変化:COVID-19パンデミックの影響
Section titled “疫学変化:COVID-19パンデミックの影響”韓国の10年間の眼科サーベイランスデータでは、EKCの年間発生率は2018年にピーク(1,000人あたり22.5)に達した後、COVID-19パンデミックによる感染予防策の実施に伴い2020年以降著明に減少した1)。2022年には1,000人あたり4.0まで低下し、サーベイランス開始以来最低水準を記録した1)。
季節性ピークの週間最大発生率は2016年の49.7から2022年の9.0に低下したが、8〜9月に集中する季節パターン自体は維持された1)。
日本の感染症発生動向調査でも同様の傾向が報告されており、COVID-19の感染対策がEKC減少に寄与したと考えられている1)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”パンデミック後の疫学動向
Section titled “パンデミック後の疫学動向”COVID-19関連の感染対策が2022年後半から段階的に緩和されており、EKCの発生は今後パンデミック前の水準に回帰すると予測される1)。特に保育所・幼稚園・学校など、過去に高い発生率を示した年齢層での動向監視が重要である1)。
新規治療薬の探索
Section titled “新規治療薬の探索”ポビドンヨードは消毒・殺菌剤であり、急性EKCの期間短縮と上皮下浸潤発現リスクの低減が報告されている。単独または局所ステロイドとの併用が有望であるが、最適濃度はまだ確立されていない。
ガンシクロビルゲルはEKCの期間短縮と上皮下浸潤の減少に有効性を示す報告があるが、他の抗ウイルス薬は有効性を示しておらず、さらなる研究が必要である。
局所シクロスポリンはMSIの治療において有望視されている。
角膜上皮下浸潤と角膜生体力学
Section titled “角膜上皮下浸潤と角膜生体力学”Ariciら(2022)はSEI罹患眼33名66眼の検討で、先行眼の中心角膜厚(CCT)が526.1±28.1μmと対照群(557.0±38.1μm)に比べ有意に薄いことを報告した(p=0.003)2)。先行眼のBCVA(logMAR)は0.20±0.29と対照群(-0.01±0.05)より有意に低下しており、SEI密度とIOPg・IOPccの間に負の相関が認められた(r=-0.479, p=0.006)。SEI罹患眼での中心角膜厚低下は、ステロイド治療中の眼圧測定値を過小評価させる可能性があることに注意が必要である。
EKC関連急性涙腺炎
Section titled “EKC関連急性涙腺炎”EKCに続発する急性涙腺炎は成人では極めてまれな合併症である。
Takahashiら(2022)はEKCに関連した成人急性涙腺炎を報告した3)。血清検査でアデノウイルス3型IgM陽性が確認された。涙腺への直接侵入または角結膜病変からの二次波及が機序として考えられており、成人例は4〜5例のみの報告にとどまる。
診断法の進歩
Section titled “診断法の進歩”自動化増感イムノクロマト法や銀増感法リーダーの導入により、迅速診断キットの感度が向上している。また涙液を検体とする非侵襲的キットの開発が進み、患者負担の軽減が期待される。
8. 参考文献
Section titled “8. 参考文献”- Seo Y, Kim I, Cha J, Kang S, Gwack J. Ophthalmologic Sentinel Surveillance Results, 2013-2022. Public Health Wkly Rep. 2023;16(29):992-1004.
- Arici C, Sultan P, Mergen B. Evaluation of the impact of subepithelial corneal infiltrates on corneal biomechanics after epidemic keratoconjunctivitis. Arq Bras Oftalmol. 2022;85(5):478-84.
- Takahashi Y, Vaidya A, Kono S, et al. Epidemic Keratoconjunctivitis-Associated Acute Dacryoadenitis in an Adult. Cureus. 2022;14(7):e27003.
