眼所見
結膜炎:他のウイルス性結膜炎と同様に、下眼瞼結膜の濾胞反応を伴う片眼性充血として始まる
角膜所見:粗い上皮性角膜炎を呈することがある
重症型:偽膜性結膜炎、両眼性の出血性結膜炎、偽樹枝状角膜炎に進行する場合がある
リンパ節:圧痛を伴う耳前リンパ節腫脹を合併することがある

COVID結膜炎は、重症急性呼吸器症候群コロナウイルス2(SARS-CoV-2)感染に伴う眼症状の一つである。COVID-19パンデミックは2019年12月に中国武漢で始まった。以前のコロナウイルス関連疾患であるSARSやMERSでは結膜炎の報告がなかったが、SARS-CoV-2では結膜炎の発症が確認されている。
SARS-CoV-2はコロナウイルス科に属するベータコロナウイルスである。エンベロープを持つ一本鎖RNAウイルスであり、細胞侵入にはアンジオテンシン変換酵素2(ACE2)受容体を利用する。ACE2受容体は結膜や角膜にも発現しているが、眼組織における密度は比較的低い。涙液や結膜分泌物からのウイルス検出が報告されており、眼を介した感染の可能性が示唆されている1)。ただし、眼分泌物を介した感染リスクは低いとする報告もある1)。
結膜炎がCOVID-19の唯一の徴候であった症例が報告されている。呼吸器症状や発熱に先行して結膜炎が出現する場合があり、特にパンデミック時期には結膜炎患者に対してCOVID-19の可能性を念頭に置く必要があった。ただし、結膜炎のみを呈する患者ではSARS-CoV-2関連結膜炎は一般的ではない可能性が最近の研究で示唆されている。
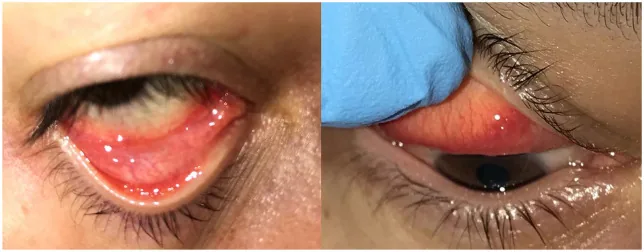
流涙、異物感、眼の充血が主な自覚症状である。無症状の場合もある。結膜炎がCOVID-19の唯一の症状であった症例も報告されている。入院後の経過中に結膜炎を発症する場合もある。
眼所見
結膜炎:他のウイルス性結膜炎と同様に、下眼瞼結膜の濾胞反応を伴う片眼性充血として始まる
角膜所見:粗い上皮性角膜炎を呈することがある
重症型:偽膜性結膜炎、両眼性の出血性結膜炎、偽樹枝状角膜炎に進行する場合がある
リンパ節:圧痛を伴う耳前リンパ節腫脹を合併することがある
全身所見
呼吸器症状:発熱、咳、息切れが一般的な所見である
消化器症状:下痢、吐き気、嘔吐も報告されている
神経症状:味覚・嗅覚の新規消失が特徴的である
その他:筋肉痛、頭痛、胸痛、喉の痛みを伴う
動物実験では前部ぶどう膜炎、網膜炎、血管炎、視神経炎も示されている。ヒトでは網膜の神経節細胞層・内網状層における軽微な微小血管異常が記述されている。
SARS-CoV-2の感染経路は主に飛沫感染と粘膜への直接接触である。結膜への感染経路としては、感染者からの飛沫による眼組織への直接接種、鼻涙管を介した鼻咽頭からの波及、涙腺からの感染の3つが推測されている。眼表面細胞はSARS-CoV-2感染に対して感受性を有することが報告されている1)。
COVID-19の重症化リスク因子として高齢、慢性肺疾患、免疫不全状態、糖尿病、肥満、慢性腎疾患、肝疾患が挙げられる。医療従事者は職業的曝露による感染リスクが高い。眼科検査は患者との至近距離で行われるため、眼科医は特に注意が必要である1)。
COVID-19の潜伏期間は平均5〜7日間である。約97%の患者が曝露後11.5日以内に症状を発症し、これが14日間の隔離推奨の根拠となっている。ウイルス排出期間の中央値は20日間であり、最大37日間に達した報告もある。
確定診断は結膜スワブのRT-PCR検査による。ただしRT-PCRは特異度は高いが感度は低い。採取のタイミングにより偽陰性が生じやすく、局所麻酔薬の使用も結果に影響しうる。患者の安全が確認されるには2回連続のRT-PCR陰性が必要とされる。
血清中のSARS-CoV-2抗体検査も診断に有用である。IgM陽性かつIgG陰性は活動性感染を示す。IgM・IgGともに陽性の場合は最近の感染である。IgM陰性かつIgG陽性は既往感染を示す。ただしIgG陽性のみでは免疫獲得を意味しない。
| 鑑別疾患 | 鑑別のポイント |
|---|---|
| アデノウイルス結膜炎 | 流行性角結膜炎。角膜上皮下浸潤が特徴的 |
| 細菌性結膜炎 | 膿性眼脂。グラム染色・培養で同定 |
| アレルギー性結膜炎 | 掻痒感が主症状。乳頭反応が優位 |
その他の鑑別疾患として単純ヘルペス角膜炎、前部ぶどう膜炎、ドライアイ症候群、露出性角膜症が挙げられる。全身症状を伴わないCOVID結膜炎の症例もあるため、パンデミック時期には充血を呈するすべての患者でCOVID-19の可能性を考慮する必要があった。
COVID結膜炎は自己限定的であり、他のウイルス性結膜炎と同様の対症療法で管理する。
薬物療法
人工涙液:眼表面の保湿と異物感の軽減に使用する
冷罨法:充血・不快感の緩和に有効である
抗菌点眼薬:二次的な細菌感染の予防を目的として投与されることがある
角膜合併症:角膜が侵された場合は追加の治療を考慮する
感染予防策
患者教育:手指衛生、眼への接触回避、マスク着用を指導する
隔離:COVID-19確定患者は感染制御のため適切な隔離措置が必要である
診療環境:細隙灯シールド使用、器具消毒、個人防護具着用を徹底する1)
遠隔診療:可能な場合はテレメディシンの活用が推奨された1)
COVID結膜炎は通常自然軽快するが、以下の合併症が起こりうる。上皮下浸潤を伴う点状表層角膜炎、細菌性二次感染、結膜瘢痕、瞼球癒着、重度のドライアイ、角膜潰瘍、角膜瘢痕が報告されている。
COVID結膜炎は後遺症を残すことなく自然に軽快する。眼に特異的な長期合併症は現時点で報告されていない。ただし、偽膜性結膜炎や角膜炎に進展した場合は結膜瘢痕や角膜混濁のリスクがあり、経過観察が必要である。
COVID-19関連結膜炎の病態生理は完全には解明されていない。SARS-CoVモデルに基づくと、疾患はウイルス複製、免疫過活動、組織破壊の3段階を経て進行すると考えられている。
SARS-CoV-2はACE2受容体を介して結膜上皮細胞に侵入する。肺組織と同様に、結膜の細胞はウイルス介在性の溶解または免疫反応によって死滅する。細胞死の結果としてウイルスが涙液中に放出される。
眼における受容体密度が低いことが、COVID-19全体の有病率と比較して結膜炎の発症率が低い理由の一つと推測されている。系統解析によりSARS-CoV-2にはL型とS型の2つの異なるタイプが存在し、100以上の株が確認されている。受容体結合領域はSARS-CoVと類似している。
COVID-19パンデミックの経験を通じて、ウイルス性結膜炎に対する感染予防策の重要性が再認識された。眼表面を介した呼吸器ウイルスの感染経路についての理解は今後も深化が期待される。