結膜炎は結膜 の炎症の総称であり、充血・眼脂・異物感を三主徴とする。
感染性(ウイルス性・細菌性・クラミジア性)と非感染性(アレルギー性・中毒性)に大別される。
成人の感染性結膜炎の約80%はウイルス性であり、アデノウイルスが最も多い。
眼脂の性状は原因推定の手がかりとなり、膿性は細菌性、漿液性はウイルス性を示唆する。
アレルギー性結膜炎 は「瘙痒感(かゆみ)」が最も特徴的な症状である。淋菌は健常角膜上皮 に感染する唯一の菌であり、角膜 穿孔のリスクがある。
治療は原因に応じて抗菌薬・抗ウイルス薬・抗アレルギー薬を使い分ける。
結膜炎(conjunctivitis)は、結膜の炎症の総称である。結膜血管の拡張による充血と浮腫を特徴とし、通常は眼脂を伴う。有病率は原因・年齢・季節により異なる。
結膜炎は大きく感染性 と非感染性 に分類される。
感染性 :ウイルス・細菌・クラミジアが代表的な病原体である。成人の感染性結膜炎の約80%はウイルス性であり、細菌性が次に多い。小児では細菌性とウイルス性がほぼ同率で発生する。非感染性 :アレルギー性結膜炎が最も多く、人口の15〜40%が罹患する。薬剤毒性や全身疾患(サルコイドーシス など)に続発する例もある。
感染性結膜炎のうち、流行性角結膜炎 咽頭結膜熱 (PCF )・急性出血性結膜炎 (AHC)は厚生労働省の感染症サーベイランスにより発生状況がモニターされている。
近年、COVID-19の眼症状として結膜炎が注目されている。入院患者における結膜炎の全体発生率は約5.9%であり、重症例では12.7%に上昇する4) 。
Q 結膜炎はうつるのか
A 感染性結膜炎(ウイルス性・細菌性)は接触感染により他者に伝播する。特にアデノウイルスは伝播リスクが10〜50%と高い。一方、アレルギー性結膜炎は非感染性であり感染しない。詳細は「原因とリスク要因」 を参照。
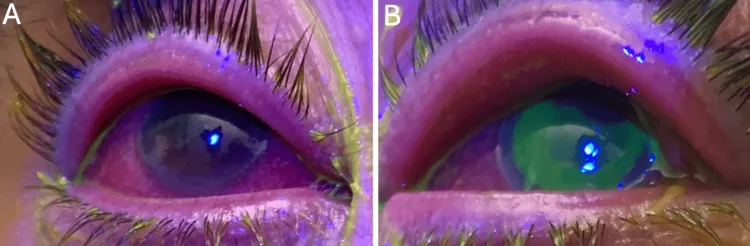
Conjunctivitis image Sinan Albear, Stephen LoBue, Ayorinde Cooley, Traeson Brandenburg, et al. Povidone-Iodine as an Adjuvant Therapy for Refractory Gonorrhea Keratoconjunctivitis: A Case Report 2025 May 7 Cureus.; 17(5):e83676 Figure 2. PMCID: PMC12143893. License: CC BY.
Aはフルオレセイン染色 下で右眼角膜にびまん性の表層点状角膜症がみられる。Bは左眼の大きな上皮欠損を示し、両眼とも結膜充血と眼瞼腫脹を伴っている。
結膜炎に共通する主な自覚症状は以下のとおりである。
異物感 :角膜上皮障害や結膜乳頭の機械的刺激で生じる。感染性・非感染性いずれでもみられる。充血 :結膜血管の拡張による。最も頻度の高い所見である。眼脂(めやに) :原因により性状が異なる(後述)。流涙 :反射性涙液分泌の亢進による。上皮障害に伴う疼痛とも関連する。瘙痒感(かゆみ) :アレルギー性結膜疾患(ACD)で最も特徴的な症状である。肥満細胞から遊離したヒスタミンが三叉神経 C線維を刺激して生じる。
眼脂の性状は原因推定の重要な手がかりとなる。
病因 眼脂の性状 淋菌 大量・黄色・純膿性 肺炎球菌・インフルエンザ菌 多量・黄白色・漿液膿性 ブドウ球菌 多量・灰白色 アデノウイルス 多量・漿液線維素性 アレルギー 中量・線維素性
結膜炎の臨床所見は原因・病態により多彩である。
カタル性
結膜充血 :球結膜・瞼結膜ともに充血。結膜円蓋部で最も強い。
粘液膿性眼脂 :細菌性結膜炎 の典型。
濾胞・乳頭なし :ブドウ球菌性結膜炎に代表される。
濾胞性
結膜濾胞 :B細胞主体のリンパ濾胞。下眼瞼円蓋部に好発。
漿液性眼脂 :ウイルス性の特徴。
耳前リンパ節腫脹 :アデノウイルス・クラミジア感染で認める。
化膿性
大量膿性眼脂 :瞼裂からあふれる黄色クリーム状の眼脂。
眼瞼腫脹・結膜浮腫 :高度の炎症を反映。
角膜穿孔のリスク :淋菌性結膜炎に特有。
その他の重要な所見:
結膜乳頭 :種々の慢性炎症で生じる。直径1mm以上を巨大乳頭といい、春季カタル やコンタクトレンズ関連巨大乳頭結膜炎で典型的にみられる。細隙灯顕微鏡で乳頭は中央から血管が広がり、濾胞は周囲に血管がみられる点で鑑別される。結膜出血 :エンテロウイルス結膜炎で出血斑として特徴的。ACDではほとんどみられない。結膜浮腫(chemosis) :血漿成分の漏出による。ACDに多いが急性感染でも生じる。偽膜 :強い炎症でフィブリン・好中球が膜状に凝固したもの。アデノウイルス結膜炎(特に乳幼児)で多い。乳幼児では上皮構造が未熟なため感染した上皮全体が脱落し、剝離しても出血は少ない。成人では剝離すると出血する。結膜瘢痕化 :炎症後遺症として不可逆性に生じる。重症例では瞼球癒着 に至る。多発性角膜上皮下浸潤(MS I) :EKC発病5〜10日後に角膜表層に出現する点状浸潤。EKCに特徴的な所見である。結膜充血と毛様充血の鑑別 :結膜充血は円蓋部で最も強く輪部 に近づくほど弱くなり、表層で鮮紅色。毛様充血は輪部で最も強く深層で紫紅色を呈する。
COVID-19関連結膜炎では濾胞反応・結膜浮腫・漿液性分泌物がみられる3) 。偽膜性炎症や結膜下出血 の報告もある3) 。
Q 目やにの色で原因がわかるのか
A 眼脂の性状は原因推定の参考になる。黄色クリーム状の大量膿性眼脂は淋菌、黄白色の漿液膿性眼脂は肺炎球菌やインフルエンザ菌、漿液線維素性の眼脂はアデノウイルスを示唆する。ただし確定診断には微生物学的検査 が必要である。
細菌性結膜炎は発症する年齢層によって原因菌の傾向が異なる。
年齢層 主な原因菌 新生児 淋菌・クラミジア・単純ヘルペスウイルス 乳幼児 インフルエンザ菌・肺炎球菌・モラクセラ菌 成人 ブドウ球菌属 高齢者 ブドウ球菌・肺炎球菌・コリネバクテリウム属
近年、メチシリン耐性黄色ブドウ球菌(MRSA)・ペニシリン耐性肺炎球菌(PRSP)・薬剤耐性インフルエンザ菌(BLNAR)などの耐性菌が増加傾向にあり、結膜炎が難治化する例もある。
淋菌 は健常な角膜上皮に感染する唯一の菌であり、角膜に炎症が及ぶと穿孔に至ることもある。成人では性行為感染症として発症する。日本ではフルオロキノロン耐性淋菌の割合が80%を超えると報告されている2) 。
結膜炎を起こす代表的ウイルスは以下の3群である。
アデノウイルス :結膜炎を起こすウイルスの65〜90%を占める。流行性角結膜炎(EKC)と咽頭結膜熱(PCF)の2つの臨床型がある。EKCの主要原因ウイルスは新型D種の54型・56型・64型などである。PCFの原因はアデノウイルス3型・4型・7型など。エンテロウイルス :急性出血性結膜炎(AHC)の原因。エンテロウイルス70型(EV70)とコクサッキーウイルスA24変異株(CA24v)がある。潜伏期は半日〜1日と短い。約1週間で後遺症なく治癒する。ヘルペスウイルス :単純ヘルペスウイルス(HSV)が急性結膜炎全体の1.3〜4.8%を占める。通常片眼性。眼瞼周囲の水疱と角膜炎の有無が鑑別に重要。
Chlamydia trachomatis 感染による結膜炎は、トラコーマ と封入体結膜炎に大別される。現在の日本でみられるのは封入体結膜炎であり、性行為感染症関連の結膜感染症の一つである。抗菌薬が効かず長引く濾胞性結膜炎(濾胞は巨大になる)ではクラミジア感染を疑う。クラミジアは細胞内でしか増殖できない性質があり、治療は長期間を要する。
一過性のアレルゲン(花粉など)または持続的なアレルゲン(ハウスダストマダニなど)に対するI型アレルギー反応である。現在または過去のアトピー性疾患(湿疹・喘息・蕁麻疹・鼻炎)の既往がリスク因子となる。春から夏にかけてより多くみられる。
新生児結膜炎 は産道感染(垂直感染)が主体である。原因微生物と発症までの期間に特徴がある。淋菌は生後1〜3日、クラミジアは3〜10日、モラクセラは7〜10日以降に発症する。淋菌結膜炎は角膜穿孔のリスクが高い。
日本ではフルオロキノロン点眼による新生児眼予防が行われているが、フルオロキノロン耐性淋菌によるブレイクスルー感染が報告されている2) 。
全身感染症の部分症状として結膜充血が生じることがある。麻疹・風疹・川崎病 ・デング熱などでみられ、これらには点眼治療は不要である。川崎病では両側性の非化膿性結膜炎(輪部を避けるパターン)が診断基準の一つとなっている7) 。
COVID-19の眼症状として結膜炎が最も多い6) 。SARS-CoV-2のACE-2受容体が角膜・結膜に発現しており、眼表面が感染標的となりうる3) 。結膜炎がCOVID-19の唯一の症状として出現する例も報告されている3) 。
Q コンタクトレンズは結膜炎のリスクになるか
A コンタクトレンズの装用は巨大乳頭結膜炎(CL-GPC)の原因となる。レンズが上眼瞼結膜と常に接触し刺激することで炎症と巨大乳頭が生じる。また、レンズや保存液の汚染は感染性結膜炎のリスクとなるため、適切なレンズケアが重要である。
結膜炎の診断は臨床所見と微生物学的検査に基づく。
原因微生物を検出する微生物学的検査は診断の要となる8) 。
塗抹検鏡 :眼脂や結膜擦過物の塗抹標本を検鏡する。
Giemsa染色 :多目的スクリーニング染色。簡易迅速染色液のDiff-Quick®では15秒で従来法とほぼ等価の染色像が得られる8) 。微生物はすべて青色に染まる。Gram染色 :細菌の陽性・陰性を鑑別する。簡易キットのフェイバーG®では3分で染色可能8) 。細菌性結膜炎では好中球優位、ウイルス性ではリンパ球(単核球)優位の浸潤がみられる。
分離培養検査 :原因菌の同定と薬剤感受性検査が可能。検体採取には輸送培地のスワブを使用し、速やかに培養に提出する。冷蔵保存が望ましい。ただし細菌性結膜炎で原因菌を検出できるのは約半数にとどまる。培養が推奨されるのは新生児・再発例・治療抵抗例・淋菌疑い例である。
アデノウイルス抗原検出キット :イムノクロマトグラフィ法(アデノチェック®・キャピリア®アデノアイ)による迅速診断。感度は80%程度であり偽陰性に注意が必要。涙液を検体とする低侵襲キットも利用可能。アレルウォッチ®涙液IgE :涙液総IgE値をイムノクロマト法で測定。特異度はほぼ100%。感度はアレルギー性結膜炎で約60%、春季カタルで約90%と重症度により異なる。好酸球染色 (エオジノステイン®など):結膜分泌物中に好酸球が証明されればACDと診断可能。
クラミジアは結膜擦過物の蛍光抗体法またはPCRで診断する。他科でクラミジア感染の診断がついていれば改めて眼科で検査する必要はない。単純ヘルペスウイルスは蛍光抗体法やPCRが有用であるが、涙液中への無症候性排出があるため陽性でも病原性を反映しない場合がある。
感染性結膜炎の鑑別には以下の臨床所見が参考になる。
原因 結膜所見 潜伏期 耳前リンパ節 アデノウイルス(EKC) 急性濾胞性(重症) 約7日 あり アデノウイルス(PCF) 急性濾胞性(軽症) 約7日 あり エンテロウイルス(AHC) 急性出血性 半日〜1日 あり 細菌性 カタル性 不定 なし クラミジア 亜急性濾胞性 不定 あり
結膜炎の治療は原因に応じて選択する。正しい診断に基づいて治療法を決定することが基本である。
初期治療としてエンピリックセラピー(経験的治療)を行い、培養結果に応じて薬剤を変更する。
成人 :ブドウ球菌を念頭にフルオロキノロン系(レボフロキサシン・ガチフロキサシン・モキシフロキサシンなど)またはセフェム系抗菌点眼薬を選択する。1日3〜4回点眼。小児 :インフルエンザ菌・肺炎球菌・モラクセラ菌を想定し、セフェム系・マクロライド系を選択する。フルオロキノロン系ではトスフロキサシン(オゼックス®・トスフロ®)が小児の保険適応を有する。新生児 :β-ラクタム系のセフメノキシム(ベストロン®点眼用0.5%)が第一選択。1日5回点眼。
抗菌点眼薬の効果は通常数日で現れ、1週間程度で治癒する。長引く場合は耐性菌、クラミジア感染、アレルギー性結膜炎、涙小管 炎の可能性を考慮する。
淋菌性結膜炎 :フルオロキノロン系に耐性を示すことが多い。セフェム系を第一選択とするが、多剤耐性淋菌にはセフトリアキソン(ロセフィン®)の点滴静注を併用する2) 。MRSA :オフロキサシン点眼(オフサロン®)、バンコマイシン眼軟膏、またはアルベカシン®自家調剤点眼(1アンプルを生食20mLに溶解)を使用する。モラクセラ菌性結膜炎 :通常ほとんどの抗菌薬が奏効する。フルオロキノロン系点眼1日3回。眼瞼炎 ・外眼角炎には眼軟膏1日2回。
新生児 :オフロキサシン(タリビッド®)眼軟膏0.3%を1日5回、8週間を目安に投与する。重症例や全身症状を伴う場合はアジスロマイシン(ジスロマック®細粒小児用10%)10mg/kg分1、3日間を併用する。成人 :長期の局所治療に加え、アジスロマイシンまたはドキシサイクリン の経口投与を行う。
アデノウイルス :有効な抗ウイルス薬は現在存在しない。二次感染予防のための抗菌点眼と非ステロイド 性抗炎症薬点眼を行う。MSIに対してはステロイド点眼が有効である。感染予防対策(手洗い・器具消毒・診察室清拭)が最も重要である。ヘルペス性結膜炎 :アシクロビル(ゾビラックス®)眼軟膏1日5回を使用する。帯状ヘルペスに対しては抗ヘルペスウイルス薬の全身投与が行われるため、結膜炎のみであれば局所治療は通常不要である。咽頭結膜熱 :EKCに準じた対症療法。プールは1か月禁止する。急性出血性結膜炎 :特異的な治療法はなく、二次感染予防の抗菌薬点眼にとどまる。約1週間で後遺症なく治癒する。
軽症〜中等症
抗ヒスタミン薬点眼 :オロパタジン(パタノール®)、エピナスチン(アレジオン®)、レボカバスチン(リボスチン®)など。
肥満細胞安定化薬 :クロモグリク酸ナトリウム(インタール®)など。花粉シーズン開始前からの予防投与が効果的。
重症
ステロイド点眼 :低用量で短期間使用する。眼圧 上昇・緑内障 のリスクに注意。
シクロスポリン 点眼
原疾患の治療が基本である。結膜炎症にはステロイド点眼(デキサメタゾン1日4〜6回またはフルオロメトロン1日3回)を使用する。偽膜は角膜上皮障害をきたす場合に鑷子で慎重に除去する。結膜への侵襲と出血を最小限にとどめるよう注意する。リグニアス結膜炎 ではトラネキサム酸が関与する場合は中止により改善する5) 。
Q ウイルス性結膜炎に抗菌薬は必要か
A アデノウイルスに有効な抗ウイルス薬は存在しない。二次感染予防として抗菌点眼薬が使用されることがあるが、ルーチンでの使用は推奨されていない。多くは1〜2週間で自然治癒する。MSI(多発性角膜上皮下浸潤)が出現した場合はステロイド点眼が有効である。
結膜は眼瞼内面と前部強膜 を覆う、非角化重層扁平上皮からなる薄い血管に富む粘膜である。結膜杯細胞が分泌するムチン(MUC-5AC)は涙液層の安定に寄与する。粘膜固有層には副涙腺(Krause腺・Wolfring腺)が散在し、涙液を分泌している。
細菌性 :常在する結膜細菌叢の異常増殖、または外部からの直接感染により発症する。細菌は結膜上皮層から時に固有層にまで浸潤する。淋菌は線毛と外膜蛋白を介して粘膜上皮細胞に接着し、健常角膜上皮にも侵入できる。細胞壁外膜のリポオリゴサッカライド(LOS)が内毒素として作用する。ウイルス性(アデノウイルス) :伝染力が強く、潜伏期5〜12日、感染可能期間10〜14日と推定される。リンパ球優位の炎症が主体であり、濾胞反応を特徴とする。EKCでは免疫反応として角膜上皮下にMSIが出現する。クラミジア :基本小体(elementary body)が宿主細胞内に侵入し網様体(reticulate body)となり増殖する。再び基本小体に変化して細胞外に放出される。治療薬は網様体にのみ効果を発揮するため、基本小体の消滅には長期治療が必要となる。
I型アレルギー反応が基本である。アレルゲンが表面IgE受容体を架橋すると結膜の肥満細胞が活性化され、ヒスタミン・ロイコトリエン・プロスタグランジン・サイトカインが放出される。これらが血管透過性を亢進させ、浮腫や好酸球・好中球の浸潤を引き起こす。
偽膜はフィブリン・好中球・渗出物からなる膜様物であり、強い炎症により結膜表面に形成される。リグニアス結膜炎はPLG遺伝子の劣性変異によるI型プラスミノゲン欠乏が原因である5) 。プラスミノゲンはフィブリン溶解の主要酵素プラスミンの前駆体であり、欠乏により粘膜表面のフィブリン除去が障害され、木質様(woody)の厚い偽膜が形成される5) 。
SARS-CoV-2は宿主細胞への侵入にACE-2受容体を利用する。ACE-2受容体は角膜・結膜にも発現しており3) 、眼表面が感染標的となりうる。鼻涙管を介してウイルスが気道に排出される可能性も指摘されている3) 。重症COVID-19における結膜炎の高頻度は、全身性のサイトカインストームの眼表面への波及を反映している可能性がある4) 。
Starrら(2023)は季節性アレルギー性結膜炎患者95例を対象とした第3相INVIGORATE試験(クロスオーバー・四重盲検)において、0.25% reproxalap点眼液がビヒクルに対し掻痒感スコア(平均差 -0.50、p < 0.001)および結膜充血スコア(平均差 -0.14、p < 0.001)を有意に改善したことを報告した1) 。Reproxalapは反応性アルデヒド種(RASP )を化学的に捕捉する新規作用機序の薬剤であり、NF -κBやインフラマソームなど炎症カスケードの上流を間接的に調節する1) 。既存の抗ヒスタミン薬に対するFDA有害事象報告の45%が「治療失敗」であることから、新たな治療選択肢として期待される1) 。
Mizushimaら(2025)はフルオロキノロン耐性 Neisseria gonorrhoeae (レボフロキサシンMIC 12 μg/mL)による新生児淋菌結膜炎を日本から報告した2) 。レボフロキサシン点眼による予防投与にもかかわらず発症し、セフォタキシム静注とアジスロマイシン内服で治癒した2) 。全ゲノム解析ではgyrAおよびparC遺伝子のミスセンス変異が確認された2) 。欧州の一部の国ではルーチンの新生児眼予防を中止しても淋菌結膜炎の増加は報告されておらず2) 、母体スクリーニングの充実と予防戦略の再構築が提言されている。
Loffredoら(2022)は11研究・2308例を対象としたメタアナリシスにおいて、重症COVID-19患者では結膜炎の発生率が有意に高いことを示した(OR 2.4、95%CI 1.4–4.0、p = 0.002)4) 。この関連はアジア人(OR 2.5)と欧州地中海地域(OR 2.3)の双方で確認された4) 。結膜炎がCOVID-19の重症度マーカーとなりうるかについて、さらなる前向き研究が求められている。
Ghassemiら(2022)は先天性水頭症を合併した21歳女性の遅発性リグニアス結膜炎を報告した5) 。タクロリムス0.01%点眼・自己血清20%・新鮮凍結血漿(FFP)点眼と外科的切除の併用で一時的に症状が消失したが、10か月後に再発した5) 。プラスミノゲン点眼および静注が一部の地域で利用可能であり、今後の有望な治療選択肢とされている5) 。
Starr CE, Nichols KK, Lang JR, Brady TC. The Phase 3 INVIGORATE Trial of Reproxalap in Patients with Seasonal Allergic Conjunctivitis. Clin Ophthalmol. 2023;17:3867-3875.
Mizushima H, Komori M, Yoshida CA, Miyairi I. Neonatal Gonococcal Conjunctivitis Caused by Fluoroquinolone-Resistant Neisseria gonorrhoeae. Emerg Infect Dis. 2025;31(10):2043-2045.
Ozturker ZK. Conjunctivitis as sole symptom of COVID-19: A case report and review of literature. Eur J Ophthalmol. 2020.
Loffredo L, Fallarino A, Paraninfi A, et al. Different rates of conjunctivitis in COVID-19 eastern and western hospitalized patients: a meta-analysis. Intern Emerg Med. 2022;17:925-928.
Ghassemi H, Atighehchian M, Asadi Amoli F. Delayed-onset ligneous conjunctivitis as a rare association with congenital hydrocephalous: a case report and review of the literature. Digit J Ophthalmol. 2022;28.
Zou H, Zhang K, Chen X, Sha S. Vogt-Koyanagi-Harada disease after SARS-CoV-2 infection: Case report and literature review. Immun Inflamm Dis. 2024;12:e1250.
Wang W, Wang H, Wang H, Cheng J. Kawasaki disease with shock as the primary manifestation: How to distinguish from toxic shock syndrome? Medicine. 2024;103(31):e39199.
感染性角膜炎診療ガイドライン(第3版). 日本眼科学会.
記事の全文をコピーして、お好みのAIに貼り付けて質問できます
下のAIを開いて、チャット欄に貼り付け(ペースト) してください