① 断端同定
創の展開:釣り針鈎や牽引糸(4-0シルクなど)で創を展開し断端を捜索する。
止血・視野確保:ボスミンガーゼ・バイポーラ・吸引嘴管を用いて止血・吸引しながら断端を探す。
断端の確認:涙小管断端は灰白色のリング状。断端発見後は通水・ブジー挿入で涙小管であるか確認する。
断端が見つからない場合:弱拡大にして牽引具を外し、解剖学的位置から涙囊側断端を推測して再捜索する。

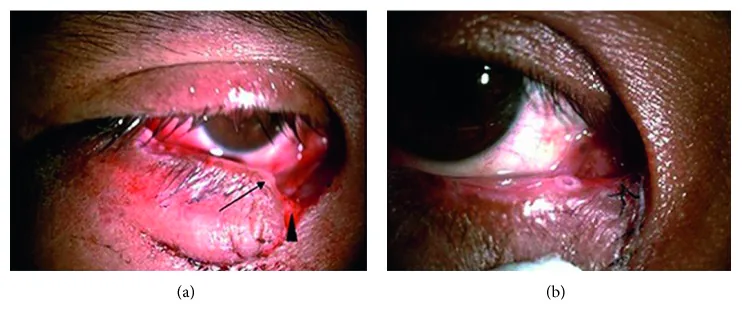
涙小管断裂(Canalicular Laceration)は、涙液排泄系の一部である涙小管に急性の物理的外傷が加わって生じる損傷である。涙小管は眼瞼の内側に位置し、瞼板構造を含まないため内眥付近で裂脱しやすい。
断裂の部位別頻度は、下涙小管単独が約71.9%で最多である。上涙小管単独は15.7%、上下涙小管または総涙小管の同時損傷は12.4%を占める。受傷機転は間接損傷と直接損傷に大別される。
損傷様式の比較を以下に示す。
| 損傷形式 | 機転 | 特徴 |
|---|---|---|
| 間接損傷 | 鈍的打撲による眼瞼の過度な外側牽引 | 鼻側で断裂し整復が困難 |
| 直接損傷 | ガラス・金属等による穿通性外傷・犬咬傷 | 断端位置は比較的浅い |
ICD-10-CM コードは右眼 S01.111A、左眼 S01.112A である。
下涙小管断裂が約71.9%で最も多い。間接損傷(打撲時に眼瞼が外側へ過度に牽引される)は鼻側で断裂が生じるため整復が難しく、直接損傷よりも手術難度が高い。
主な受傷機転を以下に挙げる。
年齢・性別のリスク特性として、損傷の大半は小児または若年成人に発生する。4歳未満は顔面犬咬傷を受けやすく、高齢者は転倒リスクが高い。男性は女性より涙小管外傷を受けやすい傾向がある。アルコール等による判断力の低下は暴力・交通事故リスクを増加させる。
眼瞼内側は瞼板構造を含まず、内眥靱帯・涙骨・上顎骨への付着部から離脱させる力が作用すると裂脱しやすい解剖学的特性がある。殴打やボール打撲などの鈍的外傷では瞼板断裂は生じにくく、眼瞼最内側で涙小管断裂を伴った裂傷となりやすい。
犬咬傷による涙小管損傷率は35.6%であり、他の原因(3.6%)と比較して約10倍高い。内眥付近の咬傷では涙小管断裂の合併を積極的に疑い、早期に眼科専門医による評価を行う必要がある。
涙点より内側の眼瞼裂傷を認めた際は、必ず涙小管断裂を疑って系統的に評価する。
主な検査法の特徴を以下に示す。
| 検査法 | 方法 | 注意点 |
|---|---|---|
| ブジー挿入 | 涙点から挿入し断裂部までの距離を計測 | 断裂端の位置推定に有用 |
| 通水検査 | 生理食塩水を注入し漏出を確認 | 不用意に行うと組織膨隆をきたし術中操作が困難になる |
| 色素・空気注入 | 反対側涙点からフルオレセインまたは空気を注入 | 断端確認の補助手技 |
上下いずれか一方の断裂であっても涙小管再建を行うことが基本である。手術の原則は、離開した組織をすべて可能な限り正常構造に戻すことである。すべての涙小管断裂は可能な限り修復すべきとのコンセンサスがある1)。
① 断端同定
創の展開:釣り針鈎や牽引糸(4-0シルクなど)で創を展開し断端を捜索する。
止血・視野確保:ボスミンガーゼ・バイポーラ・吸引嘴管を用いて止血・吸引しながら断端を探す。
断端の確認:涙小管断端は灰白色のリング状。断端発見後は通水・ブジー挿入で涙小管であるか確認する。
断端が見つからない場合:弱拡大にして牽引具を外し、解剖学的位置から涙囊側断端を推測して再捜索する。
② チューブ留置
単涙小管ステント:Mini Monoka(ミニモノカ)など。
双涙小管ステント:Crawford(クロフォード)・Ritleng(リトレン)ステントなどを用いて涙点から鼻腔まで留置する。
③ 涙小管縫合
断端縫合:9-0〜10-0ナイロン糸または8-0吸収糸で2〜3針縫合する。後壁から縫合し結び目は外向きに。展開緊張を緩めてから結ぶ。
周囲組織縫合:ホルネル筋を含む周囲組織を一緒に縫合することが機能的再建に重要である。
内眥靱帯:断裂があれば縫合する(怠ると涙点外側偏位・醜形となる)。
皮膚縫合:皮下組織・皮膚を7-0ナイロン糸で縫合する。なお、デブリードマンは組織欠損を生じるため行わない。
④ 術後管理
点眼:術翌日より抗菌薬とステロイド点眼を開始する(ステロイドはチューブに対する異物反応予防目的)。
抜糸:皮膚縫合は5〜7日後(1週間前後)に行う。
通水検査:術後約2週間で初めて行う(早期施行は断裂部リークにより治癒遅延の原因となる)。
チューブ抜去:通常1〜2か月で抜去し、その後2〜3か月間は2週間ごとに通水確認する。
動物咬傷の場合は以下を考慮する。
受傷後48時間以内の整復が望ましいとされる。1週間以内であれば比較的容易に修復できる。陳旧例でも手術適応はあるが、瘢痕が進むほど断端の発見が困難になる。受傷直後でも即時緊急手術は必ずしも必要でなく、全身状態や他の外傷を優先した上で計画的に手術を行うことも許容される。
涙液排泄系は、涙点→垂直部(膨大部、約2 mm)→水平部(約8 mm)→総涙小管(3〜5 mm)→涙嚢の順に構成される。涙点は上眼瞼では内眥から約6.5 mm、下眼瞼では約6.0 mmの位置にある。涙点の断面積は下涙点が0.321 mm²、上涙点が0.264 mm²であり、統計的有意差はない1)。涙小管の管腔径は約1〜2 mmである。総涙小管は患者の98%に存在し、80%以上の症例で上下涙小管が合流して形成される。
瞬目時(閉瞼)
眼輪筋前瞼板部の収縮:膨大部を圧迫し、涙小管を短縮・圧迫する。涙点を内側に移動させながら陰圧を形成して涙液を吸引する。
ホルネル(Horner-Duverney)筋の収縮:涙嚢・鼻涙管に陽圧を加えて涙液を鼻腔へ押し出す1)。
開瞼時
涙小管・涙嚢の拡張:陰圧が生じて涙液を吸引する1)。
ホルネル筋の解剖学的配置:涙小管周囲をシザーリングパターンで囲み、水平涙小管周囲ではより密・平行に走行する(電子顕微鏡・3D組織学による知見)1)。
上下涙小管の涙液通過時間はほぼ等しく(涙道シンチグラフィでも統計的有意差なし)、一方が障害されても他方がある程度代償する1)。
片側涙小管閉塞のみでは、眼瞼位置が正常であれば健側涙小管を介して効果的に涙液が排泄される。単涙小管閉塞患者のうち、基礎涙液環境下で流涙を経験するのは10%未満である1)。
下涙小管修復失敗患者の75%が流涙を生じなかったことが報告されている(Ortiz and Kraushar)1)。また、Smit and Mouritsは単涙小管損傷で修復しなかった16例の全例で流涙なしと報告している1)。
こうした代償機構の存在にもかかわらず、現在のコンセンサスとして涙小管断裂は可能な限り修復すべきとされている1)。健側涙小管の排泄量増加に加え、涙点閉塞が眼表面と涙腺の相互作用に影響して涙液分泌を減少させる自動調節機構の可能性も示唆されている1)。
必ずしも流涙が生じるわけではない。片側涙小管閉塞患者のうち基礎涙液環境下で流涙を経験するのは10%未満であり、下涙小管修復失敗例の75%でも流涙は認められなかった1)。残存涙小管による代償機構が働くためである。ただし、現在のコンセンサスとして可能な限り修復を行うことが推奨されている。
腫瘍切除後など涙小管の一部が残存する場合、残存涙小管を有袋化(マルスピアリゼーション)して涙液排泄路として活用する手技が検討されている。
Chiu らの22眼を対象とした後方視的研究では、マルスピアリゼーション施行後の流涙率は9.1%であり、非再建群(文献上の流涙率12.5%/97眼)と比較して良好な成績が示された1)。
マルスピアリゼーションは涙小管の毛細管作用やVenturi管効果を阻害する可能性がある。しかし、瘢痕による狭窄を回避できる簡便な手技として、完全修復が困難な症例での代替手段として検討されている1)。
電子顕微鏡および3D組織学を用いた研究により、ホルネル(Horner-Duverney)筋と涙小管の精密な解剖学的関係が明らかになりつつある。水平涙小管周囲の筋線維配列の詳細は、涙道手術の精度向上に寄与することが期待される1)。