早期所見
視神経乳頭炎(papillitis):軽度の乳頭浮腫・充血。
硝子体炎:軽度〜中等度の硝子体混濁(grade 1前後)1)。
集簇する灰白色の網膜下病変:クラスター状に分布する多発白点1)。
移動性の網膜下トラック:線虫移動の軌跡。症例の91.7%に認められる1)4)。
血管炎:網膜血管周囲の炎症所見1)4)。

びまん性片側性亜急性視神経網膜炎(Diffuse Unilateral Subacute Neuroretinitis; DUSN)は、線虫が網膜下腔を移動することで生じる多局性脈絡網膜炎である。1978年にGassらが初めて報告し、当初は「unilateral wipeout syndrome」とも呼ばれていた3)。健康な小児・若年成人に好発し1)、片側性が典型的だが両側性発症の報告も存在する3)。
原因線虫は複数知られており、虫体のサイズと推定流行地域によって分類される。
| 虫種 | 体長の目安 | 主な流行地域 |
|---|---|---|
| Baylisascaris procyonis | 1500〜2000 μm | 米国中西部・北米 |
| Toxocara canis | 400〜1000 μm | 米国南東部・熱帯地域 |
| Ancylostoma caninum | 400〜1000 μm | 熱帯・亜熱帯 |
| Gnathostoma spinigerum | 400〜1000 μm | アジア(タイ等) |
流行地域は米国中西部・南東部、ブラジル、カリブ海諸島、インド、マレーシアなど広範にわたる。マレーシアでは土壌伝播性線虫(STH)の有病率が52〜76%に達するとされる4)。
片側性が典型的だが、両側性発症の報告も存在する3)。一方の眼に治療が遅れた場合や免疫状態によっては反対眼への波及が生じうる。ただし両眼同時発症は稀であり、片眼の所見が他眼と非対称であればDUSNを念頭に置いた精査が必要である。
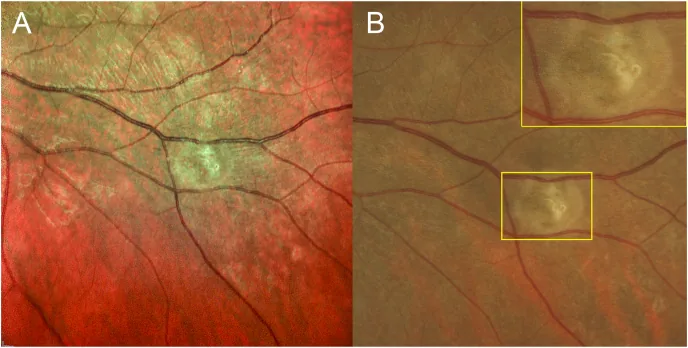
DUSNの臨床所見は病期によって大きく異なる。
早期所見
視神経乳頭炎(papillitis):軽度の乳頭浮腫・充血。
硝子体炎:軽度〜中等度の硝子体混濁(grade 1前後)1)。
集簇する灰白色の網膜下病変:クラスター状に分布する多発白点1)。
移動性の網膜下トラック:線虫移動の軌跡。症例の91.7%に認められる1)4)。
血管炎:網膜血管周囲の炎症所見1)4)。
晩期所見
視神経萎縮:乳頭の蒼白化。早期治療がない場合、数ヶ月以内に出現1)。
網膜細動脈狭細化:18ヶ月以上経過した症例で認められる1)。
びまん性RPE変性:網膜色素上皮のびまん性萎縮・変性。
RAPD陽性:相対的求心性瞳孔反応障害。視神経障害の証拠1)3)。
非典型的な臨床像として、広範滲出性網膜剥離(手動弁〜光覚なしまで視力低下)1)、肉芽腫性前部ぶどう膜炎(mutton-fat KP、前房炎症4+、続発性高眼圧38 mmHg)4)、黄斑部囊胞様浮腫(CME)4)などが報告されている。
DUSNの感染経路は宿主動物との接触・汚染された環境への曝露が主体である。
健康な小児・若年成人に好発するが、特定の基礎疾患がなくても発症しうる1)。流行地域(米国中西部・南東部、ブラジル、アジア熱帯地域)への渡航・居住歴、アライグマ等の野生動物との接触歴、加熱不十分な食物の摂取歴がリスク因子となる。
確定診断には眼底における線虫の直接可視化が必要だが、これが可能なのは全症例の約25〜39%にとどまる1)。連続眼底写真の比較による虫体の移動パターン確認が有用である1)。
主要な画像検査の特徴を下表に示す。
| 検査法 | 主な所見・特徴 |
|---|---|
| 赤外線ライブイメージング | 嫌光性線虫を900 nm光で追跡可視化2) |
| Enface swept-source OCT | 線虫移動経路の「ワームホール」空洞(初報告)3) |
| MultiColor走査型レーザー | GR(515 nm)・BR(488 nm)で虫体描出3) |
| OCT(断層) | 網膜下液中のコイル状線虫描出1) |
| FFA | びまん性RPE変化、乳頭からの漏出1)4) |
| FAF | 乳頭周囲・黄斑部の自家蛍光増強1) |
Enface swept-source硝子体OCTでは、内境界膜(ILM)レベルにおいて線虫の移動経路に生じた空洞「ワームホール」が観察され、これは線虫が硝子体に移動した際の痕跡として初めて報告された3)。また赤外線ライブイメージングは、線虫が可視光(450〜490 nm)に対して回避行動を示す嫌光性を利用し、900 nm近赤外線モードで虫体をリアルタイムに追跡できる2)。
中心性漿液性脈絡網膜症、トキソプラズマ網脈絡膜炎、サルコイドーシス、梅毒性網膜炎、多発性消失性白点症候群(MEWDS)、猫ひっかき病(CSD)などとの鑑別が必要である。CSDとDUSNの重複感染例も報告されており4)、単一の診断に固執しないことが重要である。
線虫が直接可視化できるのは症例の約25〜39%にすぎない1)。視認できない場合は、片側性の多局性白点病変・視神経乳頭炎・硝子体炎の組み合わせ、好酸球増多、流行地域への渡航歴・動物接触歴などを総合して臨床的に診断する。赤外線ライブイメージングやEnface OCTなどマルチモーダルイメージングを駆使して線虫の検出を試みることが推奨される。
DUSNの治療は線虫の視認の可否によって方針が異なる。レーザー光凝固・アルベンダゾール内服・ステロイド全身投与の3剤併用が最も予後良好とされる1)。
線虫が視認できた場合の第一選択治療である1)。
アルベンダゾールの標準的な投与量・期間は確立していないが1)2)、複数のレジメンが報告されている。
| 投与レジメン | 備考 |
|---|---|
| 400 mg/日 × 30日 | 標準的な単純レジメン2) |
| 400 mg × 2/日 × 30日 | 高用量レジメン2) |
| 200 mg × 2/日 × 6週 | 分割投与1) |
| 400 mg × 2/日 × 6週 | 高用量・長期1) |
| 400 mg/日 × 6週 | 単回投与・長期4) |
アルベンダゾールは硝子体炎を合併した眼では血液網膜関門(BRB)の破綻により眼内移行性が向上し、治療効果が高くなる1)。
ステロイド(副腎皮質ステロイド):炎症抑制目的にプレドニゾン40〜60 mg/日を2〜4週で漸減する(例:30 mg→20 mg→10 mg→5 mgのスケジュール)2)。
併存感染に対する治療:CSD合併例にはドキシサイクリン100 mg × 2/日 × 6週4)。続発性高眼圧にはティモロール・ブリモニジン・アセタゾラミドが使用される4)。
レーザー光凝固
適応:眼底で線虫が直接視認できる場合。
原則:視認後は直ちに照射する。線虫の位置から1〜2 DD離れた後方から包囲する。
注意:滲出性網膜剥離合併例ではレーザーが届かない場合がある1)。
アルベンダゾール
適応:線虫が視認できない場合、またはレーザー治療の補助として。
投与量:400 mg/日〜400 mg × 2/日で30日〜6週間1)2)。
特記:硝子体炎合併例で眼内移行性が向上1)。
ステロイド
適応:炎症が強い場合の補助療法。
用法:プレドニゾン40〜60 mg/日から漸減2)。
目的:硝子体炎・血管炎・視神経炎の抑制。
早期にレーザー光凝固が行われた場合は視力回復が期待できる。しかし視神経萎縮や広範なRPE変性が生じた晩期症例では不可逆的な視力障害が残存する1)。20歳以上の患者で1ヶ月以内の早期受診が最終視力改善と関連することが示されており1)、早期介入が重要である。
DUSNの網膜障害は、線虫が網膜下腔を移動することによる局所的な機械的・毒性刺激と、宿主側の免疫応答(炎症反応)の組み合わせによって生じる。この機序は「toxic autoimmune nematode retinopathy(毒性自己免疫性線虫網膜症)」と表現される1)。
線虫は当初は網膜下腔に限局して移動するが、硝子体腔に移行することもある。Enface swept-source硝子体OCTで観察された「ワームホール」は、線虫が硝子体内を移動した痕跡の空洞として初報告されており3)、B. procyonisは網膜の全層をランダムに移動する可能性が示唆されている3)。
病態の時系列は以下の通りである。
線虫が産生する毒素と宿主の免疫反応の両者が網膜障害を引き起こす1)。早期には可逆的な光受容体機能低下にとどまるが、晩期には視神経萎縮・びまん性RPE変性・網膜動脈狭細化が進行して不可逆的な視力障害となる。このため、線虫が眼内に長期間留まるほど視力予後が悪化する。
Hänsliら(2024)は、タイ渡航後にDUSNを発症した14歳男児(最高矯正視力 20/100)に対し、赤外線ライブイメージング(900 nm)で線虫をリアルタイム追跡し、ナビゲーテッドレーザー(Navilas 577s)によるレーザー光凝固を施行した2)。
レーザー照射直前の赤外線モードによる線虫可視化と、4×4パターン(100 μm、400 mW、20 ms、41スポット)の照射を組み合わせることで、嫌光性線虫の回避行動を抑えながら正確に光凝固を完成させた2)。治療後にアルベンダゾール(400 mg/日 × 30日)とプレドニゾン(30 mg→漸減)を追加し、血清 Toxocara 抗体陽性が確認された。
Sodhiら(2021)は、37歳女性(最高矯正視力 CF、硝子体細胞1+)のDUSN症例でEnface swept-source硝子体OCTを施行し、ILMレベルに線虫の移動経路に一致する空洞(「ワームホール」)を世界で初めて記録した3)。
従来の断層OCTではILMレベルで線虫が確認されたが、Enface硝子体OCT画像では移動経路そのものが空洞として連続的に描出された3)。この所見は線虫が硝子体に侵入していた証拠であり、B. procyonisが網膜全層をランダムに移動するという仮説を支持する。
同症例においてMultiColor走査型レーザーイメージング(緑色反射515 nm・青色反射488 nm)を用いることで、白色光眼底写真では確認しにくい線虫の全体像が描出された3)。これらのマルチモーダルアプローチは線虫が直接視認できない症例での診断率向上に貢献することが期待される1)2)3)。