周辺顆粒型
分布:周辺部網膜から発症する最も緩徐な病型。
外観:小さな白色顆粒状浸潤が集簇し、境界は不整。
臨床的意義:症状が出にくく発見が遅れやすい。

サイトメガロウイルス(cytomegalovirus; CMV)網膜炎は、ヒトヘルペスウイルス5型(HHV-5)であるサイトメガロウイルスが網膜全層に壊死性炎症を引き起こす疾患である。サイトメガロウイルスは二本鎖DNAを持つ最大のヘルペスウイルスであり、初感染後は単球・マクロファージ・樹状細胞に潜伏する4)。世界的な血清陽性率は約80%に達し、初感染は通常小児期に不顕性感染として経過する11)。
免疫機能が低下した宿主ではサイトメガロウイルスが再活性化し、網膜を含む多臓器に重篤な障害を引き起こす。サイトメガロウイルス網膜炎はAIDS最大の眼科合併症であり、CD4陽性T細胞数が50個/μL未満になると発症リスクが急増する。HAART(highly active antiretroviral therapy)導入以前はHIV/AIDS患者の20〜40%に発症したが、HAART普及後は90%以上減少した9)。
HIV/AIDS以外でもサイトメガロウイルス網膜炎は発症する。腎移植後の発症率は1〜2%とされる9)。造血幹細胞移植(allo-HSCT)後も報告されており、5,721例14年間の追跡で10例のサイトメガロウイルス網膜炎が確認されている8)。近年はCAR-T細胞療法後の発症例も報告され、初の関連症例として注目されている8)。免疫正常者での発症は稀であるが、報告例は存在する2)3)。
極めて稀だが発症例は報告されている。長期ステロイド使用・糖尿病による免疫機能低下・免疫老化(immunosenescence)などが背景として挙げられる2)3)6)。HIV陰性でも油断はできない。
ある。後ろ向き研究では、HIV陽性サイトメガロウイルス網膜炎患者の15%がHIV診断前に眼科を受診しており、9%ではサイトメガロウイルス網膜炎がAIDSの唯一の診断基準疾患であったと報告されている12)。サイトメガロウイルス網膜炎を疑った場合は、HIV検査を積極的に行うべきである。
サイトメガロウイルス網膜炎の初期は無症状であることが多く、約54%の症例では発症時に自覚症状がない。病変が拡大するにつれ以下の症状が出現する。
サイトメガロウイルス網膜炎の眼底所見は3つの臨床パターンに分類される。いずれの型も活動縁では顆粒状の混濁が特徴的である。初期は硝子体・前眼部炎症がほとんどなく、免疫正常者の網膜炎とは対照的である6)。
周辺顆粒型
分布:周辺部網膜から発症する最も緩徐な病型。
外観:小さな白色顆粒状浸潤が集簇し、境界は不整。
臨床的意義:症状が出にくく発見が遅れやすい。
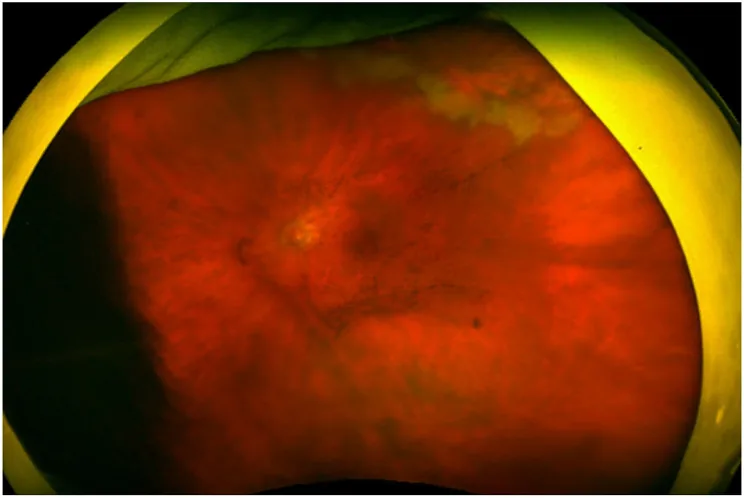
後極部劇症型
分布:後極部・視神経乳頭・黄斑周囲に好発。
外観:広範な黄白色の網膜壊死と火炎状出血が混在。「ピザパイ状(pizza pie)」と形容される。
臨床的意義:視力予後が悪く、緊急治療を要する。
霜枝状血管炎型
分布:網膜血管に沿って広がる。
外観:血管周囲に白色の浸潤が帯状に付着。「霜枝状(frosted branch angiitis; FBA)」と呼ばれる。
臨床的意義:サイトメガロウイルス-IRISの徴候として出現することがある7)。
病変のゾーン分類は治療の緊急度を判断するうえで重要である。
| ゾーン | 範囲 | 臨床的意義 |
|---|---|---|
| Zone 1 | 視神経乳頭1DD以内・黄斑2DD以内 | 即座に治療開始 |
| Zone 2 | 赤道部〜渦静脈膨大部 | 治療を考慮 |
| Zone 3 | 最周辺部 | 経過観察も可 |
網膜剥離(RD)は重篤な合併症である。病変が網膜面積の25%以上に及ぶと約1/3で裂孔原性網膜剥離が生じる。HAART以前のRD発生率は33%、HAART普及後は8.7%に減少した5)。
Tangら(2021)は、HAART開始35日後に霜枝状血管炎を発症したHIV患者を報告した7)。房水中IL-6は2,845 pg/mL、IL-8は967.8 pg/mLと著明に上昇しており、unmaskingタイプのIRISとしてのFBAであった。
Jayadevら(2023)は、糖尿病を合併するHIV患者に全層黄斑出血を伴うサイトメガロウイルス網膜炎が発症した症例を報告した1)。HIV網膜症との合併が視力予後を悪化させていた。
サイトメガロウイルス網膜炎の本質は「サイトメガロウイルスの再活性化」であり、発症には免疫抑制状態が不可欠である。
免疫機能が低下している患者では報告されている。文献上9例が確認されており、多くは投与後平均2.6ヶ月以内に発症した3)。過去に問題なく投与できた例でも44.5%は次回投与後に発症している3)。免疫抑制状態の患者への投与は慎重に判断する必要がある。
サイトメガロウイルス網膜炎の診断は主として臨床診断であり、免疫抑制状態の患者における特徴的な眼底所見で確定する。
散瞳眼底検査が基本である。「ピザパイ状」の網膜壊死・出血はほぼ病因確定的な所見である。Zone 1病変(ゾーン分類の表参照)は視機能に直結するため即座に治療を開始する。
鑑別すべき主な疾患を以下に示す。
| 疾患 | 鑑別ポイント | 炎症の特徴 |
|---|---|---|
| HIV網膜症 | 綿花状白斑<750μm | 炎症なし |
| 急性網膜壊死(ARN) | 免疫正常者・強い炎症 | 前部ぶどう膜炎強い |
| トキソプラズマ網膜炎 | 既存瘢痕近傍・強炎症 | 著明な硝子体炎 |
綿花状白斑(cotton-wool spot)との鑑別では病変サイズが参考になる。750μm未満は綿花状白斑、それを超えるものはサイトメガロウイルス網膜炎を疑う。
サイトメガロウイルス網膜炎の第一選択薬はガンシクロビル(ganciclovir; GCV)静注またはバルガンシクロビル(valganciclovir; VGCV)経口である。治療は導入療法と維持療法の2段階で行う。
主要薬剤の投与量を以下に示す。
| 薬剤 | 導入量 | 維持量 |
|---|---|---|
| GCV静注 | 5 mg/kg×2回/日(2〜3週間) | 5 mg/kg/日 |
| VGCV経口 | 900 mg×2回/日(3週間) | 900 mg/日 |
| ホスカルネット静注 | 90 mg/kg×2回/日(2週間) | 90〜120 mg/kg/日 |
ホスカルネット(foscarnet)とシドフォビル(cidofovir)はGCV/VGCVに不耐容または耐性を示す場合の第二選択薬である。
GCV/VGCV
適応:第一選択。Zone 1は静注GCVを優先。
導入:GCV 5 mg/kg×2/日(静注)またはVGCV 900 mg×2/日(経口)。
主な副作用:骨髄抑制(好中球減少・血小板減少)。血球モニタリングが必須。
ホスカルネット
適応:GCV耐性・不耐容例の第二選択。
導入:90 mg/kg×2/日(静注)。
主な副作用:腎毒性・電解質異常(低Ca・低Mg・低K)。点滴中の補液が必要。
シドフォビル
適応:多剤耐性例への選択肢。
投与間隔:週1回(導入)→ 2週1回(維持)。
主な副作用:眼圧低下(50%まで)・前部ぶどう膜炎・腎毒性。プロベネシドの前投与が必要。
全身療法に加えて、または全身療法が困難な場合の補助療法として行う(本邦では適応外使用)。
導入療法終了後は維持療法を継続する。HIV/AIDS患者では抗ウイルス療法を少なくとも6ヶ月継続し、CD4陽性T細胞数が100個/μL超を4〜6ヶ月維持できれば中止を検討する。経過観察は導入中は週1回、維持中は2週に1回の散瞳眼底検査を行い、安定後は月1回とする。
HAART開始後にCD4が回復する過程で、残存するサイトメガロウイルス抗原に対する過剰な免疫応答が生じることがある。これを免疫再構築ぶどう膜炎(immune recovery uveitis; IRU)という。サイトメガロウイルス網膜炎の10〜17%に発生し、多くはHAART開始後3ヶ月以内に出現する。対応は以下の通りである。
GCV耐性にはホスカルネットへの切り替えが第一選択である。さらなる耐性例にはシドフォビルが使用される。サイトメガロウイルス特異的T細胞療法(CMVST)という新たな選択肢も研究段階にある10)。詳細は「最新の研究と今後の展望」を参照。
サイトメガロウイルスは血行性に播種し、網膜血管内皮細胞・網膜色素上皮(RPE)に感染する。その後、網膜全層に及ぶ壊死性炎症を引き起こす。サイトメガロウイルスはウイルス性インターロイキン-10(cmvIL-10)を産生して免疫を抑制し、pp65タンパクがcGAS-STINGシグナル経路を阻害し、MHC-I様分子でNK細胞の攻撃を回避する4)。これらの免疫回避機構が慢性持続感染の基盤となる。
サイトメガロウイルスはACE2受容体の発現を上昇させることも示されており、SARS-CoV-2との共感染を促進する可能性が指摘されている4)。
HAART開始後にCD4陽性T細胞が回復すると、組織内に残存するサイトメガロウイルス抗原に対して過剰な免疫応答が生じる。「unmaskingタイプ」のIRISは、HAART開始直後にそれまで制御されていた感染が顕在化する病態であり、HAART開始35日後にFBAとして発現した症例が報告されている7)。
Tangら(2021)が報告したFBA症例では、房水中IL-6(2,845 pg/mL)・IL-8(967.8 pg/mL)が著明に上昇し、抗ウイルス療法のみで炎症が改善した7)。
サイトメガロウイルスとVZV・EBVの共感染は単独感染より予後が悪い。
Kondoら(2025)は両眼性サイトメガロウイルス網膜炎にEBV・VZVが共感染した症例を報告した5)。定量PCRではサイトメガロウイルス 6.7×10⁷コピー/mL・VZV 1.3×10⁸コピー/mLと高値であり、網膜剥離を両眼に来した。
薬剤抵抗性サイトメガロウイルス網膜炎に対する第三者ドナー由来サイトメガロウイルス特異的T細胞(CMVST)輸注療法が注目されている。
Liら(2022)は薬剤抵抗性サイトメガロウイルス網膜炎の患者に対してCMVSTを2回輸注し、サイトメガロウイルスの完全消退を達成した10)。末梢血中のIFN-γ産生CD8陽性T細胞が0%から8.1%に増加し、その後4.8%で安定した。
この手法は標準抗ウイルス薬が無効な症例に対して有望な選択肢となりうる。現時点では一般的な治療法ではない10)。
レテルモビル(letermovir)・マリバビル(maribavir)はGCV/ホスカルネット耐性サイトメガロウイルスに対して有効性が示されている新規抗ウイルス薬である。特にマリバビルはHSCT後の難治性・耐性サイトメガロウイルス感染症に対してFDA承認を取得している。サイトメガロウイルス網膜炎に対するエビデンスはまだ限られているが、多剤耐性例への応用が期待される。
Zuら(2022)はCAR-T細胞療法後に発症した世界初のサイトメガロウイルス網膜炎症例を報告した8)。CAR-T療法による深刻な液性免疫低下がサイトメガロウイルス再活性化を促進したと考えられ、診断にはNGSが活用された。
CAR-T療法を受けた患者では術後のサイトメガロウイルススクリーニングと眼科的モニタリングの必要性が示唆される8)。
サイトメガロウイルスはACE2発現を上昇させることによりSARS-CoV-2との共感染を助長する可能性がある4)。また、サイトメガロウイルス自体がCOVID-19重症化後に再活性化する症例も報告されている4)。免疫抑制患者のCOVID-19重症化時には眼科的評価も検討すべきとされる。
サイトメガロウイルス感受性に影響する宿主遺伝子多型の同定が進んでいる4)。将来的にはハイリスク患者の遺伝的スクリーニングが予防戦略に活用される可能性がある。
ある。CAR-T療法後の深刻な液性免疫低下がサイトメガロウイルスの再活性化を引き起こすことが確認されており、世界初の関連症例が2022年に報告されている8)。CAR-T療法後はサイトメガロウイルスのスクリーニングと眼科的フォローアップを検討することが推奨される。