抗コリン性散瞳
眼科用散瞳・調節麻痺薬:アトロピン、シクロペントラート、トロピカミド(±フェニレフリン)
スコポラミンパッチ:乗り物酔い用パッチを扱った後の指による眼への接触
全身投与の抗コリン薬:抗ヒスタミン薬、三環系抗うつ薬、抗精神病薬(フェノチアジン系)、鎮痙薬
植物由来:チョウセンアサガオ(Jimson weed)、ベラドンナアルカロイド

薬物性散瞳(pharmacologic dilation of the pupil)は、外因性の薬物により片眼性または両眼性の散瞳(mydriasis)が引き起こされる状態である。対光反射・近接反射に対する縮瞳反応が不良または消失する。
最も一般的な機序は抗コリン性散瞳であり、虹彩括約筋の副交感神経ムスカリン受容体が遮断されることで生じる。交感神経刺激(アドレナリン作動性散瞳)でも散瞳は起こるが、この場合は対光反射・近接反射が比較的保たれる点が抗コリン性散瞳との重要な相違点である。
瞳孔の正常径は室内で平均4mm程度だが、2〜6mmと個人差が大きい。正常者の約20%に生理的瞳孔不同(0.5〜1.0mm以下の左右差)を認めるため、軽度の瞳孔差のみで病的意義を判断してはならない。
正常者の約20%に生理的瞳孔不同(1.0mm以下の左右差)が存在し、それ以外に異常所見がなければ病的意義は低い。ただし、眼瞼下垂・眼球運動障害・頭痛を伴う場合は動眼神経麻痺を疑い緊急対応が必要である。詳細は「診断と検査方法」の項を参照。
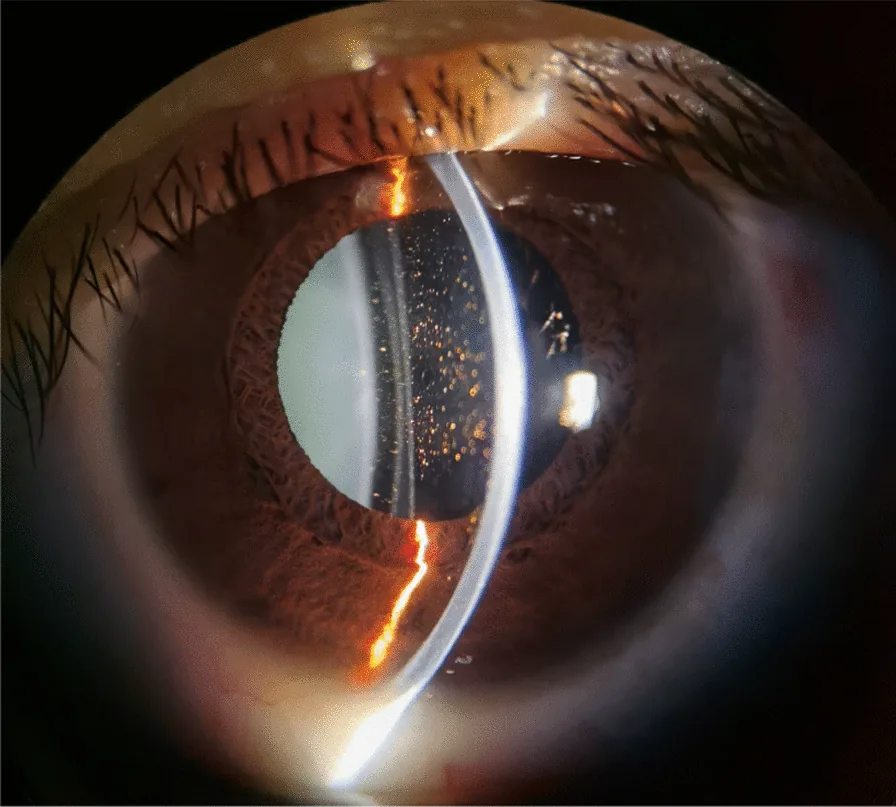
抗コリン性散瞳における所見:
アドレナリン作動性散瞳における所見:
全身性抗コリン中毒の徴候:
散瞳の原因物質を機序別に分類する。
抗コリン性散瞳
眼科用散瞳・調節麻痺薬:アトロピン、シクロペントラート、トロピカミド(±フェニレフリン)
スコポラミンパッチ:乗り物酔い用パッチを扱った後の指による眼への接触
全身投与の抗コリン薬:抗ヒスタミン薬、三環系抗うつ薬、抗精神病薬(フェノチアジン系)、鎮痙薬
植物由来:チョウセンアサガオ(Jimson weed)、ベラドンナアルカロイド
アドレナリン作動性散瞳
眼科用薬:フェニレフリン塩酸塩(5%、ネオシネジン)
薬物乱用:コカイン(ノルエピネフリン再取り込み阻害)、アンフェタミン(ノルエピネフリン放出促進)
鼻炎用点鼻スプレーの誤用:アドレナリン作動性成分による持続的散瞳
ボツリヌス毒素
全身性ボツリヌス中毒:約50%の症例で両眼性散瞳を生じる
機序:短毛様体神経終末からのアセチルコリン放出のシナプス前抑制
鑑別注意:1%ピロカルピン点眼で縮瞳する(受容体側は正常なため)
各散瞳薬の散瞳最大到達時間と効果持続時間を把握しておくことが、「いつ頃戻るか」という患者説明に直結する。
| 薬剤名(商品名) | 散瞳最大到達 | 効果消失まで |
|---|---|---|
| アトロピン(0.5〜2%) | 約1時間 | 約10日間 |
| シクロペントラート 1%(サイプレジン) | 約1時間 | 48〜72時間 |
| トロピカミド(ミドリンM/P 0.5%) | 20〜30分後 | 5〜8時間 |
| フェニレフリン 5%(ネオシネジン) | 40〜60分後 | 約5時間 |
アトロピンでは血圧上昇・心悸亢進・口渇・顔面紅潮・幻覚・興奮が生じることがある。特に乳幼児では全身吸収により顔面紅潮・口渇・頻脈などのアトロピン中毒症状が出やすいため注意が必要である。シクロペントラートではめまい・運動失調・見当識障害・眠気・幻覚などの一過性の精神神経症状が報告されている。
散瞳点眼薬・経鼻吸入薬・スコポラミンパッチ・抗コリン薬の使用歴を詳細に確認する。薬物中毒を考える場合は、血液房水関門の存在やメラニン色素との結合による眼内移行の特殊性も念頭に置く。
ピロカルピンは瞳孔括約筋のコリン受容体を直接刺激して縮瞳を惹起する薬剤である。以下の順序で段階的に行う。
第1段階:0.1%(または0.0625%)ピロカルピン点眼→45分後観察
縮瞳がみられた場合は緊張性瞳孔(アディー瞳孔)を疑う。脱神経過敏により正常では反応しない低濃度でも縮瞳が生じる。
第2段階:低濃度で縮瞳がない場合は1%ピロカルピン点眼
例外:ボツリヌス毒素中毒による散瞳は第2段階の1%ピロカルピンで縮瞳する。シナプス前抑制のため受容体側は正常であり、薬物性と混同しないよう注意する。
散瞳を呈する主要疾患の鑑別ポイントを示す。
| 疾患 | 瞳孔所見 | 鑑別の鍵 |
|---|---|---|
| 薬物性散瞳 | 散瞳、対光反射消失 | 1%ピロカルピンで縮瞳せず |
| 動眼神経麻痺 | 散瞳、対光反射消失 | 眼瞼下垂・眼球運動制限あり |
| 緊張性瞳孔(アディー) | 散瞳、近見反応保持 | 低濃度ピロカルピンで縮瞳 |
| Argyll Robertson瞳孔 | 両眼性高度縮瞳 | 近見反応保持、神経梅毒等 |
| ホルネル症候群 | 縮瞳 | 眼瞼下垂、顔面発汗異常 |
| 生理的瞳孔不同 | 左右差1mm以下 | 反射正常、他所見なし |
その他、外傷性散瞳・先天性散瞳・閉塞隅角緑内障後の麻痺性散瞳・ウレッツ・ザバリア症候群(全層角膜移植術後の医原性散瞳)なども念頭に置く。
散瞳を伴う動眼神経麻痺であり、特に内頸動脈と後交通動脈の分岐部に生じた動脈瘤が緊急性の高い原因として挙げられる。眼瞼下垂や眼球運動制限を伴う場合は生命に関わる可能性があり、高解像度CTA・MRI/MRAによる緊急精査が必要である。
抗コリン性またはアドレナリン作動性散瞳と診断がつけば、原因物質の効果が消失するにつれ瞳孔と視力(調節力)は自然に回復する。この旨を患者に説明して安心させることが治療の出発点となる。具体的な効果消失の目安については「散瞳薬の特徴」の項の表を参照。
散瞳効果の消失時間は薬剤によって大きく異なる。トロピカミドでは5〜8時間、フェニレフリンでは約5時間が目安であるが、アトロピンでは最大10日間にわたって散瞳が持続するため、効果が完全に消失するまで運転は避ける必要がある。
虹彩筋は2種類の平滑筋からなる。
副交感神経麻痺薬(抗コリン薬)は瞳孔括約筋を弛緩させて散瞳を引き起こす。交感神経刺激薬は瞳孔散大筋を収縮させるが、作用は副交感神経麻痺薬に比べ弱い。
網膜視細胞 → 網膜神経節細胞 → 視神経 → 視交叉 → 外側膝状体手前で視覚路から離脱 → 視蓋前域 → Edinger-Westphal(EW)核 → 動眼神経 → 海綿静脈洞 → 眼窩 → 毛様体神経節 → 短毛様神経 → 眼球内(虹彩括約筋)。
EW核からの副交感神経線維の95%が毛様体筋(調節)へ至り、5%のみが瞳孔括約筋(対光反射)に至る。この比率がアディー瞳孔における対光近見反射解離の発症機序にも関わる。