前眼部

梅毒の眼科的徴候(眼梅毒)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 梅毒の眼科的徴候とは
Section titled “1. 梅毒の眼科的徴候とは”眼梅毒(ocular syphilis)は、梅毒トレポネーマ(Treponema pallidum subsp. pallidum)が眼組織に感染し、眼内炎症を引き起こす病態である。あらゆる眼構造が侵される可能性があり、臨床像が多彩なため「偉大なる模倣者(the great imitator)」と呼ばれる。治療上は神経梅毒に準じて扱う。
世界全体で年間570〜600万件の新規梅毒感染が15〜49歳で報告される1)。梅毒全症例のうち眼への関与は約0.6〜2%とされる1)2)。North Carolinaの研究では4,232例中63例(1.5%)に眼梅毒が認められ、そのうち38%が第1期・第2期の時点で診断された1)。近年はMSMやHIV共感染を含む患者を中心に増加傾向にある。日本でも、ペニシリン導入後に罹患率は著明に減少したが、感染例は再び増加している。
本疾患は1530年にGirolamo Fracastoroが「Syphilis sive Morbus Gallicus」で初めて命名し、1905年にFritz SchaudinnとErich Hoffmannがスピロヘータ病因を発見した1)。
眼梅毒は第1期から第3期、潜伏期を含むあらゆる病期で発症しうる。眼症状が梅毒診断の最初のきっかけとなるケースもある。そのため、原因不明のぶどう膜炎では常に梅毒を考慮する必要がある。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”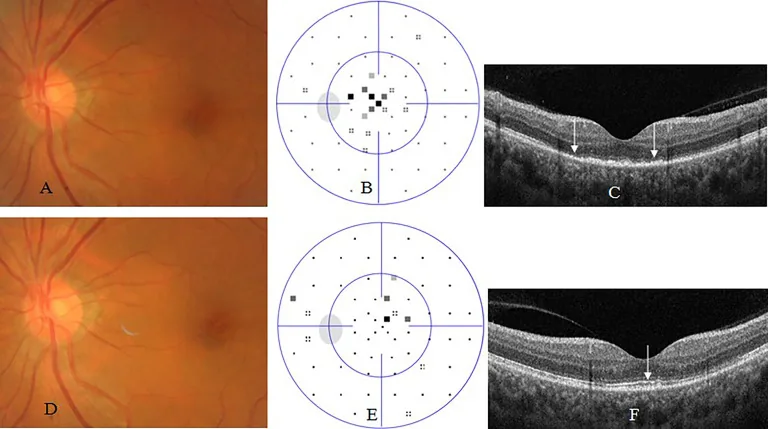
- 視力低下:急性〜慢性に進行する。程度は軽度の霧視から高度の視力障害まで幅広い。
- 飛蚊症・光視症:硝子体混濁や網膜炎に伴い出現する。
- 眼痛・充血:前眼部炎症(ぶどう膜炎・強膜炎)で認められる。
- 羞明:炎症の進行とともに増強する。
- 片眼性または両眼性(HIV陽性では両眼性が多い)2)。
- 眼症状が梅毒の最初の徴候として現れることがある2)5)。
眼梅毒の所見は、侵される部位によって多彩な形態をとる。
ぶどう膜・後眼部
視神経・瞳孔
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”病原体と伝播経路
Section titled “病原体と伝播経路”- 病原体:梅毒トレポネーマ(Treponema pallidum)。スピロヘータ目の偏性寄生体1)。
- 伝播:性的接触(約60%の伝播率)が主経路。経胎盤感染により先天性梅毒が生じる1)。
- MSM:米国での主要リスク要因1)。
- HIV共感染:眼梅毒リスクを約2倍に増加させる1)。両眼性になりやすく後眼部関与が多い。CD4数 <200 cells/ml・ウイルス量 >200 copies/mlで有病率が上昇する。
- 複数の性的パートナー、コンドーム不使用8)。
経胎盤感染で発症する。早期先天梅毒では網脈絡膜炎を呈する。遅発性先天梅毒ではHutchinson三徴候(永久歯のM型欠損、内耳性難聴、角膜実質炎)が特徴的である。日本では月齢早期に発見・治療されるため遅発例はまれとされる。
HIV共感染は眼梅毒の重要なリスク要因であり、梅毒診断時にはHIV検査が全例に推奨される。HIV陽性ではぶどう膜炎の重症度が増し、両眼性になりやすいなど臨床像が変化する。また、AIDSでは血清学的検査が偽陰性となる場合がある点にも注意が必要である1)。
4. 診断と検査方法
Section titled “4. 診断と検査方法”原因不明のぶどう膜炎では常に梅毒を考慮し、高い疑いの指数(index of suspicion)を持つことが重要である。
血清学的検査
Section titled “血清学的検査”日本の診療では以下の2種の検査を組み合わせる。
| 検査の種類 | 代表的検査 | 用途 |
|---|---|---|
| 非トレポネーマ検査(STS) | RPR、VDRL | 感染スクリーニング・治療効果判定 |
| トレポネーマ検査(TP抗原法) | TPHA、FTA-ABS、TP-PA | 特異的確定診断 |
- 活動性の判定:RPR 16倍以上・TPHA 1,280倍以上 → 活動性高い。
- 治療効果の判定:RPR 8倍以下、あるいは初期値の1/4以下に低下 → 駆梅効果あり。
- プロゾーン現象:高力価では非トレポネーマ検査が偽陰性になる場合がある(希釈検査が必要)。
- 逆シーケンスアルゴリズム(CDC推奨):まずトレポネーマ検査(EIA/CLIA)→ 陽性なら非トレポネーマ検査の順で実施。早期症例検出に有利1)。不一致例(トレポネーマ陽性・非トレポネーマ陰性)にはTP-PAによる再検を行う。
髄液検査(CSF)
Section titled “髄液検査(CSF)”眼梅毒では神経梅毒合併の評価のためCSF検査が推奨される4)。ただし、CDC 2021ガイドラインでは、孤立性の眼症状・確認された眼異常・トレポネーマ検査陽性が揃う場合、治療前のCSF検査は必須ではないとされる3)。
- CSF-VDRL:特異性高いが感度低い。
- CSF FTA-ABS:感度高いが特異性低い。
眼科画像検査
Section titled “眼科画像検査”- 蛍光眼底造影(FA):血管壁染色、血管漏出、視神経乳頭過蛍光、ASPPCではレオパードスポットパターン1)。治療効果のモニタリングにも有用。
- 光干渉断層計(OCT):外層網膜変化(EZ/IZバンド破壊、RPE隆起)、嚢胞様黄斑浮腫、網膜前膜の確認3)。
- 自家蛍光(FAF):ASPPCでは過蛍光・低蛍光パッチを呈する3)。
サルコイドーシス、結核性ぶどう膜炎、急性網膜壊死(ARN)/PORN、APMPPE、蛇行状脈絡膜炎、サイトメガロウイルス網膜炎、トキソプラズマ網膜炎、ベーチェット病、眼内リンパ腫などとの鑑別が必要である。HIV陽性患者では特に注意を要する4)7)。
5. 標準的な治療法
Section titled “5. 標準的な治療法”日本における標準治療
Section titled “日本における標準治療”経口駆梅療法(軽症例・外来管理の場合):
- サワシリン錠(250 mg)4錠 1日4回分割 4週間投与。
神経梅毒・眼梅毒(入院・静注療法):
梅毒性ぶどう膜炎では神経梅毒合併例が多く、CDCガイドラインに準じた高用量ペニシリン静注療法が標準である。
- 水性結晶ペニシリンG:1,800〜2,400万単位/日(300〜400万単位を4時間ごとIVまたは持続点滴)× 10〜14日間2)3)5)1)。
- 代替レジメン:プロカインペニシリンG 240万単位 筋注1日1回 + プロベネシド 500 mg 1日4回経口 × 10〜14日間2)1)。
Nwaobi et al.(2023)が報告した46歳男性では、RPR 1:64、TPHA 1:512の眼梅毒に対してIV PCG 400万単位 q4hによる神経梅毒治療を実施し、6ヶ月後に視力が回復した2)。
眼局所治療:
- ステロイド点眼 + 散瞳薬点眼(前眼部炎症に対して)。
- 炎症が強い例では全身ステロイド投与を追加する。ただしステロイドは必ず抗菌薬開始後に使用する。
網膜合併症への対応:
治療効果の判定:
RPR(脂質抗原法)の推移を参考にする。抗体価8倍以下、あるいは初期値の1/4以下への低下をもって駆梅効果ありと判断する。
ペニシリンアレルギーへの対応
Section titled “ペニシリンアレルギーへの対応”ペニシリン脱感作(desensitization)が第一に推奨される1)7)。
- セフトリアキソン:1〜2 g 筋注または静注 1日1回 × 14日間1)6)。
- ドキシサイクリン:200 mg/日(100 mg×2回)× 28日間1)7)。
Cubelo et al.(2022)は、HIV陽性・PCGアレルギーの24歳男性にドキシサイクリン100 mg BID 14日間を投与し、RPRが1:1,024から1:32へと低下したことを報告した7)。その後PCG脱感作を実施した。
ヤーリッシュ・ヘルクスハイマー反応
Section titled “ヤーリッシュ・ヘルクスハイマー反応”治療開始24時間以内に死滅した梅毒トレポネーマ由来の炎症性リポタンパク質に対する反応として発症する。
- 症状:発熱、頭痛、筋肉痛。早期梅毒の30〜70%、神経梅毒の2%で発生する1)。
- 眼症状:視力低下、黄斑浮腫、視神経乳頭腫脹、綿花状白斑が報告されている。
- 対応:治療は継続する。対症療法として解熱剤・鎮痛剤を使用する。
ペニシリン脱感作が第一に推奨される。これが困難な場合、代替薬としてセフトリアキソン(1〜2 g 1日1回 × 14日間)またはドキシサイクリン(200 mg/日 × 28日間)が用いられる1)7)。ただし、いずれも眼梅毒に対するエビデンスはペニシリンに比べ限られている。
治療は中止せず継続する。発熱や頭痛などの全身症状には解熱剤・鎮痛剤による対症療法を行う。眼症状(視力低下・乳頭腫脹等)を含む反応は通常一時的であり、治療の継続とともに改善する。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”梅毒の4病期と眼関与のタイミング
Section titled “梅毒の4病期と眼関与のタイミング”第1期
潜伏期:10〜90日。
下疳:接種部位に無痛性硬結。約4週間で消失。結膜や眼周囲に生じることもある。
第2期
出現時期:下疳出現後4〜10週。
全身播種:血行性に神経・眼・消化器・肝臓を侵す。眼は約10%で関与する。手掌・足底の斑状丘疹状発疹が70%以上に認められる。
眼所見:ぶどう膜炎・網膜炎・視神経炎が主体。
潜伏期
分類:早期(1年以内)と後期(1年以降)。
経過:未治療の約1/3が第3期へ進行する。無症状でも眼梅毒が顕在化することがある。
第3期
心血管系:大動脈炎、大動脈瘤。
神経梅毒:髄膜梅毒、髄膜血管梅毒、脊髄癆、進行性麻痺。
眼所見:アーガイル・ロバートソン瞳孔、視神経萎縮、ゴム腫。
ゴム腫:良性局所肉芽腫反応。脈絡膜・虹彩を含む全身に発生。
免疫応答と組織障害機序
Section titled “免疫応答と組織障害機序”梅毒トレポネーマはTLR2/TLR4/TLR5依存性シグナルを介してIL-1β、IL-6、IL-12、TNF-αの産生を誘導し、遅延型過敏反応類似の組織障害を引き起こす1)。CD4+細胞とマクロファージが第1期病変を支配し、CD8+細胞が第2期を支配する。IFN-γの産生はマクロファージを活性化・遊走させる。
免疫回避と慢性感染
Section titled “免疫回避と慢性感染”梅毒トレポネーマは緩徐な増殖と、眼・CNS・胎盤などの免疫特権組織への侵入能を持つ1)。Fas関連死経路を介したCD4+細胞のアポトーシスにより免疫クリアランスが不完全となり、慢性感染が成立する。
HIV共感染の影響
Section titled “HIV共感染の影響”HIV陽性患者では第2期後の眼梅毒進行が加速する。両眼性関与はHIV陽性患者の62%に対しHIV陰性患者の38%と高頻度である(96例の研究)1)。AIDSでは血清学的検査が偽陰性となる場合があり、診断に注意を要する。
7. 最新の研究と今後の展望(研究段階の報告)
Section titled “7. 最新の研究と今後の展望(研究段階の報告)”炎症性脈絡膜新生血管(iCNV)に対する抗VEGF療法
Section titled “炎症性脈絡膜新生血管(iCNV)に対する抗VEGF療法”眼梅毒に合併するiCNVは極めて稀な病態である。Świerczyńska et al.(2021)の報告では、アフリベルセプト硝子体内注射により約1/3が1回の注射で病勢安定、約2/3が2回の注射で視力安定に至った6)。
同報告では、ペニシリンアレルギーのためセフトリアキソン2 g/日 IV 14日間で治療された症例が含まれる。iCNVは抗菌薬治療のみでは消退せず、抗VEGF硝子体内注射の追加が有効であった6)。
静脈優位型梅毒性網膜血管炎
Section titled “静脈優位型梅毒性網膜血管炎”通常、梅毒性網膜血管炎は動脈炎または混合型が多いとされるが、HIV共感染例で静脈炎優位の症例が報告されている。
Mammo et al.(2022)は、53歳のHIV陽性男性に静脈炎優位の汎ぶどう膜炎を認め、IV PCG 400万単位 14日間 × 2コースで治療した症例を報告した9)。治療後に傍静脈色素性網膜症(paravenous pigmentary retinopathy)に進行した。骨小体状色素変化を欠く点でPPRCA類似の所見であった。
マルチモーダルイメージングによる診断精度の向上
Section titled “マルチモーダルイメージングによる診断精度の向上”EDI-OCT・超広角自家蛍光(FAF)・ICGの組み合わせにより、眼梅毒の診断精度向上が期待されている3)1)。ICGでは脈絡膜の暗点ドット、ホットスポット、ぼやけた脈絡膜血管が検出される。これらのマルチモーダルイメージング所見の蓄積が、サルコイドーシスや結核との鑑別に貢献する可能性がある。
8. 参考文献
Section titled “8. 参考文献”- Chauhan K, Bhatt DL, Bhardwaj P, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. DOI:10.1080/09273948.2023.2217246.
- Nwaobi S, Nwaobi A, Karunakaran K, et al. Through the Eyes: A Case of Ocular Syphilis. Cureus. 2023;15(11):e48XXX. PMC10694475.
- Kayabai M, Doğan R, Kaçar İ, et al. Presentation of Ocular Syphilis with Bilateral Optic Neuropathy: A Rare Case Report. Neuro-Ophthalmology. 2023. PMC10732629.
- Fekri S, Golabdar M, Rahimi M, et al. The First Reported Case of Ocular Syphilis in an Iranian Patient Presenting with Intermediate Uveitis. J Ophthalmic Vis Res. 2023. PMC10794801.
- Das P, Chakraborty PP, Mondal SK, et al. Ocular syphilis in antibiotic era: A review with case series. Indian J Sex Transm Dis AIDS. 2025. PMC12716672.
- Świerczyńska MP, Nowak M, Michalak J, et al. Choroidal neovascularization secondary to ocular syphilis treated with intravitreal aflibercept. Rom J Ophthalmol. 2021;65(4). PMC8764425.
- Cubelo M, Almeida MJ, Sobrinho-Simões J, et al. A Case of Ocular Syphilis in an HIV-Positive Patient With Penicillin Allergy. Cureus. 2022;14(9). PMC9574520.
- Kiani R, Patel L, Gupta N, et al. Blurry Diagnosis of Ocular Syphilis: A Case Report. Cureus. 2022;14(10). PMC9635406.
- Mammo DA, Ober MD, Dansingani KK. Ocular Syphilis With Phlebitis and Paravenous Pigmentary Retinopathy. J VitreoRetinal Dis. 2022. PMC9954775.
