特発性(54.6%)
特発性:原因不明で最多の病型4) 6)。良性で自然軽快傾向あり。
先天性:全体の約6%。新生児では視床下部未熟性が関与2) 6)。

ハーレクイン症候群(Harlequin syndrome)は、交感神経系の片側性機能障害により生じる自律神経症候群である。 病変側の顔面・上体の無汗症・血管収縮(蒼白)と、対側の代償性発汗・紅潮を特徴とする。
1988年にLanceおよびDrummondらにより初めて報告された1)。 名称の由来は、16世紀イタリアの仮面劇(コンメディア・デッラルテ)の登場人物「ハーレクイン」の赤と黒に二分された仮面である6)。 なお、ハーレクイン型魚鱗癬(重症の遺伝性皮膚疾患)とは全く異なる疾患である6)。
「ハーレクイン徴候(Harlequin sign)」は顔面の非対称的な紅潮・発汗という身体所見そのものを指し、「ハーレクイン症候群」は特発性・先天性を含むより広い臨床的文脈で用いられる概念である6)。
文献上約100例が報告されており1) 4)、Guillotonらの108例レビューによれば特発性が54.6%、二次性・医原性が45.4%を占める4) 6)。 先天性は全症例の約6%とされる6)。 女性・30代に最も多く1)、小児報告例は37例に止まる1)。 新生児では視床下部の機能的未熟性を原因として比較的高頻度に認められる2)。
まったく別の疾患である。ハーレクイン症候群は交感神経系の機能不全による自律神経疾患であり、ハーレクイン型魚鱗癬は重症の遺伝性皮膚疾患である。疾患名が似ているだけで病態・症状・治療はまったく異なる6)。
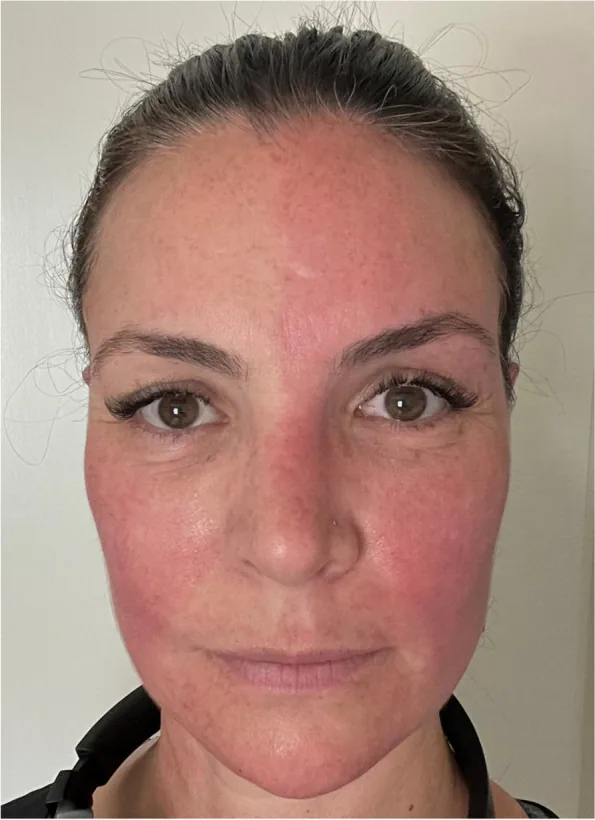
症状は間欠的に出現し、誘因なしに安静時に生じることもある。
発症機序は節前または節後レベルでの交感神経支配の遮断である。 障害側の交感神経機能が失われる一方、健側が代償的に過活動となり非対称な所見が生じる。 片頭痛や三叉神経自律神経性頭痛との関連も報告されている1) 3)。
特発性(54.6%)
特発性:原因不明で最多の病型4) 6)。良性で自然軽快傾向あり。
先天性:全体の約6%。新生児では視床下部未熟性が関与2) 6)。
二次性(45.4%)
圧迫性病変:Pancoast腫瘍、縦隔腫瘍、甲状腺腫(62×52×32 mmの多結節性甲状腺腫による報告あり)、頸動脈解離1) 3) 6)
医原性:交感神経切除術後、麻酔手技後(ESPブロック等)、カテーテル留置後1) 5)
全身疾患:ギラン・バレー症候群、糖尿病性ニューロパチー、多発性硬化症、脳幹梗塞、脊髄空洞症1) 2) 3)
麻酔の傍椎体腔への拡散により交感神経が一時的に遮断され、ハーレクイン様所見を呈することがある。リポソーマルブピバカインを用いたT2レベルの傍脊椎ブロック後に遅発性(5時間後)に生じた報告もある5)。この医原性の場合は通常6〜12時間で自然消失する5)。
診断は主として特徴的な臨床所見に基づく臨床診断である6)。
二次性を除外するための画像検査が重要である。
以下の疾患との鑑別が必要である。
| 疾患 | 鑑別ポイント |
|---|---|
| ロス症候群 | 広範な無汗・深部腱反射消失・アディー瞳孔の三徴 |
| ホルネル症候群 | 縮瞳・眼瞼下垂・無汗症のみ。代償性健側紅潮なし |
| ホームズ・エイディー症候群 | 瞳孔異常・深部腱反射消失が主体 |
治療方針は原因により異なる。
二次性の場合は原因疾患の治療が最優先である6)。 特発性は良性・自己限定性であり、多くはカウンセリングと経過観察のみで対応する2) 3)。
薬物療法
プロプラノロール:β遮断薬。発汗・紅潮の抑制に使用される3)。
オキシブチニン:抗コリン薬。多汗症への効果が期待される3)。
手技・手術療法
ボツリヌス毒素注射:代償性多汗部位への局所投与1)。
星状神経節ブロック:交感神経遮断による症状緩和1) 3)。
VATS交感神経切除術:43歳女性で術直後に症状が完全消失し、4ヶ月後も再発なしの報告あり4)。
特発性の場合は良性かつ自然軽快傾向があり、必ずしも治療を要しない2) 3)。社会的・心理的苦痛が著しい場合のみ、ボツリヌス毒素注射・星状神経節ブロック・交感神経切除術などを検討する。二次性の場合は原因疾患の治療が優先される。
ハーレクイン症候群の基盤は顔面・体幹の交感神経支配の3ニューロン経路の障害にある3)。
病変が交感神経経路のどのレベルに生じるかにより、ホルネル症候群の合併有無が変化する3) 6)。
| 障害部位 | ホルネル合併 | 臨床的特徴 |
|---|---|---|
| T1〜T3(眼交感+発汗血管運動)障害 | あり | ハーレクイン症候群+ホルネル症候群 |
| T2〜T3のみの障害 | なし | ハーレクイン症候群単独 |
| 上頸神経節以降の節後性障害 | あり(前額内側無汗) | 顔面他部位は温存されうる |
障害側の交感神経が遮断されると、健側の交感神経活動が相対的に亢進し、代償性の紅潮・多汗が生じる1) 6)。 正中線を境とした非対称所見はこの機序による。副交感神経による再支配の可能性も一部で示唆されている3)。
障害側の交感神経機能が失われることで、その側の血管拡張抑制・発汗抑制が解除される。一方、障害されていない健側は相対的に交感神経活動が亢進し、代償性の紅潮・多汗が生じる1) 6)。正中線での明瞭な左右差はこの非対称な交感神経活動を反映している。
Tecikら(2025)は、5年間持続した特発性ハーレクイン症候群(43歳女性)に対してVATS(胸腔鏡下)交感神経切除術を施行し、術直後に症状が完全消失、4ヶ月後の時点でも再発を認めなかったことを報告した4)。Guillotonらのレビューでは54.6%が特発性であり4) 6)、外科的治療の適応候補群の存在を示唆している。
Dalldorfら(2022)は、T2レベルの脊柱起立筋面ブロック(ESPブロック:リポソーマルブピバカイン133 mg+0.25%ブピバカイン各側20 mL)後に5時間の遅延をもってハーレクイン症候群が発症した初症例を報告した5)。通常1時間以内に生じるとされる局所麻酔関連の医原性ハーレクイン症候群が遅発性に出現した初報告であり、徐放性製剤(持続時間約72時間)特有の発症様式と考えられている。症状は翌朝までに自然消退した。
Strongら(2025)は、62×52×32 mmの多結節性甲状腺腫による二次性ハーレクイン症候群(49歳女性)に対して甲状腺全摘術を施行したが、術後約1年後も症状が持続したことを報告した3)。圧迫性病変の除去後も交感神経路の慢性的変化が不可逆となりうることを示す知見として注目される。