前房の容積
前房深度:3.6 mm(Gullstrand模型眼)
前房容積:160〜200 μL
房水更新時間:約60〜70分で全量置換
本記事は、眼科臨床で参照頻度の高い正常値・臨界値を、眼球の解剖部位別に集約したリファレンスである。
出典は日本の眼科教科書5冊に限定した。
眼軸長は眼球の前後径であり、屈折状態を決定する最大の因子である。
| 時期 | 眼軸長 |
|---|---|
| 出生直後 | 16〜18 mm(約17 mm) |
| 1歳 | 約21 mm |
| 2〜5歳 | 22.15 mm |
| 5〜16歳 | 22.71 mm |
| 成人正視眼 | 約24 mm |
眼軸長は生後1年で急激に増大し、6〜7歳頃にプラトーに達する。新生児では前眼部が成人の70〜80%に達する一方、後眼部は50%以下にとどまる。Gullstrand模型眼の眼軸長は24.0 mmと定義される。
年齢別の正常値と小眼球の閾値を以下に示す(超音波Aモード測定、単位:mm)。
| 時期 | 正常(男) | 正常(女) | 小眼球(男) | 小眼球(女) |
|---|---|---|---|---|
| 出生後 | 16.85 | 16.60 | 14.70 | 14.44 |
| 2歳 | 20.60 | 20.29 | 17.97 | 17.65 |
| 6〜7歳 | 22.00 | 21.68 | 19.19 | 18.86 |
| 13歳〜成人 | 23.40 | 23.06 | 20.42 | 20.06 |
新生児の眼軸長は約17 mm、成人では約24 mmであり、約7 mmの差がある。単純計算では15 D以上の近視化が予想されるが、角膜屈折力の減少や水晶体の変化により代償され、正視が維持される。これを正視化(emmetropization)と呼ぶ。
成人水平径:11〜12 mm
成人垂直径:10〜11 mm
新生児水平径:9.8 mm(9〜10.5 mm)
新生児垂直径:やや大きく 10.4 mm
角膜曲率半径(成人):7.7〜8.0 mm
Gullstrand模型眼の角膜前面曲率半径:7.7 mm
角膜屈折力(Gullstrand模型眼):43.05 D
新生児の角膜屈折力:47.5〜51 D(成人より急峻)
| 層・部位 | 厚み |
|---|---|
| 角膜中央部(成人) | 約520 μm |
| 角膜全体厚(別の記載) | 約550 μm |
| 上皮 | 約50 μm(全体厚の10%) |
| 実質 | 約500 μm(全体厚の90%) |
| 内皮 | 約5 μm |
| Bowman膜 | 約10 μm |
| 周辺部(成人) | 0.7〜0.9 mm |
上皮 : 実質 : 内皮の厚さの比は 0.1 : 1 : 0.01 である。
新生児の角膜厚は出生時0.96 mm、翌日611 μm、3日目580 μm と急速に減少し、生後6カ月で成人レベルの0.5 mmに達する。
角膜内皮細胞は生体内では分裂増殖せず、加齢に伴い減少する。
| 指標 | 値 |
|---|---|
| 生下時の角膜内皮細胞密度 | 約5,000 cells/mm² |
| 幼児期の角膜内皮細胞密度 | 3,500 cells/mm² |
| 高齢者の角膜内皮細胞密度 | 2,500〜3,000 cells/mm² |
| 加齢減少率 | 毎年0.3〜0.7%(約0.6%/年) |
| 水疱性角膜症閾値 | 500 cells/mm²以下 |
内皮細胞の正常面積は約300 μm²、厚みは4〜6 μmである。形態評価の指標として、変動係数(CV値)の正常値は0.25程度で0.35以上が異常、六角形細胞出現率は正常で70〜80%、50%以下が異常とされる。
角膜上皮のターンオーバーは約1週間である。
加齢とともに角膜厚が増加することは証明されていない。加齢による角膜の変化としては、老人環・血管侵入・倒乱視化が挙げられる。
角膜内皮細胞はポンプ機能により角膜の含水率を一定に保ち、透明性を維持する。生体内では分裂増殖しないため、加齢や手術侵襲で減少すると回復しない。500 cells/mm²以下になると水疱性角膜症を発症し、角膜は浮腫・混濁を来す。
強膜は眼球外壁の約5/6を占める。部位により厚さが大きく異なる。
| 部位 | 厚み |
|---|---|
| 視神経乳頭周囲(最厚部) | 約1 mm |
| 角膜輪部 | 0.8 mm |
| 赤道部 | 0.6 mm |
| 直筋付着部(最薄部) | 0.3 mm |
小児の赤道部強膜厚は0.45 mmと成人の1.09 mmに比べ薄く、乳幼児では高眼圧により拡張しやすい(牛眼)。
強膜を貫通する主な構造物は以下の通りである。
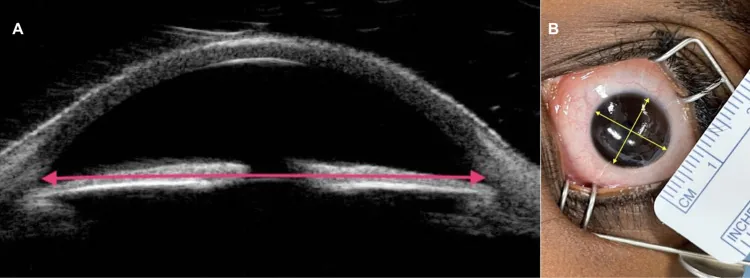
前房の容積
前房深度:3.6 mm(Gullstrand模型眼)
前房容積:160〜200 μL
房水更新時間:約60〜70分で全量置換
房水の産生
日中の分泌量:約2.5〜3.0 μL/min
夜間の分泌量:約1.5 μL/min(覚醒時の約50%に低下)
能動輸送:房水産生の80〜90%を占める
房水産生量は加齢に伴い10歳ごとに3.2%減少する。日本人の眼圧が加齢で低下する一因とされる。
房水の流出経路は、経Schlemm管流出路が総流出量の90%を占める主経路である。
眼球全体の屈折力約58 Dのうち、水晶体の屈折力は約15〜20 D(Gullstrand模型眼では19.11 D)を担う。水晶体は生涯にわたり増大し続ける。
| 時期 | 水晶体直径 |
|---|---|
| 生下時 | 6.00 mm |
| 2カ月 | 6.80 mm |
| 3カ月 | 7.1 mm |
| 6〜9カ月 | 7.66 mm |
| 1歳9カ月 | 8.4 mm |
| 2〜5歳 | 8.5 mm |
| 16歳 | 9.3 mm |
水晶体直径は眼軸長と最もよく相関する。
毛様体筋は輪状筋(Muller筋)、斜走筋(放射状筋)、縦走筋(Brucke筋)の3層からなる。
硝子体は加齢に伴い液化が進行する。14〜18歳で全体の約20%、80〜90歳で50%以上が液化する。部分後部硝子体剥離(後部硝子体剥離)から完全後部硝子体剥離への進展ピークは50〜60歳代である。
毛様体扁平部の解剖に基づく。ひだ部(角膜輪部から2〜2.5 mm)を避け、かつ鋸状縁(平均6 mm)より前方で安全に刺入するため、3.5〜4.0 mmの位置が選択される。有水晶体眼では水晶体との接触を避けるためやや後方(4 mm)とする。
中心小窩
直径:300〜500 μm
網膜厚(組織学):0.13 mm
網膜厚(光干渉断層計):0.18〜0.2 mm
発達の時期
黄斑形成開始:胎生7カ月頃
中心窩の完成:生後4カ月頃
黄斑の成熟:生後15カ月でほぼ成熟、5歳頃まで成熟化が続く
岸ポケットは3歳頃に出現し、Cloquet管との連絡通路は5歳から観察され、11歳で50%に認められる。
視神経の全長は約50 mmで、以下の4部位に区分される。
| 部位 | 長さ |
|---|---|
| 眼内 | 1 mm |
| 眼窩内 | 25〜30 mm |
| 視神経管内 | 4〜10 mm(約6 mm) |
| 頭蓋内 | 10 mm |
1眼あたり杆体細胞が約1億個、錐体細胞が600〜700万個存在する。杆体は暗所視(薄暮視)を、錐体は明所視と色覚を担う。視細胞の外節は1,000〜2,000枚の円板膜を持ち、毎日約10%が網膜色素上皮により貪食・更新される。
4直筋の筋長はいずれも約40 mmで、角膜輪部からの付着距離が異なる(Tillauxのらせん)。
| 外眼筋 | 腱長(mm) | 輪部からの距離 |
|---|---|---|
| 内直筋(MR) | 3.7 | 5.5 mm |
| 下直筋(IR) | 5.5 | 6.5 mm |
| 外直筋(LR) | 8.8 | 6.9 mm |
| 上直筋(SR) | 5.8 | 7.7 mm |
下斜筋の筋長は36 mm(腱 <1 mm)、上斜筋は筋長60 mm(腱30 mm)。
涙液は眼表面の保護・光学面の維持に不可欠な薄い液体層である。
涙道の寸法は以下の通りである。
| 発達指標 | 時期・値 |
|---|---|
| 新生児の屈折値(1カ月) | 平均 +3.2 D |
| 3カ月児の屈折値 | 平均 +3.9 D |
| 1歳児の屈折値 | 平均 +1.9 D |
| 視覚の感受性ピーク | 1歳6カ月頃(8歳まで残存) |
| 正常両眼視の完成 | 生後2〜6カ月 |
| 立体視の発達 | 24カ月頃まで |
| 色覚の確認 | 4週で少数、12週で全児 |
新生児の屈折値は生後3カ月まで遠視が増加し(+3.2 D → +3.9 D)、その後は減少に転じて正視化が進む。
出生4週以内の新生児の眼位は大半が正位であり、その他は小角度の外斜視を呈する。4カ月までに眼位は正位、輻湊良好となる。乳児の両眼視野は出生直後から7週まで緩徐に発達し、生後2カ月〜6〜8カ月まで急速に拡大する。
| 組織・構造 | 発達時期 |
|---|---|
| 前房隅角の形成 | 胎生10〜12週 |
| Schlemm管の出現 | 胎生16週 |
| 隅角の完成 | 胎生8カ月頃 |
| 角膜内皮の分化開始 | 胎生8〜10週 |
| 角膜内皮1層の完成 | 胎生15〜20週 |
| 黄斑の形成開始 | 胎生7カ月頃 |
| 中心窩の完成 | 生後4カ月頃 |
| 網膜血管の発達開始 | 胎生14〜15週 |
| 外眼筋の発生 | 胎生4週 |
| 涙腺の発生 | 胎生7週 |
| 涙腺からの分泌開始 | 胎生3カ月 |
| 視神経の有髄化完成 | 2歳頃 |
視神経の有髄化は脳から眼球方向に進行し、篩状板で停止する。涙腺の発達は乳幼児期まで続く。