視機能に関する症状
日内変動:最大60%の患者が経験する。起床後数時間以内が最も変動が大きい
グレア・ハロー:オプティカルゾーンが小さい場合や切開が深い場合に高次収差が増大し発生する
スターバースト:夜間に光が放射状に散乱して見える現象である
近方視力低下:正視化または過矯正により調節予備力が喪失し、近方作業に眼鏡が必要となる

放射状角膜切開術(radial keratotomy:RK)は、ダイヤモンドナイフで瞳孔領を残して角膜にデスメ膜付近まで放射状の切開を加え、角膜を平坦化させることで近視を矯正する手術である。1970年代に導入され、数十万人の患者に施行された。
しかし視力の日内変動、グレア、進行性遠視化などの問題が明らかとなり、現在はエキシマレーザーを用いた屈折矯正手術に取って代わられている。PERK(Prospective Evaluation of Radial Keratotomy)研究によると、RK後に視力が低下した患者は1%未満であったが、長期的な後遺症は術後何年も経過してから影響を及ぼし続ける。
RK後の白内障手術では、切開創離開や屈折誤差の変動が問題となる1)。既存の放射状切開と白内障手術の切開が交差すると、創口離開、治癒遅延、不正乱視が生じうる1)。
RK後の患者が経験する主な自覚症状を以下に示す。
視機能に関する症状
日内変動:最大60%の患者が経験する。起床後数時間以内が最も変動が大きい
グレア・ハロー:オプティカルゾーンが小さい場合や切開が深い場合に高次収差が増大し発生する
スターバースト:夜間に光が放射状に散乱して見える現象である
近方視力低下:正視化または過矯正により調節予備力が喪失し、近方作業に眼鏡が必要となる
進行性の変化
進行性遠視化:43%の眼で術後6か月〜10年の間に1D以上の遠視化を認める
視力の不安定性:PERK研究では12%の眼で術後1〜3年の間に1D以上の変化が継続した
コンタクトレンズ不耐症:長期装用により刺激症状、低酸素症、創口伸展、遠視化の進行が生じうる
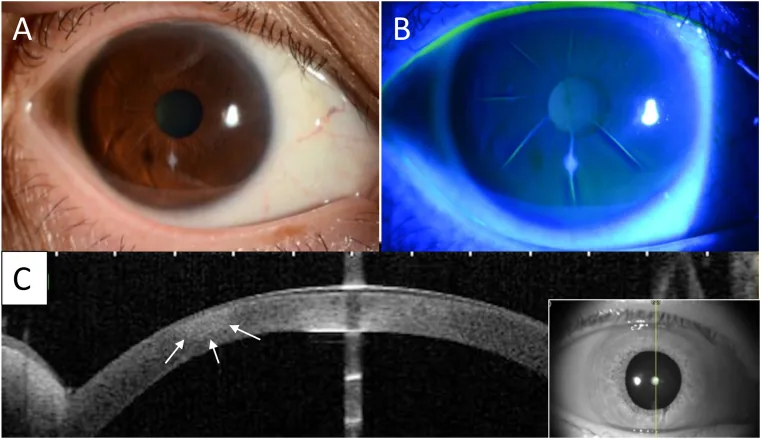
細隙灯顕微鏡検査および各種画像検査で以下の所見を認める。
PERK研究では術後3年時点で、58%の眼が正視から1.00D以内に収まったが、26%が低矯正、16%が1.00D以上の過矯正であった。
RK後の角膜は切開により構造が弱くなっている。夜間の閉瞼中に角膜が平坦化し、起床後に徐々に急峻化する。この角膜形状の日中変動が屈折値の変化として自覚される。起床後数時間以内の変動が最も大きく、一日が進むにつれて安定する傾向がある。
RK後の合併症は手術手技、患者側因子、および術後管理に関連する。
角膜穿孔はRK中に2.3%の頻度で発生した。以下の因子が関与する。
角膜切開部位は正常角膜と比較して強度が低下しており、直接的な外傷による破裂リスクが高い。適切な眼の保護具なしでのリスクの高い活動は避けるべきである。
RKの切開部位は正常角膜より強度が低下している。術後何年経過しても切開創は完全には元の強度に回復しないため、直接的な外傷で切開部が破裂するリスクがある。スポーツや危険を伴う作業時には保護眼鏡の着用が推奨される。
RK後の合併症の評価には以下の検査を行う。
RK後の白内障手術において眼内レンズ度数計算は特に困難である1)。角膜の真の屈折力の決定と有効レンズ位置の予測が難しいためである。
| 問題点 | 詳細 |
|---|---|
| 角膜屈折力の過大評価 | ケラトメータは中央部のみを測定するが、RK後の角膜は中央が平坦で周辺が急峻である |
| 遠視化の進行 | 術後も屈折値が変動し続ける可能性がある |
| 眼内レンズ度数計算式の精度 | Double-K法やBarrett True K式など専用の計算式が提案されている |
RK後の眼内レンズをplano狙いで挿入した場合、83.4%の症例で遠視化を認めた。近視をターゲットにすることで遠視化の頻度を42.0%に低減できるが、完全には排除できない2)。
屈折異常の管理
眼鏡・コンタクトレンズ:最も基本的な矯正手段である。不正乱視にはRGPレンズが有効である
PRK:RK誘発性の遠視や不正乱視に対して最も予測可能性が高い治療法である。ウェーブフロントガイドPRKが推奨される
角膜縫合:単一円周縫合、二重円周縫合、切開部スクエアステッチにより屈折異常の安定化が期待できる
その他の合併症管理
角膜穿孔:微小穿孔は調節麻痺薬・房水産生抑制薬・抗菌薬で保存的に管理する。巨大穿孔は10-0ナイロン縫合を要する
感染性角膜炎:起因菌は緑膿菌・黄色ブドウ球菌・表皮ブドウ球菌が多い。感受性に応じた抗菌薬で治療する
不正乱視(重症例):RGPレンズで矯正不能な場合は全層角膜移植術(PKP)を検討する
白内障手術の切開は既存の放射状切開と交差しないよう配置する1)。短い強膜切開が放射状切開との交差を避けるうえで有利である1)。術後の角膜水腫や眼圧上昇がRK切開の効果を増幅し、一過性の遠視化や乱視変動を生じうる1)。追加の屈折矯正手術は屈折値が安定するまで待機する必要がある1)。
RK後の白内障手術では、①既存の放射状切開と交差しない切開配置、②専用の眼内レンズ度数計算式の使用、③近視ターゲットの設定(遠視化予防)が重要である1)2)。術後は屈折値が安定するまで数週間以上かかることがあり、追加手術の判断は慎重に行う。
RK後の遠視化に対してはLASIKよりPRKが推奨される。LASIKのフラップ作成時にRKの切開創が開放され、上皮迷入のリスクが生じるためである。ウェーブフロントガイドPRKが不正乱視に対して最も予測可能性の高い治療法とされている。
RKでは角膜実質をデスメ膜付近まで深く切開するため、角膜の構造的一体性が損なわれる。切開部は創傷治癒によって修復されるが、完全には元の強度を回復しない。
夜間の閉瞼中に眼圧が上昇し、弱化した切開部が拡大して角膜が平坦化する。起床後は眼圧が低下し、角膜が徐々に急峻化する。この繰り返しが日内変動として自覚される。
角膜切開創の創傷治癒は長期間にわたって進行する。瘢痕組織のリモデリングにより切開部が拡大し、角膜中央部のさらなる平坦化が生じる。これが進行性遠視化の原因と考えられている。PERK研究では術後10年経過しても遠視方向への変化が継続していた。
術後早期の感染は手術創からの細菌侵入によるが、遅発性(術後1〜3年)の感染も報告されている。RK後の創傷治癒が遅いことが遅発性感染の素因と考えられる。角膜切開創内に浸潤が生じる特徴的な分布パターンを示す。
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
- European Society of Cataract and Refractive Surgeons (ESCRS). ESCRS Cataract Surgery Guideline. 2024.