細隙灯顕微鏡検査
虹彩離断:三日月状の虹彩欠損として観察される。透照法で虹彩根部の透過光欠損を検出できる2)。
瞳孔の評価:瞳孔径・形状・偏位の方向と程度を記録する。対光反射の有無と散瞳薬への反応を確認する。
合併損傷:水晶体振盪・前嚢破損・硝子体脱出の有無を評価する。

虹彩は前房と後房を仕切る膜状の組織である。虹彩根部は虹彩の中で最も薄く、外傷で断裂しやすい。鈍的外傷により前房内圧が上昇すると、眼球壁が変形して虹彩に伸展力が加わる。虹彩根部で断裂すれば虹彩離断(iridodialysis)となり、瞳孔が変位する。
虹彩離断よりやや強膜側で毛様体内に裂隙が生じれば隅角後退(angle recession)となる。さらに強膜側で毛様体が強膜から剥離すれば毛様体解離(cyclodialysis)となる。穿孔性外傷では強角膜裂傷部から虹彩が脱出することがある。
瞳孔括約筋が損傷すると外傷性散瞳が生じる。対光反射は減弱または消失する。これらの虹彩損傷に対して、症状が残存する場合に虹彩縫合・瞳孔形成による修復を行う。
虹彩離断の範囲が狭く、自覚症状がなければ経過観察で問題ないことが多い。しかし離断範囲が広く瞳孔偏位を伴う場合や、単眼複視・羞明がある場合は外科的修復が必要となる。また前房出血や隅角後退を合併していることが多いため、眼圧の経過観察は長期的に重要である。
羞明は瞳孔径の増大や偏位により光が過剰に眼内に入ることで生じる。単眼複視は虹彩欠損部からの異常な光路により発生する。視力低下は高次収差の増大や併発する外傷性白内障・硝子体出血によることが多い。
| 所見 | 特徴 |
|---|---|
| 虹彩離断 | 三日月状・半月状の裂隙 |
| 外傷性散瞳 | 不整形の中等度散瞳 |
| 前房出血 | 隅角後退の合併を示唆 |
虹彩離断では細隙灯顕微鏡で三日月状または半月状の裂隙が観察される。Zinn小帯断裂に伴う硝子体脱出を認めることもある。鈍的外傷後に瞳孔偏位が軽微で前房出血がある場合は、隅角後退か毛様体解離を疑う。穿孔性外傷では裂傷部に虹彩嵌頓や脱出があれば、その方向に瞳孔が偏位する。
鈍的外傷が最も多い原因である。球技のボール・拳・枝・飛来物などが含まれる。穿孔性外傷では強角膜裂傷に伴い虹彩脱出が生じる。
白内障手術中の虹彩損傷も原因となる1)。小瞳孔は術中の虹彩損傷の最重要リスク因子である1)。α1アドレナリン受容体遮断薬の全身投与は術中虹彩緊張低下症候群(IFIS)を引き起こし、虹彩脱出のリスクを高める1)。IFISまたは虹彩脱出の頻度は0.5〜2.0%、虹彩・毛様体損傷の頻度は0.6〜1.2%と報告されている1)。
細隙灯顕微鏡検査
虹彩離断:三日月状の虹彩欠損として観察される。透照法で虹彩根部の透過光欠損を検出できる2)。
瞳孔の評価:瞳孔径・形状・偏位の方向と程度を記録する。対光反射の有無と散瞳薬への反応を確認する。
合併損傷:水晶体振盪・前嚢破損・硝子体脱出の有無を評価する。
隅角鏡検査・画像検査
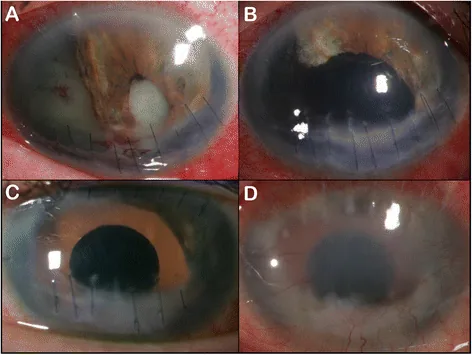
まず前房出血に対する保存的治療を優先する。安静と散瞳薬(アトロピン)の点眼で前房出血の吸収を促す。虹彩離断の範囲が狭く自覚症状がなければ手術は不要である。
瞳孔偏位が大きく視力低下・羞明・単眼複視がある場合に手術適応となる。瞳孔径が大きいほど高次収差は増加し、4mmを超えると有意に視力が低下するとされる。縮瞳薬と虹彩牽引でIOL挿入後に約6mm以上の散瞳が残れば、同時手術で瞳孔形成を行う。
術前に前房内で鑷子を用いて虹彩を伸展し、縫合位置のシミュレーションを行う。この操作自体にも瞳孔縮小作用がある。
| 術式 | 特徴 |
|---|---|
| Siepser法 | 眼外結紮、操作が簡便 |
| SFT法 | 1回の結紮操作で完了 |
| McCannel法 | 眼外で通常の結紮が可能 |
Modified Siepser Sliding Knot法:サイドポートから弱弯針を挿入し、虹彩を2〜3mm幅ですくって対側のサイドポートから出す。フックで引き出した糸をループ状にして最初のサイドポートから眼外に出し、Siepserのslipknot techniqueで結紮する。9-0または10-0プロリン糸を使用する。
Single-pass Four-throw(SFT)法:サイドポートから引き出した糸のループ内にもう一方の糸端を4回くぐらせて結紮する方法である。前房内外の結紮操作が1回で済む利点がある。
McCannel法:長針を主創口から挿入し、両端の虹彩と輪部を一気に穿刺する。両端の糸を引き出し、眼外で通常の縫合と同様に結紮する。結紮手技がわかりやすいことが利点である。
虹彩cerclage:広範囲の虹彩離断に対して虹彩周囲を連続的に縫合する方法である。前房内操作が複雑であり難易度は高い。
迎え針(30ゲージ肉薄針)技術:長針での通糸が困難な場合に使用する。迎え針で角膜から虹彩を穿刺し、長針とロックさせて引き抜く。狙った位置への正確な通糸が可能となる。
虹彩縫合の手技自体は数十分程度で完了することが多い。白内障手術やIOL挿入と同時に行う場合はその分の時間が加わる。術式や虹彩損傷の範囲により手術時間は変動する。
虹彩外傷単独であれば、瞳孔形成により羞明が改善し視力も向上することが多い。眼打撲後に虹彩縫合とIOL挿入を行った症例で術後矯正視力1.2を達成した報告がある。ただし合併する網膜損傷や視神経障害がある場合は、虹彩修復のみでは視力改善に限界がある。
鈍的外力が眼球に加わると前房内圧が急激に上昇する。眼球壁が変形し、内側に張り付いている虹彩毛様体に伸展力と剥離力が作用する。虹彩根部は虹彩の中で最も菲薄な部位であり、最も損傷されやすい。
虹彩根部で断裂すれば虹彩離断となる。毛様体輪状筋(Müller筋)と縦走筋(Brücke筋)の間で断裂すれば隅角後退となる。隅角後退では虹彩とともに毛様体が後方に移動した状態を示す。さらに強膜側で毛様体が強膜から剥離すれば毛様体解離となり、房水の流出路が生じて低眼圧をきたす。
瞳孔括約筋の損傷は外傷性散瞳の直接的原因である。微細な組織損傷でも血液房水関門が破壊され、前房内に炎症細胞が遊出する(外傷性虹彩炎)。前房出血は隅角部の血管損傷により生じ、赤血球の崩壊産物が房水流出を阻害して一過性の眼圧上昇(泡沫細胞緑内障)を引き起こすことがある。
極小弱弯針(1.5mm)と専用持針器を用いた眼内虹彩縫合術が報告されている。従来の長針による眼外操作に比べ、より正確な縫合が可能で虹彩損傷が少ないとされる。前房内で針が垂直に立っても角膜内皮への損傷を最小限に抑えることができる利点がある。
人工虹彩は広範囲虹彩損傷例や虹彩縫合が不適な症例に対する治療選択肢として期待されている。日本では現時点で未承認であるが、海外では使用実績が蓄積されている。虹彩付きIOLも開発されており、無虹彩眼や高度虹彩損傷に対する新たな選択肢となりうる。
虹彩縫合による瞳孔形成は有用な方法であるが、虹彩の取り扱いや適応の判断を的確に行うことが重要である。広範囲損傷例では人工虹彩を検討すべきである。